Огромную роль в питании тканей играют капилляры – самые тонкие кровеносные сосуды. Процесс циркуляции жидкости в организме легко нарушить, если передавить сосуды. Передавливание происходит, когда человек принимает сидячее или лежачее положение.
Если оставаться в таком положении более 2 часов, начинается ишемия (недостаток питательных веществ), а затем – некроз (омертвение тканей).
Это участки омертвевшей кожи, которые образуются у людей с ограниченной подвижностью. Они появляются из-за нарушения кровообращения в тканях при длительном контакте определенного участка тела с твердой поверхностью. Как правило, пролежни появляются в области ягодиц, бедер, пяток.
При правильном уходе риск образования пролежней можно минимизировать.
Для этого важно менять позицию обездвиженного человека регулярно – приблизительно каждые два часа, поддерживать белье в чистоте и сухости, использовать специальные подушки, которые уменьшают давление поверхности на тело[1].
Причины возникновения пролежней
Пролежни – это повреждение тканей под верхними слоями кожи. Как правило, в группе риска оказываются пожилые люди, которые ведут неподвижный образ жизни, а также пациенты с серьезными травмами или параличом, которые прикованы к кровати или инвалидному креслу.
Как правило, они возникают при неправильном уходе. Самые распространенные места, где появляются пролежни – это:
- бедра;
- ягодицы;
- поясница;
- область копчика;
- пятки.
Такие раны, участки с отмирающей кожей появляются в том случае, если человек лежит неподвижно, не меняя позы, или же при трении уязвленной, очень нежной кожи с поверхностью (например, когда пациента переносят на носилках или он пересаживается на стул).
Чрезмерная влажность, которая вызывает смягчение кожи, и может сделать ее менее плотной – еще одна причина возникновения пролежней. Это может происходить при чрезмерном потоотделении или же мочевом, фекальном недержании.
Болезни, в последствие которых могут развиться пролежни:
Итак, есть два основных фактора, которые влияют на образование пролежней:
- 1 Давление. Постоянное давление на любую часть тела может уменьшить кровоток в тканях. Он необходим для поставки кислорода и других питательных веществ. Без них кожа и ткани, которые к ней прилегают, повреждаются, и в конечном итоге могут отмереть.
- 2 Трение. Оно происходит, когда кожа трется об одежду или постельные принадлежности. Это делает нежную кожу еще более уязвимой для травмы, особенно, если она влажная.
Виды пролежней
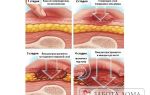
Медики выделяют четыре стадии пролежней. Каждая из них характерна своей симптоматикой и подходом к лечению.
- 1 Первый этап – кожа не повреждена, но она изменила свой цвет. Она может приобрести красноватый оттенок при светлом цветотипе или синий, фиолетовый у людей со смуглой кожей. Иногда участок может стать белым.
- 2 Второй этап – на коже появляются признаки некроза вокруг раны. Появляется мелкая язва с красным или розовым влажным участком. Также может образоваться пузырь, наполненный жидкостью.
- 3 Третий этап характерен появлением более глубокой язвы. Она повреждает жировой слой, и потому выглядит как углубление, кратер. В ней может появиться субстанция, похожая на гной.
- 4 На четвертом этапе поражается много слоев тканей, в том числе мышцы и кости. В глубине раны может появиться черная субстанция[4].
Стоит отметить, что первые три этапа заболевания обратимы, поддаются лечению. Но на четвертом могут начаться необратимые процессы, очень опасные для жизни человека. Осложнения, которые вызывают пролежни, могут привести к летальному исходу. Так что за лечением непременно нужно обращаться к медикам[5].
Симптомы пролежней
На разных стадиях развития заболевания пролежни могут иметь разную симптоматику. В зависимости от этапа, могут наблюдаться такие проявления:
- обесцвечивание, белесость кожи и другие необычные изменения ее цвета, припухлость;
- боль в области, где затруднено кровообращение и начинается некротический процесс[3];
- появление открытых ран, инфекционных процессов, загноения;
- появление участков кожи, которые на ощупь более теплые или более прохладные, чем остальные части тела.
Степень тяжести пролежней может варьироваться в зависимости от стадий, и проявляться от изменения цвета до глубокой раны с загноением и видимой костью[4].
Осложнения при пролежнях
К осложнениям, которые вызывают пролежни, относятся такие:
- болезни костей и суставов, например, остеомиелит, которые могут уменьшить функциональность суставов и конечностей;
- гнойный артрит;
- длительные болезненные ощущения, которые провоцируют раны от пролежней;
- сепсис;
- целлюлит;
- менингит;
- рак кожи.
Профилактика пролежней
Соблюдая простые меры по уходу за пациентом, можно избежать появления пролежней. Вот простая пошаговая инструкция:
- 1 Ежедневно нужно внимательно осматривать пациента, в частности те участки, которые больше всего подвергаются давлению – выпуклые части тела.
- 2 Положение человека нужно менять каждые два часа, аккуратно переворачивать его, чтобы кровообращение во всех участках было отлаженным.
- 3 Важно поддерживать гигиену. Лучше всего использовать простое мыло. Антибактериальное может устранять не только вредоносные, но и полезные бактерии. Важно: кожу нужно не тереть, а бережно обмакивать мягкой губкой. Необходимо поддерживать баланс: кожа не должна размягчаться от влаги, но и чрезмерная сухость ей также вредна. Для ее питания можно использовать простой гипоаллергенный детский крем.
- 4 По возможности для больного нужно приобрести специальный матрас или подушки, которые предотвратят появление пролежней.
- 5 Улучшить кровообращение помогает простой, легкий массаж, аккуратные погладывающие движения.
- 6 Питание больного играет важную роль – в организм человека должны поступать все необходимые витамины, элементы, минералы.
Появление пролежней непосредственно связано с тем, что организм теряет белок. Именно поэтому непременно стоит включить в рацион больного продукты, которые его содержат. При этом желательно, чтобы они были диетическими, обезжиренными. Это могут быть молочные продукты, яйца, отварная курятина, паровые котлеты, рыбу, говядину (но не телятину), индейку.
Важно также включить в рацион продукты, которые содержат в большом количестве витамины группы А, В, С, в частности, витамин В2, который содержится в большом количестве в сердце и печени животных, орехах, грибах, некоторых крупах – рисе, гречке, а также в молочных продуктах. Недостающие витамины можно восполнить из комплексов в виде таблеток.
Стоит отметить, что режим питания для лежачего больного должен быть тщательно спланировать. В день количество приемов пищи должно быть около 4-6, приблизительно через одинаковый промежуток времени. Непременно нужно подстраивать питания под режим приема медикаментов.
Лечение пролежней в официальной медицине
Лечение пролежней зависит от степени тяжести раны. В зависимости от уровня повреждения, медики применяют для заживления различные подходы.
Они включают в себя гидроколлоидные повязки, компрессы, тепловые повязки и различные антибиотики, так как пролежни особенно подвержены инфекции. Для более тяжелых, открытых ран может потребоваться хирургическое вмешательство для удаления участков омертвевшей кожи.
Важнейшим шагом в лечении и профилактике пролежней является снятие давления путем частого повторного изменения позы человека, изменения давления.
Обогащенная белками диета может улучшить заживление ран, именно поэтому медики могут прописать дополнительные пищевые добавки к рациону[5].
Средства народной медицины при пролежнях
- Пролежни рекомендуется смазывать маслом облепихи или шиповника, которые можно приобрести в аптеке.
- Можно приготовить мазь на основе сливочного масла (7 частей), дубовой коры (2 части), почек черного тополя (1 часть). Эти компоненты нужно перемешать и дать настояться на протяжении ночи в теплом месте. Потом вскипятить ее, процедить, остудить и смазывать пролежни[3].
- Мазь из лука от пролежней – очень простой рецепт. Нужно измельчить две луковицы и варить на медленном огне с добавлением двух ложек подсолнечного или оливкового масла на протяжении 20 минут. Когда лук станет золотистым, его нужно аккуратно выбрать из кастрюли, а в оставшейся смеси растопить четверть церковной свечи. Этот состав нужно хранить в холодильнике в закрытой баночке, смазывать пролежни мазью по два раза в день.
- Средством от пролежней может быть простое пшено. Желательно, чтобы размер крупинок был как можно больше. Горсть пшена нужно распарить, положить в мешочек из натуральной ткани, а потом подложить теплым под пролежень. Через 4 часа, когда он полностью остынет, можно убрать. Такую процедуру нужно выполнять ежедневно для эффективной борьбы с пролежнями.
- При мокнущих ранах рекомендуется использовать вместо присыпок простой картофельный крахмал. Он бережно подсушивает кожу, позволяет ей дышать и не образует на ранах плотную корочку.
- Специальную подушку от пролежней можно изготовить из семян льна или проса. Ими нужно наполнить маленькую наволочку, и подложить под участки, где чаще всего образуются пролежни. Это хорошее средство для их профилактики.
- Места, где пролежни только начинают образовываться, можно обработать мазью на основе рафинированного масла и пчелиного воска. Их нужно подогреть на водяной бане, размешать до однородной консистенции, дать немного остыть и смазывать пораженные участки кожи.
При пролежнях пациентам категорически запрещено употреблять алкоголь, а также пищу, которая может спровоцировать аллергические реакции. Нужно также отказаться от тяжелых продуктов, например, жирной, копченой, острой, кислой еды.
Важно, чтобы питание было максимально полезным, сбалансированным, но при этом не перегружало организм. Если у лежачего пациента процесс жевания вызывает затруднение, пища должна подаваться в очень измельченном виде или в виде пюре.
Источник: https://edaplus.info/feeding-in-sickness/bedsores.html
Пролежни
Пролежни – это омертвевшие (некротические) или обескровленные (ишемические) ткани, появление которых обусловлено сдавливанием кожи в результате продолжительного контакта с поверхностью постели.
Почему появляются пролежни?
Всем известно, что кровь питает ткани организма необходимыми веществами. Это происходит благодаря кровеносным сосудам, которые, как сеть эластичных трубок, пронизывают каждый сантиметр человеческого тела, доставляя питательные вещества в каждую клеточку нашего организма.
Огромную роль в питании тканей играют капилляры – самые тонкие кровеносные сосуды. Процесс циркуляции жидкости в организме легко нарушить, если передавить сосуды. Передавливание происходит, когда человек принимает сидячее или лежачее положение.
Если оставаться в таком положении более 2 часов, начинается ишемия (недостаток питательных веществ), а затем – некроз (омертвение тканей).
Поэтому важно помнить, что длительное сидение или лежание может быть опасно для организма, ведь оно является основной причиной образования пролежней.
Также пролежни могут появляться из-за смещения верхнего слоя мягких тканей. Чаще всего это происходит у лежачих больных, которых тянут по постели, пытаются вытащить из-под них промокшее белье или подпихнуть судно.
Из-за трения кожи верхние слои кожи смещаются, отделяясь от более глубоких, а кровеносные сосуды, которые проходят в местах этих повреждений, часто лопаются. Это приводит к нарушению кровоснабжения и омертвению тканей.
Точно так же пролежни могут появляться у слабых лежачих больных, которые сползают по постели из положения сидя или полусидя. Такие телодвижения почти незаметны со стороны, но для пациента они могут обернуться серьезными последствиями.
Факторы, которые увеличивают риск появления пролежней:
- лишний вес и истощение организма;
- недостаточное питание и питье;
- курение;
- заболевания сердца и сосудов;
- сахарный диабет;
- заболевания головного и спинного мозга, травмы;
- недержание мочи и кала;
- высокая температура и связанное с ней интенсивное потоотделение;
- грязь на коже;
- складки на постели, швы и пуговицы на белье;
- крошки и другие мелкие частицы в постели;
- аллергия на гигиенические средства для кожи.
Где появляются пролежни?
Пролежни могут появляться на всех участках кожи, где костный выступ соприкасается с поверхностью постели. Кость давит на кожу с особенной силой, поскольку жировая прослойка, которая могла бы смягчать это давление, в этих местах, как правило, практически отсутствует.
У больных, которые лежат на спине, пролежни чаще всего образуются на крестце, пятках, на седалищных буграх, на лопатках, локтях и затылке. У лежачих на боку риску подвержены такие части тела как бедро (область большого вертела), лодыжки и колени.
При лежании на животе основная нагрузка приходится на лобок и скулы.
Профилактика пролежней
Чтобы обезопасить больного от появления пролежней, за ним нужно правильно ухаживать, не забывая о том, что затраты, связанные с профилактикой пролежней, гораздо меньше расходов, связанных с их лечением.
Ухаживать за лежачим больным должен один человек. Ему могут помогать и давать советы другие специалисты, но окончательное решение о том, как именно осуществляется лечение, принимает тот, кто организует уход за больным и имеет больше всего возможностей следить за ним.
Профилактика пролежней необходима людям с полной или частичной неподвижностью (лежачие или те, кто пользуется инвалидным креслом). Меры по предотвращению развития пролежней надо принимать, если у человека наблюдается недержание мочи или кала, истощение или лишний вес, если он болеет сахарным диабетом или переживает последствия инсульта.
Для профилактики пролежней нужно:
- уменьшить сдавливание, трение или смещение тканей;
- уделять особое внимание личной гигиене и правильному питанию;
- следить, чтобы кожа не была слишком влажной;
- проводить процедуры, уменьшающие раздражения на коже;
- следить за регулярностью стула и мочеиспускания.
Как уменьшить сдавливание?
Положение пациента на спине и на животе для предотвращения появления пролежней
Больному нужен упругий матрас из мягкого материала (желательно, из поролона) толщиной около 15 см. Существуют специальные противопролежневые матрасы, но даже они не спасут пациента от пролежней, если другие профилактические меры не будут соблюдаться. Поверхность постели должна быть ровной, без бугорков и впадин.
Осматривайте кожу пациента каждый день. Особенное внимание уделяйте участкам с костными выступами. Чтобы свести к минимуму нагрузку на кожу, регулярно меняйте положение тела больного (раз в 2-3 часа, в том числе и ночью). Под костные выступы можно подкладывать мягкие подушечки с поролоном или пером.
Чтобы предупредить появление пролежней на конечностях, сшейте специальные мешочки с крупным зерном (например, с пшеном) и подложите их под неподвижные руки и ноги. Под крестец рекомендуется положить резиновый круг.
Противопролежневыые матрасы и другие предметы, которые нужно подкладывать под больного, нужны для того, чтобы увеличить площадь соприкосновения тела и поверхности, тем самым, снизив нагрузку на каждый участок тела, где могут образоваться пролежни.
Если пациент не может без посторонней помощи переместиться на постели, не тащите его самостоятельно. Не вытаскивайте из-под него мокрое белье, не подпихивайте под него судно.
Если вам нужно что-то подложить под больного, сначала приподнимите его, воспользовавшись нехитрыми и доступными приспособлениями, которые предназначены специально для этого. Следите, чтобы больному было удобно лежать или сидеть. Не пытайтесь усадить слабых лежачих больных.
Они не способны удерживаться в таком положении, и их тело постепенно будет сползать, способствуя трению кожи. Чтобы таким больным проще было сидеть, обеспечьте их упором в ногах.
Питание и питье пациентов
Питание лежачего пациента должно быть полноценным и соответствовать медицинским предписаниям, если таковые имеются. 20 процентов всего рациона должны составлять белковые продукты (куриное мясо и бульон, рыба, бобовые, молочные продукты). Особое внимание также надо обращать на пищу, богатую железом, цинком и витамином С.
Много необходимых веществ содержится в кисломолочных продуктах, фруктах и овощах. Составляя меню, помните, что мясо – тяжелая пища, с перевариванием которой организм больного может справиться далеко не всегда. Если нет особых ограничений в питье, больному нужно выпивать не менее 1,5 литров жидкости в день.
Исключите сладкие и газированные напитки, а также напитки быстрого приготовления (путем растворения в воде сухих порошков).
Как снизить раздражение кожи?
Больному лучше стелить мягкое постельное белье (чем больше вы его стираете, тем мягче оно становится). На простынях и покрывалах не должно быть жестких швов, латок или пуговиц. Чтобы под больным не образовывались складки, регулярно поправляйте под ним постель, следите за тем, чтобы в постели не было мелких предметов.
В качестве средств гигиены используйте вещества, не вызывающие аллергию, например, детское мыло. Гигиенические средства яркого цвета или с сильным запахом лучше не использовать. Регулярно проводите туалет промежности, чтобы частицы мочи и кала, которые остаются на коже, не раздражали ее.
Если у пациента недержание мочи, ни в коем случае не ограничивайте его в питье. Чем меньшие жидкости поступает в организм, тем выше концентрация мочи и тем больше она раздражает кожу. И больному, и себе коротко состригайте ногти.
Больному это необходимо, чтобы он не расчесывал кожу (из-за длительного лежания или сидения места, где образуются пролежни, начинают зудеть). Человеку, который ухаживает за больным, лучше не отращивать длинные ногти, чтобы случайно не поцарапать больного.
Также избегайте излишнего потоотделения у пациента, ведь это тоже ведет к раздражению кожи. Одевайте и укрывайте больного в соответствии с температурой в помещении, чтобы ему не было жарко.
Как ухаживать за кожей пациента?
Чтобы избежать развития пролежней, достаточно соблюдать простые правила ухода за больным. Следите, чтобы его кожа всегда оставалась чистой, не пересушенной и не слишком влажной. В качестве средств гигиены пользуйтесь обычным мылом, чистой водой, мочалкой из хлопчатобумажного материала или губкой.
Используйте увлажняющие питательные кремы, присыпки и мази, подсушивающие кожу. Чтобы понять, когда кожа пациента нуждается в той или иной процедуре, просто наблюдайте за ее состоянием. Если кожа пересушена, ее можно обработать увлажняющим средством. Слишком влажную кожу, наоборот, нужно подсушить.
Лучше не пользоваться антибактериальным мылом, ведь вместе с бактериями оно уничтожает полезные микроорганизмы, защищающие кожу от инфекций. Веществами, содержащими спирт, можно обрабатывать только жирную кожу. Во время мытья не трите кожу, которая повреждена из-за длительного лежания пациента.
Эти участки нужно обрабатывать очень аккуратно, используя мягкую губку, которая не повредит верхний слой кожи. После мытья кожу лучше не вытирать, а промакивать. Если вы обнаружили на теле пациента покраснение, не массируйте его. Лучше сделать массаж вокруг поврежденного участка, а не на нем.
Для того чтобы поддерживать кожу в хорошем состоянии, делайте воздушные ванны.
Особую опасность для кожи представляет моча и пот. Чтобы снизить риск развития пролежней, регулярно меняйте белье и уделяйте достаточно времени личной гигиене больного. Если он страдает от недержания мочи, используйте специальные подкладки из хлопчатобумажной ткани или памперсы.
Если средства не позволяют покупать их регулярно, делайте подкладки из старого хлопчатобумажного белья, сложенного в несколько слоев. Подкладывайте такие самодельные подкладки в промежность или под ягодицы, чтобы моча не будет растекалась и не раздражала кожу.
Для мужчин можно использовать специальный мочеприемник (мочеприемную систему).
Источник: https://memini.ru/discussions/26524
Лечение пролежней у лежачих больных в домашних условиях
Содержание материала:
- 1 Лечение и профилактика пролежней у лежачих больных: общие рекомендации
- 2 Чем лечить пролежни у лежачих больных и пожилых в домашних условиях
- 3 Особенности лечения пролежней
- 4 Как предотвратить образование пролежней
- 5 Советы по питью и питанию
Лечение пролежней у лежачих больных — сложная задача, решение которой требует огромных трудозатрат и большого количества времени. Дефекты заживают медленно, часто нагнаиваются. На них могут образовываться некротические участки. Глубокие пролежни формируют свищи.
Основной проблемой, не позволяющей повреждению зажить быстро и легко, является тот факт, что больной продолжает оставаться в неподвижном состоянии.
Итак, что необходимо знать, чтобы ткани восстановились без хирургического вмешательства? Чем лечить патологию дома?
Лечение и профилактика пролежней у лежачих больных: общие рекомендации
Как лечение, так и профилактика пролежней должны быть направлены на устранение факторов, вызвавших болезнь. Следует предпринимать все возможные меры, чтобы восстановить кровообращение на пораженных участках.
К числу профилактических мероприятий относят:
- Изменение положения тела пациента каждые 1,5-2 часа — эта мера позволяет избежать длительного сдавливания одной и той же части тела, что является основной причиной появления пролежней.Если на каком-либо участке уже имеются признаки начальной стадии изъязвления (красное непроходящее пятно, мацерация), класть больного на эту зону не следует.
- Богатое белком питание — белок является основным строительным материалом животных тканей.Его недостаток приводит к нарушению многих процессов, в том числе регенеративных и иммунных. Пораженные ткани не восстанавливаются, вследствие чего возникают пролежни.
- Соблюдение гигиенических мероприятий — кожа, постоянно находящаяся во влажной среде, размокает. Возникают мацерации.Чтобы избежать этого, необходимо подмывать больного сразу после дефекации или мочеиспускания. Протирать тело пациента несколько раз в сутки нужно и при его повышенной потливости.
Выше были приведены три основополагающих принципа, без соблюдения которых невозможно ни лечение пролежней в домашних условиях, ни их профилактика. Однако для восстановления при тяжелых трофических нарушениях этого недостаточно. В таких ситуациях для стимуляции регенеративных процессов и борьбы с присоединившейся инфекцией применяют лекарственные препараты.
Чем лечить пролежни у лежачих больных и пожилых в домашних условиях
Для лечения пролежней у лежачего больного могут применяться как традиционные средства (крема, мази, препараты для системной терапии), так и некоторые народные рецепты. Наилучших результатов удается достичь, если в разумных пределах сочетать все имеющиеся способы.
Народными средствами от пролежней
Лечение пролежней народными средствами возможно только на начальной стадии болезни, пока отсутствуют язвы. В дальнейшем подобные методики могут применяться только в качестве вспомогательных. Выбор метода и оценку его эффективности должен осуществлять прибывший на вызов участковый терапевт.
Наиболее действенными являются следующие народные рецепты
- Облепиховое масло — прекрасное регенерирующее средство, не обладающее, однако, свойствами антисептика. На начальных этапах пролежня может использоваться как единственное средство лечения. Для этого поверхность очага обрабатывают препаратом дважды в сутки. При глубоких пролежнях возможна их тампонада салфетками, пропитанными облепиховым маслом.Перевязка и замена салфеток производится 1 раз в 1-2 суток. Масло не подходит для лечения гнойных процессов.
- Настой коры дуба — применяется на стадии пятна. Чтобы приготовить средство, нужно взять столовую ложку сырья, залить его стаканом (200-250 мл) кипятка и настоять 2-3 часа.После лекарство процеживают, выливают на губку и протирают ей места расположения пролежня во время общей гигиенической обработки тела. Препарат обладает дубящим действием, образует на поверхности ранки таниновую пленку, снижает интенсивность воспаления.
- Настой ромашки полевой — готовится и применяется так же, как и отвар дубовой коры.Обладает выраженным противовоспалительным и антибактериальным действием. Используется для обработки кожи и промывания раневых поверхностей. Можно применять неограниченно, однако средняя частота обработки пролежня составляет 2 раза за сутки.
Народные рецепты прекрасно справляются с начальными стадиями пролежней.
Однако при запущенных и гнойных процессах предпочтение следует отдавать традиционным лекарственным средствам.
Обработка пролежней мазью
К использованию мазей обычно прибегают при глубоких пролежнях. Цель использования этой лекарственной формы — стимуляция регенеративных возможностей организма и борьба с местными инфекционными осложнениями.
Больным назначают следующие составы:
- Мазь Вишневского — уникальная разработка советских хирургов. Обладает широким спектром противомикробной активности. Применяется для лечения и профилактики бактериальных процессов. С целью лечения пролежней наносится на раневую поверхность 1-2 раза в сутки. Для фиксации мази используют марлевую повязку.
- Левомиколь — препарат на основе левомицетина. Обладает дегидратирующим и антимикробным действием. Наносится на пролежень 1 раз за сутки. После нанесения обработанное место прикрывают марлевой салфеткой.
- Солкосерил — регенеративный препарат на основе выдержек из телячьей крови.Стимулирует процессы восстановления, улучшает микроциркуляцию крови, является источником витаминов и питательных веществ. Наносить мазь следует дважды в сутки. После нанесения лекарства поверхность пролежня закрывают марлей.
Длительность курса лечения мазями равна времени, необходимому для полного заживления дефекта.
Однако если препарат не приводит к улучшению состояния больного, его отменяют, или комбинируют со средством другой группы (солкосерил + левомиколь).
На заметку: препаратом выбора при гнойных дефектах является левомиколь. Линимент Вишневского, вопреки общепринятому мнению, наносить на гнойные раны не рекомендуется. Он больше подходит для профилактики инфекции.
Кремом от опрелостей
Кремы от опрелостей (деситин, weleda, бепантен) используются в основном для предотвращения пролежней. Лечебным действием они не обладают, поэтому наносить такие составы на уже имеющийся дефект бессмысленно.
С целью профилактики крема применяют во время подмывания больного, нанося их на участки, которые подвергаются давлению, или долго пребывают во влажном состоянии.
При этом кожа подсушивается, мацерации исчезают, тургор покровов повышается.
Лекарством
Лечение серьезных ран не обходится без использования системных препаратов. Пролежни не исключение.
По назначению врача в домашних условиях больной может принимать:
- средства, улучшающие микроциркуляцию (трентал, 1 пилюля дважды в день);
- противотромбозные лекарства (аспирин-кардио по 1 таблетке перед сном);
- антибиотики (Цефтриаксон в виде раствора для инъекций по 1 грамму 2 раза за сутки в/м);
- противовоспалительные и обезболивающие (анальгин по 1 таблетке 3 раза за сутки).
Длительность курса лечения каждым из препаратов определяет врач. Как правило, антиагреганты и трентал пациент принимает пожизненно или до полного заживления пролежней. Антибиотики используются по 7-10 суток. Нестероидные противовоспалительные нельзя принимать дольше 2-х месяцев без перерыва.
Интересно знать: в виде раствора для инъекций может использоваться и солкосерил. Уколы сочетают с использованием мази. Отказ от парентеральных форм производится после начала эпителизации пролежня. Мазь применяют до его полного заживления.
Особенности лечения пролежней
Трофические дефекты могут возникать на разных участках тела. Локализация патологического очага зависит от того, в каком положении больной преимущественно находится, а также от наличия сосудистых нарушений (атеросклероз). Лечение пролежней в разных зонах имеет свои особенности.
Опрелостей под молочными железами
Опрелости под молочными железами редко переходят в глубокие пролежни. Поэтому они не нуждаются в медикаментозной терапии. Проблемные места следует ежедневно мыть и несколько (2-3) раз в день присыпать детской присыпкой. Это позволит избежать влажности и появления мацерации. Также возможно применение подсушивающих кремов.
На копчике
Пролежни на копчике обычно бывают самыми объемными. Здесь часто возникает некроз тканей, и формируются раневые карманы. Предотвратить, или отсрочить столь запущенную стадию патологии можно, если подкладывать под копчик пациента специальные противопролежневые круги.
Устройство представляет собой полый внутри круг из материала средней плотности. Больного укладывают на него так, чтобы проблемная зона оказалась внутри окружности. Периоды лежания на круге и без него следует чередовать. Это позволяет равномерно распределить время сдавления тканей между разными участками тела.
На пятках
Чтобы пролежни на пятках успешно заживали, их следует оградить от контакта с постелью. Для этого под голени пациента подкладывают мягкие широкие валики. Сделать это необходимо таким способом, чтобы пятки оставались на весу. В качестве валиков можно использовать свернутые простыни или пододеяльники.
В паху
Язвы и инфицированные пролежни в паховой области являются чрезвычайно опасными в плане генерализации инфекции. Здесь много кровеносных сосудов, по которым возбудитель способен распространиться по всему телу.
Чтобы предотвратить это и снизить скорость развития трофических нарушений, ноги лежачего пациента следует укладывать так, чтобы паховая область хорошо вентилировалась.
Оптимальным является положение «лягушка» — ноги человека согнуты в коленях и разведены в стороны.
Между пальцами ног
При пролежнях между пальцами следует придерживаться общих правил лечения — содержать стопы в чистоте, сухости, а также не позволять пальцам слишком плотно прилегать друг к другу. Для этого между ними вставляют моточки бинта или маленькие тканевые валики.
На ягодицах
Лечение пролежней на ягодицах в домашних условиях требует постоянного пребывания пациента на боках и на животе. Укладывать таких людей на спину запрещено, так как подобные действия приводит к увеличению площади и глубины пролежня. Как было сказано выше, менять положение больного необходимо каждые два часа.
Как предотвратить образование пролежней
Несмотря на утверждения людей, далеких от практической медицины, предотвратить образование пролежней у неподвижных пациентов почти невозможно.
Рано или поздно трофические нарушения проявляются у всех.
Чтобы отсрочить этот момент, необходимо соблюдать все вышеописанные правила и ежедневно осматривать больного на предмет наличия мацерации, стойкой локальной гиперемии и других признаков поражения.
Обязательным условием, позволяющим избежать появления пролежней, является ранняя активизация больных после травм и тяжелых операций. Как правило, дефекты не развиваются даже тогда, когда пациент самостоятельно переворачивается с одного на другой бок и производит другие активные действия в пределах постели. Ходить при этом не обязательно.
Советы по питью и питанию
Основным правилом при формировании рациона для пациента с пролежнями является высокое содержание белка в пище. Его количество должно составлять 120-150 граммов в сутки.
Около 60% от этого количества белков берется из животных источников (отварное перетертое мясо, рыба, мясные бульоны).
При недостаточном поступлении белковых молекул из обычной пищи следует применять лечебное питание — nutrisonprotison по 1000—1500 мл в сутки (80 граммов белка/литр), nutrison energy в аналогичном количестве (60 граммов белка/литр), nutridrink (7 граммов белка/100 мл).
Лечение пролежней — сложная комплексная задача, требующая от лиц, осуществляющих уход за больным, большого терпения и профессиональных навыков, близких к уровню квалифицированной медсестры.
В формате одной статьи невозможно рассказать обо всех тонкостях противопролежневой терапии (применение специальных матрасов, некрэктомия, использование различных лекарств в зависимости от стадии заживления и прочее).
Чтобы помочь лежачему больному, необходимо постоянно повышать свою квалификацию, изучать специализированные источники, узнавать о новых методах лечения и, разумеется, нарабатывать собственный опыт, основанный на результатах проделанной работы.
Источник: https://111diet.ru/lechenie-prolejnei-y-lejachih-bolnyh-v-domashnih-ysloviiah/
Профилактика пролежней
Одна из самых насущных и сложных проблем при уходе за лежащим больным – это поддержка кожи в хорошем состоянии. Нахождение больного в течение длительного времени в одном положении, приводит к нарушению кровообращения.
Причем уровень давления таков, что он приводит к разрушению мелких капиллярных сосудов, питающих кожу. Если подобное давление сохраняется в течение более двух часов, то питание кожи нарушается, а затем наступает некроз (омертвение).
То есть происходит образование пролежней.
Появлению пролежней также способствует загрязнение кожи продуктами распада кала и мочи и некоторые сопутствующие заболевания: спинного и головного мозга (рассеянный склероз, нарушения мозгового кровообращения, травмы и опухоли головного и спинного мозга). А также заболевания нервной системы (полиневриты), интоксикация, заражения, избыточный вес, аллергии.
Обычно пролежни образуются в местах наибольшего сдавливания (ягодицы, крестец, бока, затылок, локти, пятки). Профилактика пролежней лежачего или сидячего в инвалидной коляске больного должна проводиться регулярно.
Необходимо осматривать больного на предмет наличия покраснения на участках, подвергающихся особенно сильному и частому сдавливанию. При их появлении можно и нужно организовать воздушные ванны.
Полезно проводить обработку кожи камфорным спиртом, зеленкой, 1% раствором марганцовки.
Противопролежневые средства.
Для профилактики пролежней очень хорошо использовать противопролежневый матрас, который, работая от компрессора последовательно изменяет давление в своих ячейках или баллонах, создавая тем самым хороший массажный эффект.
Выбрать противопролежневый матрас сложно и руководствоваться при этом надо: весом больного, степенью его двигательной функции, а также состоянием кожных покровов.
Так, для абсолютно лежащих больных небольшого веса подойдет ячеистый матрас, при весе больного более 130 кг стоит остановить свой выбор на трубчатом (баллоном) матрасе.
Если же больной способен передвигаться, и находится в лежачем положении не постоянно, то ему подойдет статичный противопролежный матрас с эффектом памяти, который принимает форму тела больного, позволяя мышцам полностью расслабиться.
При отсутствии матраса, сиделка обязательно должна менять положение больного каждые 2 часа, а также использовать подушки и валики для изменения давления на различные участки тела и фиксации тела больного. Подушки не должны быть слишком мягкими, можно даже изготовить их самостоятельно. Сшить наволочку и наполнить ее, например, пшеном. Такая подушка будет обладать еще и массажным эффектом.
Для профилактики пролежней очень важно, чтобы кожа больного оставалась сухой и чистой. Необходимо регулярно менять постельное белье, однако делать это нужно осторожно. Потому как если вытягивать мокрую простынь из-под больного слишком быстро, то можно содрать кожный покров.
Одежда лежачего больного.
Ткани, которые соприкасаются с кожей больного, не должны быть грубыми, желательно натуральными, недопустимо образование складок.
Использование классического сочетания клеенки и хлопчатобумажной простыни не дает возможности избежать складок, однако сегодня появилась великолепная альтернатива клеенке в виде непромокаемых наматрасников. Они удобно натягиваются на матрас, являются дышащими, гипоаллергенными.
Непромокаемый наматрасник или простынь не пропускают влагу и не дают простыне скользить по поверхности матраса. Немаловажен и тот факт, что такие простыни и наматрасники не образуют складок, и поэтому не натирают кожу больного.
Прямой путь к возникновению пролежней – это использование нательного белья с грубыми швами, не подходят и тонкие, длинные ночные сорочки, регулярно скатывающиеся комом. Идеальной формой ночной одеждой можно считать распашонку с разрезом сзади.
Питание лежачего больного.
Для профилактики пролежней очень важен рацион больного, ведь развитие пролежней вызывает потерю белка в организме.
Для его компенсирования необходимо употреблять белковую пищу, хотя она, к сожалению, редко бывает обезжиренной или диетической.
И все же, в качестве ценных белковых продуктов можно назвать нежирную морскую рыбу, индейку, говядину (ни в коем случае не телятину). Хорошо использовать соевые продукты, потому как помимо белка в них много грубых растительных волокон.
Включайте в рацион больного продукты, содержащие витамины группы А, С и В, особенно В2, так называемый рибофлавин, содержащийся в печени, почках и сердце животных (эти продукты, увы, противопоказаны при атеросклерозе), в пивных дрожжах, орехах (миндаль), некоторых грибах (шампиньоны и белые), крупах (греча, рис) и молочных продуктах (молоко, творог). Для профилактики пролежней можно принимать витамины в виде таблеток.
Надо, однако, понимать, что появление пролежней может быть результатом не только и не столько плохого ухода сиделки за больным.
К сожалению, причины их возникновения относятся к числу неустранимых и независимых от сиделки моментов.
Так, на образование пролежней влияет возраст больного, его физическое состояние, ряд заболеваний, например сахарный диабет.
Источник: http://sidelka.spb.ru/pages.php%3FpageName%3Duhod-za-bolnimi%26pageId%3D53
Питание лежачих больных с пролежнями: особенности, рацион, режим
Пациенты, прикованные к постели, находятся в группе риска и часто страдают от образования пролежней.
Некротические изменения на коже и в подлежащих тканях возникают по причине длительного сдавливания определенных участков между костным выступом и горизонтальной поверхностью.
В том месте, на которое оказывается давление, наблюдается нарушение кровообращения, ишемия, нарушение трофики тканей и последующий некроз. Процесс начинается с эпидермиса, затем переходит на глубокие слои кожи, подкожно-жировой клетчатки, мышцы и даже кости.
Наиболее подвержены образованию пролежней люди с избыточным весом, а так же истощенные и ослабленные пациенты. Поэтому правильное и сбалансированное питание при пролежнях имеет большое значение и является обязательным для эффективного лечения.
Существуют эндогенные и экзогенные факторы, которые влияют на образование пролежней у лежачих пациентов.
К внешним факторам относят:
- неудобную постель;
- плохую гигиену;
- трение, то есть смещение кожи по отношению к подлежащим слоям.
К внутренним факторам можно отнести:
- нарушения обменных процессов;
- эндокринные заболевания;
- избыточный вес или истощение пациента.
Образование некротических ран на коже и нарушение процессов регенерации напрямую связано с нехваткой белка в организме.
Аминокислоты, которые входят в состав белковых соединений, являются строительным материалом для клеток тела.
Важно! При их недостатке или при нарушении усвояемости белка наблюдается дистрофия всех тканей и органов, что приводит к ослаблению организма и как следствие любое негативное воздействие на кожу приводит к серьезным нарушениям и омертвению ее участков.
Таким образом, диета при пролежнях должна включать в себя белковую пищу, адаптированную под индивидуальные возможности пациента.
Диету лежачих больных нужно сбалансировать по количеству макро и микро-нутриентов. В рацион должны входить белки, жиры, углеводы, пищевые волокна (клетчатка), вода.
Кроме того, важно обеспечить организм больного всеми необходимыми витаминами, минералами, биофлавоноидами.
При этом необходимо учитывать калораж рациона, так как энергозатраты лежачего пациента гораздо ниже, чем у здорового человека.
Калорийная пища приводит к дисбалансу состава тела, увеличению жировой ткани и уменьшению объема мышц.
При деструкции мышечной ткани наблюдается замедление клеточного метаболизма, процессы окисления и разрушения тканей начинают преобладать над процессами восстановления.
Потому такая диета у лежачих больных может привести к образованию пролежня. С целью уменьшения калорийности рациона следует снизить потребление жиров и углеводов.
Для полноценного рациона важно употреблять в пищу продукты, богатые белком, полезными жирными кислотами и медленными углеводами.
- Мясо птицы (индейка, курица)
- Кролик
- Говядина
- Рыба
- Орехи
- Молоко и молочные продукты
- Яйца
- Соя, бобовые
- Нерафинированное растительное масло
- Сливочное масло
- Рыба
- Сыр
- Орехи
- Молоко
- Крупы (каши)
- Макароны
- Овощи
- Фрукты
- Ягоды
- Мед
- Мармелад
- Варенье
Чтобы не возникали пролежни, диета должна включать в себя:
- Белковые продукты 30% от всего рациона;
- Жиры 20% от рациона;
- Углеводы 50% от рациона.
Питание при пролежнях должно обеспечивать пациента необходимыми витаминами и минералами, а значит обязательно включить в рацион свежие фрукты и овощи, ягоды, смузи, соки.
Витамины группы А, В содержатся в печени, орехах, некоторых крупах. Яблоки, гранат, шиповник богаты железом и витамином С, а морепродукты богаты цинком и йодом.
Для полноценного питания ослабленных больных при пролежнях рекомендованы витаминно-минеральные комплексы и биологически-активные добавки.
Есть некоторые особенности питания пациента при наличии пролежней:
- Дробное питание – пациенту рекомендовано есть 4-6 раз в день, но небольшими порциями. Это позволит избежать лишней нагрузки на систему пищеварения и повысит усвояемость питательных веществ.
- Питьевой режим – для нормального обмена веществ необходимо пить 1-1,5 литра чистой некипяченой воды в сутки (если нет противопоказаний).
- Пища должна подаваться в адекватном виде – если пациенту трудно жевать, то необходимо измельчать ее до нужной консистенции.
- При некоторых патологиях мясо является тяжелой пищей и его заменяют мясными и куриными бульонами, рыбой, молоком и другими белковыми продуктами.
- Необходимо следить за стулом пациента – орехи могут вызвать запоры, а избыток свежих овощей и фруктов привести к диарее. При необходимости питание корректируют.
Важно! Категорически запрещено употреблять в пищу сладкие газированные напитки, копченое, жирное, слишком соленое. Следует ограничить употребление сахара, избегать тех продуктов, которые могут вызвать аллергию.
Пищу лучше готовить на пару, отваривать или запекать – жареное употреблять с осторожностью.
Меню на день пациента при лечении пролежней может выглядеть так:
- Первый завтрак: омлет, кусочек сыра, чай.
- Второй завтрак: фрукты, орехи.
- Обед: куриный бульон, салат из свежих овощей, греча отварная.
- Полдник: творог, фрукты.
- Ужин: каша, можно чай с медом.
В течение дня за 20-30 минут до приема пищи больному нужно выпивать стакан воды, желательно комнатной температуры. Если пациент пьет лечебные отвары и чаи в течение дня, то количество воды можно сократить.
При пролежнях состояние лежачего больного может быть довольно тяжелым, появляются симптомы интоксикации, слабость, тошнота, потеря аппетита. Питание в этом случае нужно корректировать с учетом рекомендаций врача и получаемого лечения.
Диета для пациентов с пролежнями представляет собой низкокалорийный, сбалансированный по составу рацион, обогащенный белком, витаминами и минералами. При таком питании риск возникновения некрозов уменьшается, а процессы заживления существующих пролежней проходят быстрее.
Источник: https://wallps.ru/lezhachij-bolnoj/pitanie-lezhachix-bolnyx-s-prolezhnyami-osobennosti-racion-rezhim
Пролежни лечение в домашних условиях – народные средства
Пролежни широко известны, как язвы на коже или порезы, повреждения или опухоль, вызванная из-за длительного давления на любой участок тела и обычно влияют на части тела в над костных областях.
Пролежни обычно происходят у инвалидов, парализованных или постельных пациентов, поскольку они не в состоянии изменить свою позицию и непрерывное давление на определенные части тела приводят к пролежням. Пролежни можно эффективно лечить, если они обнаружены на ранней стадии, но может стать опасным для жизни заболеванием, так как они отсекают циркуляцию крови в частях тела.
Пролежни обычно происходят вокруг ягодиц, пятки, нижней части спины и области бедренной кости среди лежачих больных в то время как позвоночник, лодыжки, колени, голова, плечи также восприимчивы к пролежням в зависимости от фиксированного положения пациента. Важно отметить, что, если маленькие и выявлены на ранней стадии можно лечить с помощью регулярных повязок, в то время как большие или глубокие пролежни требуют пластической хирургии.
Симптомы пролежней
На основании тяжести состояния, пролежни проходят четыре различные стадии и симптомы, наблюдаемые в каждой стадии варьируются.
I этап
- Кожа остается нетронутой, даже на начальных стадиях
- В случае более легких цвет кожи, кажется более темным
- В случае более темной кожи, никаких изменений в фактическом цвете кожи нет, но появляются голубоватые или фиолетовые пятна
- Боль, изменение температуры вокруг кожи
II этап
- Язвы или открытые раны
- Потеря или повреждение в базовом слое дермы и эпидермиса
- Появление розоватых, мелких очагов, как раны
- Разрыв заполненных жидкостью волдырей на коже
III этап
- Развитие глубокой раны на месте язвы
- Кратеры, как язвы, появляющиеся на коже
Причины пролежней
Пролежни вызваны каким-либо длительным давлением на кожу, что мешает и тормозит необходимое кровоснабжение определенных участков кожи и ее подлежащие ткани. Это главным образом факторы, которые связаны с ограниченной подвижностью, которые делают кожу более уязвимой и подверженной повреждениям, тем самым способствуя развитию пролежней.
Три основных фактора, которые приводят к пролежням являются:
- Постоянное давление: в случае, если часть вашей кожи и подлежащих тканей зажата между вашими костями и твердой поверхностью, возможно, остов кровати или инвалидной коляске, давление, которое применяется к этой области, вероятно, будет выше, чем давление крови, которая течет через капилляры. Это не только нарушает циркуляцию крови, но количество кислорода и питательных веществ в этой области будет значительно сокращено. В связи с лишением кислорода и питательных веществ, клетки кожи и тканей повреждаются, а так же могут отмереть, что приводит к серьезным пролежням.
- Сдвиг: это происходит, когда две поверхности движутся в противоположных направлениях. В таком случае, пациент может скользить по постели и хотя копчик движется вниз, кожа, которая выше его, остается неизменной, что приводит к повреждению кровеносных сосудов и тканей.
- Трение: если у пациента кожа влажная, трение может вызывать большее количество повреждений.
Лечение в домашних условиях — народные средства
Гораздо легче предотвратить пролежни, чем их лечить. Есть несколько вариантов, которые вы можете выбрать, в том числе медицинских процедур, а также домашние средства. Ниже приводятся некоторые простые шаги, которые должны быть выполнены, для лечения и борьбы с пролежнями в домашних условиях:
- Очистить рану: раны, которые не были очищены должным образом склонны к инфекциям и воспалению. Вы можете использовать немного пресной воды, с мягким мылом для лечения пролежней в домашних условиях. В случае открытых ран, вам нужно использовать морскую соль (солевой раствор), чтобы очистить рану пару раз в день.
- Есть некоторые привычки, как курение, которые влияют на циркуляцию крови, кислорода и питательных веществ к коже. Поэтому, для того, чтобы избежать пролежней, лучше бросить такие вредные привычки.
- Для того, чтобы ускорить процесс выздоровления, важно использовать своего рода амортизацию на костные области. Мягкий матрас или надувной матрас может помочь предотвратить и вылечить пролежни быстрее.
- Травы: есть определенные травы, которые могут быть применены в домашних условиях непосредственно на рану, чтобы помочь им зажить быстрее. Некоторые из наиболее широко распространенных трав для этой цели включают мелисса, корень куркумы, мирра и окопник.
- Один из наиболее важных вопросов будет ваш уровень гидратации. Крайне важно, чтобы потреблять значительное количество воды в течение дня, так как это помогает сохранить кожу увлажненной и улучшает ее общее состояние здоровья, тем самым снижая риск пролежней.
- Масло шиповника оказывает стимулирующее действие на регенерацию поврежденных тканей слизистых оболочек и кожи, его используют как мочегонное, желчегонное и противовоспалительное средство. Показано при пролежнях, трещинах сосков, трофических язвах голени, неспецифических язвенном колите, дерматозах, лучевом поражении кожи, некоторых опухолевых процессах, неглубоких трещинах.
- Для лечения трофических язв и пролежней народная медицина рекомендует накладывать на пораженный участок марлю, пропитанную маслом, и закрывают вощеной бумагой. Курс лечения составляет 15–20 дней.
- Настойку из почек березы готовят на основе 90% спирте. Соотношение сырья к спирту 1:5. Назначают, как мочегонное средство, по одной десертной или чайной ложке на прием. Такую настойку можно использовать и для натирания при радикулите, артрите, миозите, плохо заживающих язвах, пролежнях, ссадинах, гнойниках после операций. Такая настойка обладаем сильным антимикробным действием.
Диета для пролежней
- Лучше всего для пациентов, чтобы следовать диете, которая богата сырыми овощами и фруктами.
- Витамин С и цинк являются важными для заживления ран, и поэтому продукты, которые содержат большое количество этих питательных веществ следует употреблять в больших количествах. Апельсины, лимоны, лайм, перец и другие цитрусовые все с высоким содержанием витамина С и поэтому их потребление должно быть увеличено.
- Белки также важно для наращивания мышечной массы и укрепления организма. Таким образом, определенные продукты, которые содержат большое количество белка, как яйца, курица, индейка, молочные продукты и несколько сортов орехов следует употреблять людям, которые находятся в неподвижном состоянии.
Важно! Перед применением средства не забудьте проконсультироваться с врачом.
Источник: http://DobrZdrav.ru/prolezhni/