Лечение пролежней в стационаре | Патронажная служба «Социальная поддержка»
Зачастую при невнимательном отношении к больному или отсутствии навыков ухода за ним родственники спохватываются тогда, когда уже начали появляться гнойные пролежни, чем лечить и как обрабатывать их дома, никто не знает. В такой ситуации необходимо срочно вызывать врача.
Скорее всего, он направит больного в медицинское учреждение на интенсивное лечение или уже на операцию.
Лечение пролежней в стационаре бывает необходимо
Лечение пролежней в стационаре имеет больше благоприятных перспектив, чем на дому. Медицинское оборудование для физиотерапии, магнитного, лазерного и других современных методов воздействия поможет решить проблему достаточно эффективно или подготовить больного к хирургическому воздействию.
Еще лучше, если в больнице человеку будет обеспечен индивидуальный уход с помощью приглашенной из патронажной службы сиделки.
Хорошо известно, что персонал медицинских учреждений несет высокую нагрузку и физически не может уделять постоянное внимание каждому пациенту.
Персональная сиделка в больницу и ее забота существенно увеличат шансы на успешное лечение. Она же будет принимать меры профилактики пролежней на здоровых участках тела.
Пролежни гнойные: лечение в домашних условиях может быть успешным
Если же сиделка приглашена на дом, а у больного уже имеются пролежни гнойные, лечение в домашних условиях с успешным результатом также возможно. Надо только выбрать в патронажной службе сиделку с соответствующим опытом работы. Постоянно поддерживая связь с лечащим врачом, сиделка будет делать все необходимое, и тогда вполне возможно, что в больницу ложиться не понадобится.
Пролежни могут быть разными. Например, сухие пролежни – это раны без гноя, но процесс некроза тканей все равно уже идет.
Лечение сухих пролежней сводится к тому, чтобы не позволить сухому некрозу преобразоваться во влажный, то есть гнойный процесс.
Для этого используются раневые покрытия, сухие и влажные асептические повязки с раствором Рингера, а вот мази могут только повредить. Повязки и покрытия размягчают сухую омертвевшую кожу и помогают ее отторжению.
Мокнущим пролежень называют, когда поверхность раны влажная, с гноем или выпотом. Лечение мокнущих пролежней с использованием современных раневых покрытий, впитывающих отделяемое, достаточно эффективно. Покрытия и повязки с протеолитическими ферментами одобрены врачами, их считают своего рода «биологическим скальпелем», который хорошо очищает раны от гноя и омертвевших тканей.
Копчик – одно из самых частых мест появления пролежней (более трети всех случаев), так как он подвергается сильному давлению веса больного.
Опытные медсестры, ухаживающие за больным, хорошо знают, как избавиться от пролежней на копчике с помощью медикаментов, а кроме этого рекомендуют использовать противопролежневые приспособления – матрасы, подкладные круги, которые существенно облегчают процесс заживления.
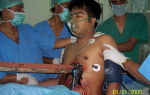
Пролежни 3-4 стадии: будьте бдительны
Наиболее опасны для жизни больного пролежни 3, 4 стадии, лечение их – длительный процесс, требующий профессионализма и больших усилий. Сиделка будет очищать и обрабатывать раны, наблюдать за больным.
При первых признаках сепсиса и остеомиелита – ознобе, повышенной температуре, она срочно вызовет врача, который решит вопрос госпитализации. Промедление в данной ситуации может оказаться гибельным для пациента.
Обращайтесь в патронажную службу «Социальная поддержка», если у вашего больного образовались и развиваются пролежни. Наши сиделки имеют профессиональное образование и успешный опыт борьбы с этим сложным явлением дома и в стационаре.
полезные статьи:Пролежни после операции: как лечитьЛучшее лекарство от пролежней
Источник: https://socpatron.ru/stati/lechenie-prolezhnej-v-statsionare
Пролежни у лежачих больных – лечение в домашних условиях
Пролежни — повреждение мягких тканей, образованное вследствие их некроза (омертвения) под действием постоянного давления и других сопутствующих факторов. Омертвение происходит в том случае, если давление на кожу извне превышает давление в мелких сосудах мягких тканей.
В патогенезе заболевания лежит нарушение кровообращения и лимфооттока. Сдавленный участок перестает получать должное количество крови, а вместе с ней кислорода, необходимого для клеточного дыхания.
Пролежни обычно развиваются у тяжелобольных, находящихся в лежачем положении. Но это не единственное условие для их образования. Существует ряд предрасполагающих факторов, запускающих некротический процесс образования пролежней у лежачих больных:
- Нахождение пациента длительное время в одном и том же положении, когда давление собственного тела на кровать приходится на одни и те же точки соприкосновения.
- Грубое постельное белье, крошки и складки в постели. Несвоевременная смена постельного белья.
- Одежда на больном из жестких материалов с наличием твердых предметов (пуговицы, замки, бусины и т.д.).
- Нервные заболевания, при которых снижена чувствительность.
- Повышенная или пониженная масса тела лежачего больного.
- Неполноценное питание, недостаточное потребление воды.
- Наличие сахарного диабета. При СД страдает кровообращение микроциркуляторного русла.
- Плохой уход за тяжелобольным, несвоевременная смена белья и подгузников, из-за чего кожные покровы имеют длительный контакт с мочой и экскрементами.
- Высокая или низкая температура тела.
- Слишком сухая кожа или, наоборот, повышенная потливость.
Образование пролежней протекает в несколько стадий.
- 1 стадия – пролежень выглядит в виде красного пятна на коже, которое не меняет свою окраску, даже если давление на этот участок прекращено. Это самая легкая стадия, когда повреждения не распространяются за пределы кожи.
- 2 стадия – некроз распространяется на подкожную жировую клетчатку. Место пролежня ярко-красной окраски, отмечается отслоение кожи на этом участке.
- 3 стадия – в патологический процесс вовлекаются мышцы. Пролежень выглядит как рана – на дне раны видны ярко-красные мышечные ткани. Из раны может выделяться прозрачная жидкость.
- 4 стадия – самая запущенная. Некроз распространяется на все слои мягких тканей. Пролежень представляет собой глубокую рану, которая обнажает кости, хрящи, сухожилия.
Первые две стадии еще поддаются консервативному лечению, тогда как при последних двух лечение проводится только оперативным путем. 3 и 4 стадия часто сопровождаются присоединением бактериальной инфекции. В таком случае присоединяется гнойное воспаление: рана заполнена гноем, имеет грязно-зеленый оттенок, источает неприятный запах.
Лечение пролежней в домашних условиях
Лечение пролежней у лежачих больных очень сложное, отнимает большое количество времени и является достаточно затратным.
Наиболее благоприятным, в отношении положительного результата при лечении — начальная стадия, когда изменения в тканях минимальны и пролежень представляет собой участок кожи красного цвета.
К сожалению, спохватиться на этом этапе и приступить к терапии удается не всегда и не всем. Зачастую пролежни в этой стадии остаются незамеченными. Особенно, если человек находится дома, а не под наблюдением врачей. Люди никогда их не видевшие могут расценивать первую стадию как проявление аллергии, синяк или просто натертость.
Рана настолько глубока, что внесение в нее микробов вместе с лекарственными средствами способствуют заражению крови и развитию сепсиса. Сепсис у лежачего больного может закончиться смертью.
Лечение пролежней первой и второй стадии у лежачих больных на дому необходимо проводить теми средствами, которые посоветует врач.
Принципы лечения заключаются в создании следующих условий:
- Снятие давление с места застоя на весь период лечения.
- Улучшение кровоснабжения поврежденного участка.
- Запуск регенерации.
- Профилактика вторичного инфицирования.
- Снятие болей.
В связи с этими принципами разработаны группы препаратов:
- Мази (Ируксол, Левомеколь, Бепантен, Метилурацил, Солкосерил).
- Кремы (Аргосульфан-крем, Меналинд).
- Растворы ( Хлоргексидин, Фурациллин, растворы серебра).
Применять народные средства в терапии пролежней врачи не советуют.
- Во-первых, в таких рецептах используются лекарственные растения, которые могут вызвать аллергию у тяжелобольного. Его ослабленный организм может не выдержать такой нагрузки.
- Во-вторых, применяя нестерильные растворы и мази, приготовленные в домашних условиях — подвергать дополнительному риску занесения инфекцию в рану.
Осложнения пролежней
Невнимание к лежачему больному может вам стоит человеческой жизни. Пролежни – заболевание опасное и трудноизлечимое.
Возможные осложнения от пролежней:
Предупредить образование пролежней гораздо легче, чем вылечить. Это давно известно медикам, ведь еще со времен Гиппократа застои пытались лечить различными методами, большинство которых не оправдали себя.
Современная медицина разработала достаточно профилактических методов, которые позволяют лежачим больным сохранить кожные покровы невредимыми.
Профилактика пролежней у лежачего больного проводится следующим образом:
- Каждые два часа больного следует переворачивать в постели.
- Использовать одежду из мягких тканей, постельное белье должно тщательно расправляться и утюжиться, чтобы не образовывалось складок.
- Под крестцовую область подкладывать надувной резиновый круг, который можно приобрести в аптеке и специализированных отделениях.
- Использовать специальные матрасы против пролежней. В качестве наполнителя в них может выступать вода, воздух, сено, пенопластовые шарики.
- Проводить туалет кожных покровов лежачего больного. Сейчас разработано огромное количество специальных гигиенических средств, которые используются даже без воды — это шампуни, салфетки, лосьоны и гели для мытья тела. Специально разработанная формула позволяет применять их в условиях, когда нет возможности помыть больного в душе или ванной. Пена наносится на волосы или тело, абсорбируя грязь и отмершие клетки, затем удаляется полотенцем.
- Использовать массажные процедуры.
- Немаловажным фактором является питание тяжелобольного. Для профилактики пролежней врачи советуют употреблять большое количество белка.
Профилактика пролежней – процесс трудоемкий, но лечение уже развивающегося заболевания еще сложнее. В аптеках на сегодняшний день представлено много товаров, облегчающих уход за лежачими больными. Однако стоит отметить, что цены на эти приспособления далеко не низкие.
Источник: https://medknsltant.com/prolezhni-u-lezhachih-bolnyh-chem-lechit-v-domashnih-usloviyah/
Чем и как лечить пролежни у лежачих больных: мазь, крем, матрас, фото
Пролежни – одна из самых сложных проблем в уходе за лежачими больными. Они являются следствием вынужденного нахождения в одном и том же положении на протяжении длительного времени. Пролежни часто образуются у пациентов, находящихся в отделениях реанимации, в коматозных состояниях, со спинальными параличами, в период послеинфарктной и постинсультной реабилитации.
Почему образуются пролежни у лежачих больных
Пролежнями называют нейротрофические изменения тканей, длительно соприкасающихся с твердым ложем или другой поверхностью. Это явление выражается в денервации, нарушении лимфообращения, слабого кровоснабжения участков кожи, мышц, подкожной клетчатки.
Уже спустя 2 часа нахождения в полной неподвижности в «сидящих» и «лежащих» участках тела начинаются проблемы с кровотоком из-за сдавливания мелких сосудов.
Лежачие пациенты находятся в стационарном состоянии гораздо дольше, а некоторые – постоянно, поэтому у них нарушения приобретают стойкий патологический характер.
Вторая причина, по которой в тканях происходят деструктивные процессы – сосудистые микротравмы от трения, возникающие при перемещении больного ползком для смены положения и как результат силового вытягивания из-под лежащего мокрого белья.
Факторы, способствующие возникновению пролежней, подразделяются на 2 группы:
- Особенности здоровья пациентов: преклонный возраст, ожирение или истощение, сердечно-сосудистые патологии, проблемы с обменом веществ, болезни ЦНС, белковый дефицит, неграмотное питание, непроизвольные мочеиспускание и дефекация.
- Ошибки ухода: редкая смена постельного и нательного белья, раздражающие предметы на ложе и одежде (крошки, швы, пуговицы, заломы), слишком твердое спальное место, плохая гигиена тела.
Значительно повышают вероятность дополнительные факторы:
- сахарный диабет;
- обезвоживание;
- скудная пища;
- непереносимость средств ухода;
- курение;
- потоотделение при гипертермии;
- спинальные поражения и травмы головного мозга.
Как определить пролежни
У молодых пациентов, не имеющих тяжелых хронических заболеваний и находящихся в сознании, пролежни бывают редко и развиваются медленно. При должном уходе их появление можно предотвратить. Ослабленные больные подвержены стремительному прогрессированию патологии.
Алгоритм профилактики пролежней у лежачих больных предусматривает обязательный осмотр всех рискованных зон с учетом вынужденного положения (сидя, на боку, на спине, на животе):
- ягодицы;
- область копчика и крестцового отдела;
- зона над остями позвоночника;
- лопаточные выступы;
- пятки;
- колени;
- гребни подвздошной кости,
- выпуклые участки грудной клетки;
- седалищные бугры;
- затылок;
- складки под грудью;
- зоны контакта с резиновыми, клеенчатыми предметами (трубки, пеленки);
- под гипсом;
- под бандажами;
- под стоматологическими протезами;
- вокруг катетеров (мочеиспускательный канал, кровеносные сосуды) и т.д.
При осмотре начинающаяся патология характеризуются застоем жидкости, выраженной синюшной эритемой без определенных пределов, похожей на синяк, а также слущиванием эпидермального слоя с пузырьковыми элементами или без них.
Проявлениями венозной эритемы являются:
- нормальная температура пораженного очага, в отличие от воспалительной гипертермии;
- при давлении пальцем кожа на гиперемированном участке бледнеет, в то время как гематома оттенок не меняет.
Субъективно пациенты, находящиеся в себе, предъявляют следующие жалобы:
- Покалывание, вызванное лимфозастоем и сдавлением капилляров, снабжающих периферические окончания в зоне потенциального пролежня.
- Чувство онемения, возникающее через пару часов неподвижности.
Этапы формирования пролежней
Пролежни развиваются поэтапно, начиная с застоя кровообращения и заканчивая некротическими процессами в тканях. У ослабленных пациентов, имеющих застойные очаги на фоне сердечно-сосудистой патологии, переход от одного этапа к другому может происходить за считанные часы.
- Начальная стадия визуализируется как венозная эритема в местах контакта с твердыми поверхностями и является результатом нарушенного оттока крови в локальной зоне.
- Вторая стадия характеризуется истончением эпидермального слоя кожи, пузырьковыми образованиями и шелушением. Причиной этих процессов становится стойкий венозный застой, провоцирующий отек, нарушение тканевого питания, денервацию, мацерацию с последующим разрывом клеток эпидермиса.
- Третья стадия выражается формированием открытых ран, возможно инфицирование. На этом этапе в патологический процесс вовлекаются глубокие слои кожи, подкожная клетчатки, мышечные ткани. Начинаются некротические явления.
- Четвертая стадия проявляется возникновением раневых полостей, образовавшихся в результате омертвения тканей. Стенки полости выстланы гнойными воспалениями, за счет которых возможно расширение пораженной области.
Последствия
Главная опасность пролежней – некротические процессы с присоединением инфекции. Для пациента это может закончится:
- ампутацией ног;
- иссечением обширных участков мягких тканей, как следствие – денервация и слабое кровоснабжение прилегающих зон;
- развитием периостита, остеомиелита при распространении некроза на костную ткань и надкостницу;
- истощением иммунитета;
- осложнением лечения основного заболевания.
Степень серьезности последствий пролежней во многом зависит от типа патологических изменений в тканях:
- Сухой некроз имеет затяжное течение с долговременным периодом восстановления раневой поверхности.
- Мокнущий некроз протекает с инфицированием полости патогенными микробами (стафилококки, стрептококки и другие). Гнойное воспаление приводит к формированию флегмоны, рожи, газовой гангрены. Эти процессы характеризуются симптомами интоксикации организма, высокой температурой, образованием свищей. Очаг нагноения – локальный или разлитой, глянцевый, гиперемированный, более горячий или холодный в сравнении с окружающей кожей. При обсеменении раны клостридией воспаление нарастает по типу гнилостного с развитием газовой гангрены. При этой патологии кожа приобретает сизый оттенок, рана выглядит не влажной и издает сильный запах. Если провести по пораженному месту, возникает характерный хрустящий звук.
Логичным продолжением гнойного пролежня является сепсис: инфицированный экссудат из раневой полости проникает в кровь. Заражение крови при современном уровне медицины – достаточно редкое явление. Но оно вероятно при позднем начале антибиотикотерапии, резистентности организма пациента к применяемым препаратам, при иммунодефицитном состоянии больного.
Как лечить пролежни у лежачих больных (средства, мази, крема)?
На начальной стадии развития пролежней специфического лечения не требуется. Проводятся мероприятия, направленные на устранение застойных явлений: массаж без агрессивного воздействия на пораженные зоны, использование противопролежневых устройств, тщательная гигиена, применение профилактических и лечебных наружных средств.
Первый этап лечения пролежней
Появление раневых полостей, особенно инфицированных, требует помещения больного в стационар с назначением антибактериальной терапии и хирургического лечения:
- Опорожнение раны от гнойного содержимого.
- Обеспечение оттока накапливающегося экссудата.
- Снятие отека и воспаления.
- Подавление жизнедеятельности микробов.
Очистку пролежней от гнойных клеток и мертвых тканей проводят в хирургическом стационаре, затем устанавливают дренаж. Дальнейшее лечение допустимо осуществлять на дому. Важно регулярно заполнять полости салфетками или качественными бинтами (плотными, не рассыпающимися на нити) с лекарственными пропитками, своевременно их менять.
Чем обрабатывать пролежни у лежачих больных:
- Эффективно выводят гной мази Левосин, Левомеколь и аналоги. Закладку на их основе можно оставлять в полости до суток.
- Мази на жировой базе (Вишневского, неомициновая, тетрациклиновая и прочие) имеют невысокую адсорбирующую и антибактериальную активность. Эти средства допустимы при небольшом количестве гноя.
- Раствор борной кислоты, 10% физраствор и почие морально устаревшие препараты требуют замены каждые 4 – 6 часов.
Для промывания ран одобрено применение антисептиков нового поколения:
- раствор йодопирона в концентрации 0,5%;
- раствор диоксидина 1%-ный.
При их отсутствии допускается орошение перекисью водорода, фурацилином, раствором борной кислоты.
Также для адсорбции гноя используется энзимотерапия. В рану вводятся протеолитические чистые ферменты (химотрипсин, трипсин, рибонуклеаза) или в составе мази (Ируксол, Ируксоветин).
В дополнение применяют физиотерапевтические методы:
- УЗ-кавитацию;
- лазерное облучение;
- УВЧ;
- воздействие виброфоном;
- барокамеру и т.д.
Второй этап терапии
После очистки раны необходимо добиться роста здоровых тканей. На этом этапе должен появиться струп – тонкая корочка грануляционной ткани. Молодые соединительные ткани важно защищать от воспаления, повреждений и стимулировать к развитию. Чем лечить пролежни у лежачих больных на стадии начала заживления:
- противовоспалительные препараты Левомеколь, Метилурациловую, Троксевазиновую мази, Бепантен и другие наружные средства;
- для защиты, смягчения и регенерации – масла из плодов облепихи, шиповника, сок свежих листьев алоэ, экстракт каланхоэ;
- для активной эпителизации тканей – лазерное воздействие.
Третий этап лечения
Последняя фаза терапии пролежней заключается в полной регенерации и рубцевании раневой поверхности. Основная задача – поддерживать активный процесс эпителизации, для чего применяют комплексные витамины, иммуностимуляторы, ранозаживляющую мазь ЭДАС 201М. Введение антибиотиков показано на всех этапах лечения гнойных пролежней.
Немаловажное значение при лечении пролежней имеет питание пациента. Рацион необходимо насытить богатым витаминным и микроэлементным составом с упором на источники железа, цинка, витамина С:
- зеленые овощи;
- фрукты свежие;
- молочная пища;
- птица;
- рыба;
- яйца;
- бульоны.
Обработка кожи при пролежнях
Обработка кожи – важная часть лечения и предупреждения застоев. Она состоит из трех этапов:
- Гигиена: очистка кожных покровов от грязи, физиологических выделений, поддержание нормальной увлажненности, смягчение. Существуют специальные средства ухода за лежачими больными: лосьоны, эмульсии, кремы.
- Профилактика: уход, предупреждающий образование трещин, стимулирующий локальное кровообращение, восстанавливающий чувствительность. Для предотвращения пролежней применяют раствор нашатыря (0,5%), спиртовой раствор танина (1%), разведенный камфарный спирт (2%), 1%-ный салициловый спирт. Кожу на участках, контактирующих с поверхностью кровати, кресла необходимо протирать 2 – 3 раза в сутки.
- Лечение: применение препаратов в аптечных формах для наружного использования (мази, присыпки, растворы и т.д.).
Для нанесения на кожу рекомендованы следующие средства от пролежней у лежачих больных:
- сульфат магния в 25% концентрации;
- раствор хлористого натрия с химотрипсином;
- хлоргексидин, разведенный водой;
- салфетки Мультиферм, создающие лечебное раневое покрытие из полимерного материала и ферментного комплекса.
Растворы марганцовки, йода, бриллиантовой зелени при пролежнях наносить не следует, поскольку они обладают подсушивающим действием.
Профилактика пролежней у обездвиженных пациентов
Регулярный правильный уход за стационарным больным – залог успешного предупреждения пролежней. Именно погрешности в гигиене являются главной причиной застойных явлений и тканевых повреждений.
Алгоритм профилактики пролежней у лежачих больных включает систематическое поведение ряда мероприятий:
- положение больного нужно менять каждые 2 часа;
- для поддержки конечностей, образования промежутков между телом и постелью рекомендовано применение специальных валиков;
- изголовье кровати должно находиться ниже или на уровне поверхности ложа;
- гигиенические процедуры и увлажнение кожи следует проводить не реже 2 раз в сутки;
- для ухода за пациентом лучше применять специально разработанную аптечную косметику;
- купать обездвиженных пациентов можно в теплой ванне, горячая вода под запретом;
- последствия неконтролируемых дефекации и мочеиспускания убирать как можно скорее;
- нельзя использовать клеенку, полиэтилен в качестве подкладок, для этого есть впитывающие «дышащие» пеленки, прокладки, подгузники, одноразовые трусы;
- регулярно нужно промокать влагу с поверхности и в складках кожи (пот, воду, другие жидкости) при помощи адсорбирующих салфеток, мягкой хлопковой ветоши;
- постельное белье необходимо менять часто, по мере загрязнения;
- перестилать кровать как минимум дважды в сутки, расправляя все складки и неровности;
- аккуратно подкладывать и убирать судно;
- не вытягивать из-под лежащего влажное белье;
- запрещен интенсивный массаж, «разгонять кровь» разрешается легкими поглаживающими движениями без давления и трения;
- для лежачих пациентов желательно приобрести противопролежневый матрас с насосами для коррекции плотности и уровня различных зон;
- колясочники должны менять позу ежечасно;
- для поддержания тела и конечностей сидящих существуют спецподушки с воздушным, гелевым и вспененным наполнителем;
- для защиты растрескавшейся кожи нижних конечностей, крестца можно накладывать гидроколлоидную повязку Комфил Плюс;
- ухаживающим за больными нужно использовать латексные перчатки без опудривания.
Для облегчения ухода и предупреждения пролежней у лежачих пациентов в аптеке можно приобрести специализированную продукцию торговых марок Seni, Menalind: подгузники, впитывающие трусы, пеленки и салфетки, моющие средства для тела, включая для мытья без воды, защитные кремы с оксидом цинка, увлажняющие масла и лосьоны, шапочки для мытья головы без шампуня и т.д.
Источник: http://netderm.ru/prolezhni-u-lezhachikh-bolnykh/
Пролежни у лежачих больных: лечение и профилактика, фото в начальной стадии
Пролежнями называют нейротрофические изменения тканей, длительно соприкасающихся с твердым ложем или другой поверхностью. Это явление выражается в денервации, нарушении лимфообращения, слабого кровоснабжения участков кожи, мышц, подкожной клетчатки.
Уже спустя 2 часа нахождения в полной неподвижности в «сидящих» и «лежащих» участках тела начинаются проблемы с кровотоком из-за сдавливания мелких сосудов.
Лежачие пациенты находятся в стационарном состоянии гораздо дольше, а некоторые – постоянно, поэтому у них нарушения приобретают стойкий патологический характер.
Что это такое?
Пролежни – это патологическое изменение кожи, подкожной клетчатки, мышц, костей, других тканей организма, развивающееся по типу нейротрофического расстройства, причины которого – нарушение иннервации, крово- и лимфообращения локального участка тела, при длительном контакте с твердой поверхностью.
Причины возникновения
Самая простая причина пролежней – это нарушение циркуляции крови, а значит и – обездвиживание больного. При этом, пролежни пяток формируются при постоянном лежании на спине, равно как и проблемы с областью ягодиц.
Из других причин формирования пролежней можно выделить:
- серьезную железодефицитную анемию;
- повышенная сухость кожи;
- наличие сопутствующих заболеваний эндокринной системы: диабет, зоб и т.д;
- повышенная постоянная температура теле или ее снижение;
- проблемы с естественными нуждами и постоянное недержание мочи;
- большой вес больного;
- сниженная питательность пищи с малым количеством белков и питательных веществ;
- неверный уход за лежачим больным.
Это основные причины формирования пролежней у лежачих больных.
Симптомы
Субъективные ощущения, которые больной может сообщить ухаживающим лицам, при нахождении в сознании и сохраненной болевой чувствительности участков тела:
- потеря чувствительности (онемение), примерно через 2-3 часа на этом участке тела;
- покалывание на коже в местах вероятного развития пролежней, связано с застоем биологических жидкостей (кровь, лимфа) питающих нервные окончания.
Видимые признаки начинающегося пролежня, которые обязаны знать лица, ухаживающие за больным:
- слущивание эпидермиса кожи с предварительным образованием гнойных пузырьков или без них;
- застой периферической крови и лимфы, вначале в виде венозной эритемы синюшно-красного цвета, без четких границ, с локализацией в месте соприкосновения костных, мышечных выступов тела с ложем постели, интенсивность окрашивания кожи: от едва заметной до насыщенной.
Это признаки начинающегося пролежня. Необходимо срочно принимать меры по недопущению дальнейшего усугубления патологии.
Стадии пролежней
Пролежни у лежачих больных фото имеют 4 стадии развития:
- I стадия. Устойчивое покраснение кожи, возможно уплотнение, иногда присутствует отечность, кожные покровы при этом не нарушены. Данная стадия успешно лечится с помощью антибактериальных и ранозаживляющих препаратов.
- II стадия. Поражается верхний слой эпидермиса, нарушается его целостность, возникают отслоения и эрозии. Процесс распространяется на подкожную клетчатку.
- III стадия. Глубокое поражение подкожного слоя, которое сопровождается необратимым некрозом (отмиранием) ткани, иногда с жидким выделением из раны. Плохо поддается лечению.
- IV стадия. Чрезмерные повреждения и некротические изменения мягких тканей (в образовавшихся полостях видны сухожилия и костные ткани), которые могут привести к тяжелейшей интоксикации организма и заражению крови.
Больной, который находится в сознании и у которого не нарушена чувствительность отдельных участков тела, еще до образования пролежня может жаловаться на покалывания и онемение в местах, где наиболее вероятно развитие недуга.
Чем опасны пролежни?
Пролежни относятся к патологиям, лечение которых лучше избежать. Если это не удалось сделать, то при образовании очагов мацерации кожи, патогенез развивается очень быстро, с образованием очагов некроза ткани и характеризуется длительным лечением гнойной раны.
Опасны исходы пролежней. В отдельных случаях пролежни являются причиной:
- ампутаций нижних конечностей.
- некротического поражения надкостницы и костной ткани в виде остеомиелита, периостита.
- истощения защитных сил организма, усложняющего лечение основного заболевания.
- обширных иссечений мягких тканей и образования дефектов с нарушением иннервации и кровообращения нижележащих участков тела.
При развитии пролежней по типу влажного некроза происходит инфицирование раны, с развитием гнойных процессов (флегмона, сепсис, газовая гангрена).
При развитии пролежней по типу сухого некроза развивается затяжной патогенез с длительными периодами заживления дефекта.
Как выглядят пролежни: фото
На фото ниже показано, как проявляется заболевание у лежачих больных.
Лечение пролежней в начальной стадии
Итак, как лечить пролежни 1 степени? При начале развития пролежней должна проводиться активная профилактика прогрессирования некротического изменения тканей, поскольку на этом этапе происходит лишь уплотнения и гиперемия кожи:
- Оценка состояния здоровья с целью максимально возможного исключения внутренних и внешних факторов риска развития и прогрессирования пролежней.
- Лечение всех сопутствующих синдромов и патологий, усугубляющих пролежни.
- Иммуностимулирующая терапия – витамины, иммуномодуляторы и иммуностимуляторы.
- Дезинтоксикация организма – переливание крови, реополиглюкин, гемодез.
- Снижение силы давления на ткани и обеспечение прерывистости давления.
- Устранение непрерывного давления. Рекомендуется каждые 2 часа переворачивать лежачих больных с одного положения на другое.
Данное мероприятие подразумевает использование специальных средств:
- пластиковые шины;
- специальные противопролежневые кровати;
- системы с регулируемой вибрацией и давлением;
- подушки, матрацы, прокладки, круги с гелевым, пенным, воздушным, водным наполнением или с комбинацией нескольких наполнителей.
Также следует знать простые правила при уходе за лежачими больными в домашних условиях:
- Жирную кожу можно обрабатывать спиртосодержащими средствами.
- Внимательно следите за состоянием кожи — если пересушена, то используйте увлажняющие средства (увлажняющие гипоаллергенные крема, лучше детский крем), на которые у больного нет аллергии.
- Кожа больного всегда должна быть чистой, не влажной, и не сухой — делайте воздушные ванны. Для гигиены не используйте антибактериальное мыло (оно убивает и полезные, защитные бактерии), пользуйтесь простым мылом, натуральной губкой (или х/б мочалкой) и чистой водой. Кожу не трите, а аккуратно протирайте, после мытья не вытирайте кожу, а промакивайте.
- Если кожа слишком влажная, без фанатизма можно использовать присыпки, тальк или мази, подсушивающие кожу — раствор марганцовки 1%-ный, цинковую мазь или раствор бриллиантовый зеленый, но только для профилактики или на 1 стадии, в дальнейшем не стоит использовать мази, содержащих цинк и раствор марганцовки.
- Если у больного недержание мочи — следует регулярно менять памперсы или самодельные прокладки из х/б ткани и производить туалет промежности, для мужчин лучше использовать мочеприемную систему. При высокой температуре, или когда больной обильно потеет по другим причинам, протирать пот лучше слабым раствором столового уксуса — 1 ст. ложка на 250 мл. воды, чем водой с мылом.
- При обнаружении покраснения — не массируйте его, сделайте массаж только вокруг поврежденной кожи. Можно специально сделать варежку из махрового полотенца и ею производить массаж.
Современная схема местной обработки пролежня включает:
- Присыпка Ксероформ помогает при пролежнях.
- Туалет кожи с применением физиологического раствора либо препаратов, не имеющих ионообменные свойства — камфорный спирт.
- Просушивание кожи и обработка препаратами, улучшающими местное кровообращение тканей (Актовегин, Солкосерил).
- Хорошо показывает себя и такая методика, как обмывание кожи холодной водой. Сокращение сосудов и последующее их компенсаторное расширение приводит к улучшению местного кровотока и усилению питания тканей.
- Накладывание полиуретановой пленочной повязки. Этот современный перевязочный материал выпускается в виде прозрачной пленки с клеящейся поверхностью и обеспечивает защиту от бактерий, доступ кислорода к тканям и испарение влаги, а также дает возможность визуального контроля за состоянием кожи. При наклеивании таких пластырей-повязок следует избегать излишнего натяжения, поскольку при движении больного образуются мелкие складки, что усугубляет состояние.
Чем обрабатывать пролежни у лежачих больных:
- Эффективно выводят гной мази Левосин, Левомеколь и аналоги. Закладку на их основе можно оставлять в полости до суток.
- Мази на жировой базе (Вишневского, неомициновая, тетрациклиновая и прочие) имеют невысокую адсорбирующую и антибактериальную активность. Эти средства допустимы при небольшом количестве гноя.
- Раствор борной кислоты, 10% физраствор и почие морально устаревшие препараты требуют замены каждые 4 – 6 часов.
Чем лечить пролежни у лежачих больных на стадии начала заживления:
- Противовоспалительные препараты Левомеколь, Метилурациловую, Троксевазиновую мази, Бепантен и другие наружные средства;
- Для защиты, смягчения и регенерации – масла из плодов облепихи, шиповника, сок свежих листьев алоэ, экстракт каланхоэ;
- Для активной эпителизации тканей – лазерное воздействие.
Для промывания ран одобрено применение антисептиков нового поколения:
- раствор йодопирона в концентрации 0,5%;
- раствор диоксидина 1%-ный.
При их отсутствии допускается орошение перекисью водорода, фурацилином, раствором борной кислоты. Также для адсорбции гноя используется энзимотерапия. В рану вводятся протеолитические чистые ферменты (химотрипсин, трипсин, рибонуклеаза) или в составе мази (Ируксол, Ируксоветин).
Противопролежневый матрас является наиболее эффективным средством профилактики пролежней в начальной стадии.
Такие матрасы постоянно меняют давление на тело в разных точках, благодаря сдуванию и надуванию воздуха каждые 7 минут в специальных камерах матраса.
Попеременная смена точек давления ликвидирует причину образования пролежней и сохраняет нормальное кровообращение в сдавливаемых тканях. Матрасы ячеистового типа используются для лечения и профилактики 1-2 стадии, баллонного типа 3-4 стадии пролежней.
Противопролежневый матрас с попеременным давлением
Народные средства
Народные средства очищают раны и способствуют формированию новых тканей. Однако в этом случае нужно учитывать вероятность возникновения аллергической реакции. Перед тем как обратиться к народной медицине, обратитесь к лечащему врачу.
Существует несколько простых и эффективных способов лечения язв:
- Пихтовое масло помогает в лечении пролежней.
- Печеный лук применяют при сильных нагноениях.
- Сок медуницы используют для наружной обработки пролежней.
- Листья каланхоэ разрежьте пополам. После этого листья приложите к больному месту внутренней стороной и закрепите. Эту процедуру желательно проводить перед сном.
- Столетник заживляет раны даже в особо сложных случаях. Компресс, смоченный в соке растения, нужно подержать в течение 15 минут на пораженном месте.
- Содовые примочки ускоряют заживление язвы. В стакан воды добавьте 1 ст. ложку соды. Компрессы, смоченные в этом растворе, нужно прикладывать к больному месту. Средство хорошо подсушивает и дезинфицирует пролежни.
Профилактика пролежней в домашних условиях
Перечисленные ниже мероприятия позволят не только предотвратить появление участков некротизации мягких тканей даже у больных, длительно прикованных к постели, но и повысят эффективность алгоритма обработки пролежней на дому.
- Оптимальный вариант — использование противопролежневого матраса и функциональной кровати.
- Нежной растирание кожи на ягодицах, спине, ногах и в других местах плотного соприкосновения с постелью.
- Изменение положения пациента каждый 2 часа.
- Соблюдение питьевого режима — не менее 1,5 л жидкости в день.
- Полноценная гигиена — обтирание больного мягкой тряпочкой, смоченной в теплой воде с дальнейшим тщательным просушиванием, частая смена нательного/постельного белья, использование утки/судна.
- Постельное и нательное белье только натуральное, гладкой текстуры (без вышивки, поперечных швов и рельефных рисунков). Обязательно отсутствие складок на расстеленной простыни и наволочке.
- Полноценное питание с достаточным количеством белка, при необходимости — введение через зонд питательных смесей Нутризон, Оптимум и т. д.
Вся профилактика пролежней состоит в тщательном уходе за лежачим больным. Рекомендуется проветривать как помещение, так и кожный покров самого пациента (воздушные ванны), т.к. пролежни очень “любят” влажные кожные участки.
Полноценное питание тоже способствует быстрому восстановлению организма после перенесенной травмы или заболевания. И следует помнить, что их развитие зачастую начинается незаметно.
Потому профилактика считается хорошей предотвращающей мерой по образованию пролежней.
Источник: https://medsimptom.org/prolezhni-u-lezhachih-bolnyh/
Лечение и средства ухода за пролежнями для лежачих больных
В результате таких тяжелых заболеваний как инфаркты, инсульты, параличи и тяжелые переломы, человек может долгое время оставаться неподвижным. В результате может нарушаться кровообращение и сдавливаться мягкие ткани.
Клетки кожи и мышц питаются хуже, испытываю постоянное давление и в них происходят патологические, дистрофические и некротические изменения. В результате образуются глубокие болезненные язвы, требующие повышенного внимания. Важно своевременно проводить лечение пролежней у лежачих больных, чтобы не допустить более глубоких поражений и инфицирования.
Как образуются пролежни
К сожалению, большая часть больных с пролежнями – пожилые люди. Вынужденная малоподвижность и снижение чувствительности, а также отсутствие контроля за своим организмом приводит к тяжелым последствиям.
Сдавливание мелких кровеносных сосудов на срок более 2 часов уже вызывает ишемию и некроз ткани, который может быстро развиться в пролежень.
Вынужденное положение лежа приводит к тому, что определенные участки тела страдают больше других. На боку – колени, бедра и лодыжки, на спине – крестец, седалище, затылок, пятки, лопатки, на животе – лобок и скулы. Большие складки на простынях, комки, грубые швы на одежде способные вызвать воспаление, из-за постоянного трения на расслабленные участки кожи.
Различают 4 стадии образования пролежней:
-
Уплотнение пораженного участка, его отечность и покраснение.
-
Поражение верхнего слоя кожи, выражающееся в неглубоких язвах и эрозиях.
-
Поражение подкожной ткани, зарождающийся процесс некроза.
-
Нарушение кровообращения в мягких тканях и глубокий некроз, способный вызвать сепсис.
Пролежни 1 и 2 стадии хорошо реагируют на лечение и достаточно быстро кожа восстанавливается, 3 стадия требует специального медицинского контроля.
Как лечить пролежни у лежачих больных
Простое и эффективное средство от пролежней для лежачих больных – регулярный прием поливитаминов, полноценное разнообразное питание и ежечасный контроль за состоянием кожи.
Но не всегда их можно избежать. Успешное лечение состоит из 2 частей: грамотного ухода и обработки пораженной поверхности.
Средства (матрасы, пеленки)
Необходимые предметы быта, устраняющие вероятность повреждение кожи и мягких тканей:
- Специальные противопролежневые матрасы и подушки.
- Круги и подушки с гелевым и водным наполнителем.
- Пластиковые шины для фиксации конечностей.
- Одноразовые мягкие пеленки.
- Кровати с регулируемой вибрацией.
Все эти предметы, разработаны специально для лежачих больных и пожилых людей, ведущих малоподвижный образ жизни. Отдельные камеры противопролежневых матрасов и подушек попеременно сдуваются и надуваются, меняя давление на мягкие ткани. Специальные кровати, оборудованные различными механизмами, облегчают регулярное переворачивание больного.
Различные одноразовые предметы, типа памперсов и пеленок, позволяют соблюдать необходимый уровень гигиены и не раздражать кожу жесткой тканью. Также их можно быстро менять, не тратя времени на стирку и хранение.
Медицинские препараты
Необходимость использования медицинских препаратов и их количество зависит от стадии пролежней. На первой, когда процесс еще только начинается самым главным является устранение давления и обеспечения гигиены кожи.
Место, на котором возникло покраснение нельзя массажировать, а вот кожу вокруг можно растирать рукой в махровой варежке. Промывать кожу можно только детским мылом, избегая антибактериального убивающего все, как вредные, так и полезные микробы. Не рекомендуется вытирать, а только промакивать, не допуская излишнего трения. Просушенную кожу можно смазать детским кремом, чтобы не высыхала.
Отдельно можно сформулировать следующие советы:
-
После каждой смены памперса нужно производить туалет промежности, а при жаркой погоде обрабатывать все складки слабым раствором уксуса, чтобы пот не раздражал кожу.
-
На пораженное место медики рекомендуют наносить мази, улучшающие кровообращение в тканях, например, Актовегин, Солкосерил.
-
Специально разработанная для таких случаев присыпка Ксероформ помогает уменьшить площадь воспаления.
-
Хорошо зарекомендовала себя полиуретановая пленочная повязка, которая накладывается на всю площадь пролежня и защищает его от бактерии и влаги, открывая доступ постоянному контролю.
В случае появления открытых ран необходимо организовать их правильную обработку перекисью водорода и физиологическим раствором. Обязательно подключается антибактериальная и противовоспалительная терапия, как в виде таблеток, как и мазей, растворов. Все вопросы о способах перевязки и накладывании повязок решает только врач.
Для лечения язв и открытых ран в хорошо подходят следующие мази: Ируксол, Аргосульфан крем, Левосин, Левомеколь, Метронидазоловый гель 0,75 %, способные снимать боль, уничтожать микробов и ускорять заживление.
При осложнении пролежней до 3 стадии поможет только хирургическое лечение в стационаре. Необходимо максимально быстро госпитализировать больного, ни в коем случае не дожидаясь самостоятельного движение мертвых тканей. Очищать рану тоже может только хирург.
Все народные средства от пролежней помогают исключительно на первой и крайне редко на второй стадии:
- В кипящее растительное масло положить воск и мешать до полного растворения. 100 г масла и 5- г воска. Остывшую массу накладывать на пролежень.
- Смесь кипяченного растительного масла и одного взбитого белка, накладываемая дважды в день на воспаленные участки.
- При возможном образовании гноя поможет следующий компресс- пол литра нерафинированного подсолнечного масла довести до кипения и смешать со 100 г пчелиного воска и серой с 10 спичек. Проварить час и постепенно бросить нижние части луковицы вместе с шелухой в количестве 10 штук. После остывания хорошо процедить и смазывать пораженные места.
Как известно самое лучшее лечение- грамотная профилактика, не позволяющая развития пролежнях, или хотя бы перейти из первой во вторую стадию:
-
Хорошее полноценное питание.
-
Мягкая одежда без грубых складок и пуговиц.
-
Своевременная гигиена и смена памперсов и постельного белья.
-
Ежедневное обмывание кожи, протирание уксусом и влажными тряпками.
-
Недопускание развития аллергических реакций.
Заключение
Вовремя не вылеченные, запущенные пролежни приводят к гнойному артриту, сильным болям, язвам, остеомиелиту и кровотечениям. Самым страшным осложнением является сепсис и рак кожи.
Источник: https://100pansionatov.ru/info/articles/lechenie-i-sredstva-ukhoda-za-prolezhnyami/
Чем лечить пролежни у лежачего больного. Как лечить пролежни у лежачего больного. Народные средства лечения пролежней
Лежачие больные часто страдают сдавливанием кожи и сосудов, в результате чего нарушается кровообращение, и появляются застойные процессы. Они, в свою очередь, приводят к отмиранию тканей в зонах максимального соприкосновения тела с кроватью.
Зоны с омертвевшей тканью называются пролежнями. В зависимости от положения тела, они могут появляться на животе, скулах, бедра, коленях, крестце, пятках и на затылочной части головы. В первую очередь важна профилактика пролежней.
Однако если проблема появилась, необходимо немедленно приступать к лечению.
Как лечить пролежни у лежачих больных
Выделяют три основных направления лечения: улучшение кровообращения, очистка поверхности тела от некротических масс, заживление пролежней.
При лечении пролежней следует придерживаться следующих принципов:
- Параллельно с лечением поврежденных участков надо проводить профилактику появления пролежней на других участках тела. Нельзя использовать глухие повязки и размягчающие мази.
- Антисептическая терапия должна проводиться с учетом чувствительности патогенной микрофлоры (выясняется с помощью анализов).
- В случае сухого некроза нельзя применять антибактериальные мази.
В зависимости от стадии, врач может назначить консервативное (1 и 2 стадия), либо хирургическое (3 и 4 стадия) лечение.
- 1 стадия характеризуется отсутствием видимых повреждений. Наблюдаются покраснения кожного покрова, не светлеющие во время надавливания. Области покраснений могут быть болезненными.
- 2 стадия отличается появлением открытой раны либо пузыря с жидкостью. Пузырь через некоторое время лопается.
- 3 стадия ― при ней образуется углубление, порой достигающее жировой ткани. На дне раны часто можно видеть омертвевшую ткань желтоватого цвета. На этой стадии площадь пролежня быстро растет за счет соседних здоровых участков.
- 4 стадия характеризуется открытой раной, в глубине которой видны кости, мышцы и сухожилия. Омертвевшая ткань имеет характерный темный оттенок. Пролежень охватывает все новые участки, становится гораздо больше первоначального размера.
Лечение каждой стадии индивидуально. Так, на первой стадии используются препараты и средства, одновременно стимулирующие кровообращение и подсушивающие кожу. Наиболее подходящими являются камфорный спирт, солкосерил, актовегин.
Пораженные участки обмываются холодной водой. Эта процедура заставляет сосуды сначала сжиматься, потом расширяться, благодаря чему улучшается кровоснабжение пораженного участка. Если кожа влажная, используется цинковая мазь либо присыпка.
Пролежни второй стадии промываются хлоргексидином либо перекисью водорода. По рекомендации врача накладывают либо прозрачную повязку («Тегадерм», «Космопор»), либо марлевую, пропитанную мазями «Левомеколь» или «Левосин». Края раны можно подсушить Фукарцином.
Третья и четвертая стадии требуют некрэктомии ― иссечения омертвевших тканей. После хирургического вмешательства принимают медикаменты некролитического действия, препараты, стимулирующие восстановление тканей и средства для улучшения циркуляции крови.
Как лечить пролежни народными средствами
Существуют и народные методы, но их стоит расценивать лишь как вспомогательные средства лечения пролежней. При этом надо принимать во внимание, что лекарственные растения могут вызвать аллергическую реакцию. Категорически запрещается использовать средства с дубильным эффектом: отвары, масла, настои из коры дуба, желудей, грецкого ореха. К наиболее популярным средствам относятся:
- Листья Каланхоэ. В измельченном виде прикладывают к ране.
- Мазь из цветков Календулы. Используется в качестве заживляющего и бактерицидного средства.
- Масло чайного дерева. Применяется наружно несколько раз вдень как антибактериальное средство.
- Стерильный рыбий жир. Наносится на стерильную салфетку и накладывается в виде компресса на ночь.
Вызвать сиделку для лежачего больного прямо сейчас по телефону:
8 (812) 649-98-87
Оставить онлайн-заказ через сайт
Источник: http://1psspb.ru/chem-i-kak-lechit-prolezhni-u-lezhachego-bolnogo