Пролежни представляют собой раны различной стадии, которые возникают при нарушении снабжения участка кровью. Это происходит по причине сдавливания кожи в длительный период времени.
Чаще всего этот патологический процесс относится к лежачим больным и без должного ухода распространяется внутрь ткани, образовывая при этом карманы прямо в мышцах. Подбор необходимой терапии зависит от стадии, в которой находится поражение и его глубины.
Стоит отметить, что проще заниматься не лечением проблемы, а ее профилактикой.
Бывают ситуации, в которых самая прогрессивная профилактика не становится эффективной, и пролежни начинают образовываться. В данном случае лечение начинают незамедлительно, иначе запущенный процесс приведет к трансплантации кожи.
Размер
Лечение пролежней – процесс мучительный и длительный не только для пациента, но и для врача. Оно включает в себя нормализацию физиологического кровообращения и очищение некрозных участков от гнойного экссудата. Это поможет ускорить процесс регенерации кожного покрова.
Если пациент длительно лежит или сидит, то пролежни возникнут обязательно. Для предотвращения такой ситуации и рекомендовано использование круга от пролежней. Подкладной круг представляет собой мешок из резины, имеющий круглую форму, в которую через отверстие нагнетается воздух. В большинстве случаев надуть его можно просто ртом.
Для этого необходимо к соску круга прикрепить резиновую трубку и провести надувание. Также можно использовать насос от велосипеда.
На сегодняшний день представлено 3 разных размера подкладных резиновых кругов:
- Первый размер – самый маленький. Его внешний диаметр составляет не более 30 сантиметров. Используют такой круг для профилактики пролежней на голове, локтях, голени и пятках.
- Круг №2 имеет диаметр около 40 сантиметров. Он является наиболее универсальным и используется для плеч, бедер и крестца.
- Третий размер является наиболее большим и применяется у больных с плотным телосложением.
Правила
Круг подкладной – это необходимая мера для предупреждения и терапии пролежней, которые уже образовались. С его помощью можно минимизировать появившееся раздражение потертого эпидермиса о кровать и ускорить его регенерацию.
Чтобы данный процесс проходил максимально результативно, необходимо выполнить следующие правила:
- Круг располагается в районе ягодицы, крестца или лопаток так, чтобы раневая поверхность оказалась точно посередине.
- Пролежень не должен касаться резины. В то же время он располагается недалеко, что предполагает подбор резинового круга по размерам. Также важно измерить ширину спины и бедер пациента. Эти данные нужны в зависимости от места дислокации пролежня.
- Поверх круга необходимо положить обычную пеленку для предотвращения трения здоровых кожных покровов и образования новых ран.
- Для ускорения процесса регенерации важно на рану наносить специальные мази и обрабатывать кожу антисептиками.
Подготовка
После покупки круга и принесение его домой, важно выполнить подготовительные мероприятия перед первым его использованием. Для этого необходимо промыть его большим количеством проточной воды с использованием мягких моющих средств.
После этого, не рекомендовано его вытирать — достаточно немного надуть и дать высохнуть самостоятельно. Не нужно очень сильно надувать изделие. Проследите, чтобы рана всего немного поднималась над кроватью и не задевала постельное белье. При излишней жесткости круга пациент будет чувствовать дискомфорт.
Дизенфекция
При нахождении в условиях стационара и использовании больничного подкладного круга важно регулярно проводить его дезинфекцию. Для этого используют 1% раствор хлорамина и замачивают в нем резиновое изделие на полчаса, соблюдая температурный режим в 18 градусов. В течение суток рекомендовано проводить максимум три обработки для сохранения свойств и внешнего вида изделия.
Дома для дезинфекции можно использовать хлоргексидин и мирамистин, которые без особых проблем можно приобрести в ближайшей аптеке. При отсутствии у пациента инфекционных заболеваний подкладной круг можно обрабатывать с помощью обычного мыла и теплой воды.
Профилактика
Обработка кожи лежачего пациента
Для предотвращения развития пролежней необходимо усвоить несколько простых правил:
- Переворачивайте пациента как можно чаще, чтобы не допустить его длительное нахождение в одном положении.
- Следите за состоянием постельного белья. Оно должно быть мягким, простынь без складок, а сама поверхность кровати максимально ровной.
- Чистота белья и тела тяжелобольного – это один из методов предупреждения пролежней.
- Осматривайте каждый день места возможного образования ран и обрабатывайте обычной водкой или одеколоном. Также можно приобрести в аптеке камфорный спирт и пользоваться им.
- Если начинают проявляться покрасневшие места, необходимо в ближайшее время подложить под пациента противопролежневые круги.
Где купить
Приобрести резиновые подкладные круги, как в аптеке, так и в интернет-магазине, который занимается реализацией средств медицинского назначения.
Источник: https://nogi.guru/raznoe/lechebnye-procedury/krug-ot-prolezhnei.html
Пролежни — нарушения в виде раневых образований на коже, возникающие чаще всего у тяжелобольных лежачих пациентов, и нередко у тех, кторые переносят лечение опухолей кожи. Пролежни связанны с изменениями кровоснабжения, обычно появляются при очень длительном сдавливании участков тела человека.
Без должного постоянного ухода и правильной медицинской терапии пролежневый патологический процесс может распространяться от поверхностных слоев кожного покрова в более глубокие подкожные, при этом образуя мышечные карманы.
Лечение пролежней сложное и достаточно длительное.
Оно находится в прямой зависимости от стадии поражения, его глубины; включает в себя проведение разнообразных лечебных мероприятий по восстановлению, поддержанию правильного кровообращения, очищению пораженных участков кожи от образовавшегося гнойного экссудата.
Профилактика осуществляется при помощи специальных препаратов и медицинских процедур с использованием медицинского оборудования специального назначения, в том числе с применением противопролежневых кругов.
Что такое противопролежневый круг
Противопролежневый круг — одно из самых несложных, но очень эффективных средств борьбы с образованием пролежней и некрозом тканей кожи человека.
Он используется как важное средство ухода за больными, очень длительное время находящихся в лежачем состоянии, в частности, при нахождении больного в дооперационных и послеоперационных условиях, при отеках и сильных ушибах, переломах, травмах. Особенно часто это приспособление используется для ухода за больными пожилыми людьми.
Данное медицинское средство представляет собой небольшой мешок, имеющий кольцеобразную округлую форму, в который через небольшое отверстие нагнетается воздух. Надуть его в большинстве случаев можно просто ртом.
Как альтернативу можно использовать небольшой велосипедный насос. Изготавливается из специального эластичного материала, чаще не аллергенной резины, не вызывающей аллергических реакций, зуда.
Материалом изготовления может быть и хлопковая ткань.
Внешне круг для профилактики пролежней чем-то напоминает спасательный.
Размеры: правила выбора
Круги для профилактики образования пролежней отличаются между собой по своим размерам, форме, материалам изготовления.
На сегодняшний день выделяются три размера:
- Первый размер — самый маленький. Его диаметр составляет до 30 сантиметров. Эффективно может применяться при профилактике пролежней на участках головы, локтях, коленях, голенях, пятках;
- Второй размер с диаметром до 40 сантиметров. Его можно считать самым универсальным из размеров и использовать для лечения и профилактики пролежней плеч, бедер, крестца;
- Третий размер самый большой. Он обычно используется при профилактике некрозныхобразований у больных с сильно плотным телосложением, для пациентов, имеющих обширную раневую поверхность. Подкладывается под области плеч, бедер, крестца.
Любой противопролежневый круг необходимо правильно подбирать, учитывая соответствие с размерами человека. При выборе изделия обязательно измеряются антропометрические показатели — ширина спины, бедер других параметров тела человека, в зависимости от того, для какой области это необходимо.
Как пользоваться кругом против пролежней
Круг заполняется обычным воздухом, подкладывается под участки тела так, чтобы наиболее незащищенное от поражения место, где возможно образование пролежня, находилось в его полом центральном пространстве и не соприкасалось с поверхностью постели. Сильно надувать изделие не нужно. При лишней жесткости пациент будет ощущать некоторый дискомфорт и это может усугубить процесс поражения.
Круг можно использовать как для профилактики пролежней, так и при лечении уже образовавшихся. При появлении покраснений в различных местах кожи круги для профилактики пролежней необходимо сразу же подложить под них.
Они освобождают поверхность пораженной кожи, снижают степень появившегося раздражения, способствуют восстановлению поврежденных участков.
Чтобы ускорить процесс заживления и восстановления, необходимо выполнять несколько правил:
- Круг укладывается в районах поверхности ягодиц, крестца и лопаток так, чтобы пораженная поверхность находилась точно посередине него;
- Пролежень никогда не должен иметь контакт с резиной. Для этого важно правильно подбирать размеры;
- Поверх круга всегда подкладывается небольшая пеленка, которая предотвращает трение об него здоровых участков кожи;
- Использование круга сочетается с применением специальных медицинских мазей, антисептиков, с помощью которых обрабатывается кожа;
- Перед применением непосредственно для лечения пациента круг нужно обязательно тщательно промыть и продезинфицировать, а также обработать дезинфицирующими препаратами поврежденные участки эпидермиса кожи;
- Эксплуатировать круг более одного года категорически запрещается. Нужно заменять старое изделие на новое для соблюдения основных гигиенических норм, рекомендаций производителей.
Самостоятельно изготавливать это медицинское приспособление не рекомендуется, так как возможно нарушение одного из условий, которые очень строго соблюдаются при производстве медицинских средств в промышленных стандартах, что может привести к ухудшению состояния.
Подготовка к работе и уход за изделием
После приобретения противопролежневого круга важно провести некоторые обязательные подготовительные мероприятия перед использованием по назначению. В первую очередь нужно тщательно его промыть, используя большое количество проточной воды, мягкие моющие средства, после чего желательно не вытирая его просто надуть, дать высохнуть на воздухе.
При постоянном использовании круга важно делать его периодическую дезинфекцию с помощью обычного раствора хлорамина, в котором резиновое изделие замачивается на полчаса при средней температуре 18 градусов цельсия. За сутки рекомендуется проводить не более трех обработок, при большем их количестве может пострадать внешний вид, свойства изделия.
Дома для дезинфекции вполне можно взять хлоргексидин или мирамистин, которые без труда приобретаются в ближайшей аптеке. При отсутствии сложных инфекционных заболеваний подкладной круг допускается обрабатывать с использованием мыла и теплой кипяченой воды.
Приобрести круг противопролежневый различных размеров можно в аптеках, в разнообразных магазинах, которые занимаются реализацией оборудования, средств медицинского назначения. При этом очень важно приобретать изделия соответствующие всем медицинским требованиям и стандартам.
Источник: https://1poortopedii.ru/aksessuary/protivoprolezhnevyj-krug.html
Пролежни: профилактика и лечение физическими факторами
Пролежни представляют собой участки омертвения тканей, возникающего вследствие продолжительного сдавливания извне. Как правило, появляются они у лежачих больных или у лиц, прикованных к инвалидному креслу, а также у пациентов с переломами под туго наложенной гипсовой повязкой.
На далеко зашедшей стадии этого заболевания могут возникнуть серьезные, даже опасные для жизни осложнения. Как раз поэтому каждому читателю пригодится информация о том, почему возникают пролежни, каковы клинические проявления этого заболевания, как лечить и, что еще важнее, как не допустить или хотя бы снизить риск его появления.
Причины возникновения и механизм развития
Как было сказано выше, обычно образуются пролежни у лиц, ограниченных в движении – прикованных к инвалидной коляске или же постели. Формируются они не в любом участке тела, а в тех его зонах, которые находятся в непосредственной близости от кости и испытывают максимальное давление.
У постельных больных, постоянно находящихся в положении на спине, такими местами являются область затылка, лопаток, крестца, пяток. У людей, вынужденных длительно лежать на животе – на коленях, в области гребней подвздошных костей.
У лиц в инвалидной коляске – на ягодицах, вдоль позвоночника, на частях конечностей, опирающихся о кресло.
Сосуды кожи, длительно находясь между двумя твердыми поверхностями (костью и кроватью или креслом), сдавливаются ими, ток крови в них прекращается, нарушается питание тканей, кровоснабжаемых ими, эти ткани погибают – формируется участок некроза.
При отсутствии своевременной медицинской помощи на этом этапе область поражения постепенно увеличивается в размерах, распространяясь как по поверхности кожи, так и вглубь тканей, поражая всю толщу кожи, подкожную жировую клетчатку, мышцы и даже кости.
Другими причинами, вызывающими формирование пролежней, или факторами, способствующими их появлению, являются:
- недостаточный уход окружающих за больным (складки на постели, крошки, редкая перемена положения тела больного);
- нарушения чувствительности (такие пациенты не ощущают дискомфорта, возникающего из-за длительного сдавливания тканей, а значит, не предпринимают попыток изменить положение тела);
- трение при перемене положения тела;
- скольжение (если головной конец кровати приподнят, больной может соскальзывать вниз; при этом сосуды и ткани повреждаются, и повышается риск развития пролежней);
- низкая масса тела, атрофия мышц (нагрузка на кожу при давлении у таких больных возрастает);
- пожилой возраст (обменные процессы замедлены, кожа истончена, сухая, с низкой эластичностью);
- сухая или постоянно влажная кожа (сухая кожа легко травмируется, а чрезмерно влажная, как, допустим, при выраженном потоотделении или непроизвольном мочеиспускании, способствует более сильному трению, а также увеличивает риск инфицирования пролежней);
- нерациональное питание, недостаток жидкости (обменные процессы в коже нарушаются, она становится более подверженной травматизации);
- заболевания системы кровообращения (атеросклероз, облитерирующий эндартериит) и эндокринной системы (сахарный диабет);
- заболевания, сопровождающиеся спазмами мышц;
- нарушение сознания;
- курение (никотин повреждает сосуды, ухудшая кровообращение);
- алкоголизм (является одной из причин развития нейропатии – расстройств чувствительности).
Симптомы и стадии заболевания
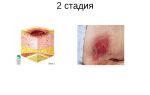
Болезнь протекает в 4 стадии:
- I – начальная стадия пролежней; кожа в зоне повреждения гиперемирована (покрасневшая), не меняет свой цвет при надавливании; при пальпации она более мягкая, чем здоровые ткани, температура ее снижена или повышена, больной испытывает дискомфорт или боль при прощупывании кем-либо пораженной области; целостность кожного покрова на этой стадии сохранена.
- II – пролежень имеет вид неповрежденного или уже лопнувшего пузыря с жидкостью либо красно-розовой, отечной открытой раны; в патологический процесс вовлечен эпидермис и часть дермы.
- III – пролежень выглядит как глубокая рана, кратер с дном из омертвевшей желтоватого цвета ткани; в патологический процесс помимо кожи вовлечена подкожная жировая клетчатка; также он может распространяться между слоями здоровой кожи, вдоль их.
- IV – пролежень – большая рана, в которую выступают мышцы, их сухожилия и кости, а дно ее представлено твердыми черными некротическими массами; патологический процесс распространяется вдоль слоев здоровых тканей зачастую далеко от первичного очага – формируются свищи.
Осложнения
При отсутствии своевременного лечения пролежни могут стать причиной ряда серьезных осложнений, среди которых основные – это:
- инфекционные заболевания суставов (гнойные артриты) и костей (остеомиелит);
- флегмона (инфицирование микроорганизмами подкожной жировой клетчатки, проявляющееся ее отечностью и покраснением, а также болевым синдромом);
- аррозивное кровотечение (возникает при расплавлении гнойными массами стенок сосудов);
- сепсис (состояние, при котором бактерии из инфицированного пролежня попадают в системный кровоток и разносятся по всему организму; в короткий срок приводит к недостаточности всех органов и смерти больного);
- рак кожи (клетки тканей, составляющих стенки хронических инфицированных ран, могут перерождаться в злокачественные; этот вид онкопатологии, как правило, высокоагрессивен и характеризуется плохим прогнозом для больного).
Диагностика
Характерная клиническая картина этого заболевания позволяет врачу выставить верный диагноз без особого труда. Каких-либо специфических методов диагностики не требуется.
Пациенту могут быть назначены общий и биохимический анализ крови, посев жидкости, выделяющейся из раны, на питательную среду с целью обнаружения в ней патогенных микроорганизмов и последующего определения чувствительности их к антибиотикам, а также гистологическое исследование тканей раны в случае подозрения на рак.
Принципы лечения
Начнем с того, что лечение должно проводиться под контролем врача. В зависимости от стадии пролежня оно может быть консервативным либо же требовать хирургического вмешательства в объеме иссечения некротизированных масс (то есть погибших тканей) и других манипуляций.
Лечение преследует такие цели:
- восстановить или хотя бы значительно улучшить кровоток в области поражения;
- ускорить процессы отторжения некротических масс;
- активизировать процессы репарации и регенерации (то есть восстановления) поврежденных тканей.
Чтобы восстановить кровоток в зоне пролежня, следует исключить на него давление – изменить положение больного в постели или кресле таким образом, чтобы область пролежня контактировала с воздухом, а не с твердой поверхностью.
При I стадии болезни кожу просто обрабатывают облепиховым маслом или камфорным спиртом.
На II стадии образовавшуюся рану несколько раз в день обрабатывают раствором антисептика (Хлоргексидин, Фурацилин), затем наносят антибактериальные (Левосин, Левомеколь) и улучшающие заживление раны (Солкосерил, Актовегин и прочие) мази. Также делают аппликации с ферментами (лидаза, коллагеназа, Мультиферм), гидроколлоидные повязки (Дуодерм, Гидрокол и другие).
При пролежнях III и IV стадии лечение проводит хирург.
Он иссекает некротизированные ткани, полностью очищая от них рану, устанавливает в рану дренаж, через который будет выделяться наружу жидкость, образующаяся в ране, проводит перевязки, обрабатывая рану антисептическими растворами и растворами антибиотиков.
С целью лечения глубоких пролежней применяют специальные повязки – ПАМ-Т, Протеокс-ТМ (очищают рану, уменьшают воспаление), Биатен (хорошо впитывает жидкость, высушивая рану) и абсорбирующие гели – Пурилон (применяется на чистую рану, создает в ней среду, оптимальную для заживления).
Кроме того, больным с пролежнями может быть назначена системная антибиотикотерапия (антибиотики широкого спектра действия – цефалоспорины, аминогликозиды и прочие), витаминно-минеральные комплексы (Компливит) и миорелаксанты (диазепам и другие).
Физиотерапия
Терапия физическими факторами является важным компонентом комплексного лечения пролежней. Методики физиотерапии улучшают кровообращение, способствуют очищению раны от некротических масс, губительно воздействуют на бактерии, активизируют процессы регенерации (восстановления) поврежденных тканей.
На начальных стадиях заболевания пациенту могут быть назначены:
- магнитотерапия (улучшает крово- и лимфоток, снижает активность воспалительного процесса, способствует заживлению раны; процедура длится от 10 до 20 минут, проводится ежедневно курсом в 5-10 воздействий);
- ударно-волновая терапия (активизирует кровообращение в зоне воздействия, способствует уменьшению отека; курс лечения включает в себя 5-7 процедур, проводимых 1 раз в 7 дней);
- местная дарсонвализация (ускоряет процессы обмена веществ в поврежденных тканях, улучшает микроциркуляцию; курс лечения состоит из 10-15 воздействий).
Когда в ране уже сформировались некротические массы, применяют:
- УФ-облучение (уменьшает активность воспалительного процесса, обезболивает, активизирует иммунитет; процедуры проводят при помощи ртутно-кварцевой лампы, воздействуя ультрафиолетом на пролежень и зону вокруг него; доза излучения на первых процедурах составляет 3 биодозы, с каждым последующим сеансом ее увеличивают на полбиодозы; курс лечения включает в себя от 8 до 30 сеансов в зависимости от характера раны);
- УВЧ (улучшает кровоток, активизирует обменные процессы, повышает активность системы местного иммунитета; воздействие осуществляют на область вокруг раны; лечебный курс включает в себя от 5 до 15 сеансов);
- лекарственный электрофорез антибактериальных и противогрибковых препаратов (усиливает эффект лекарственного средства, поскольку доставляет его непосредственно в очаг повреждения; уменьшает риск развития побочных эффектов препаратов; продолжительность процедуры варьируется от 5 до 20 минут, курс лечения составляют 15-20 сеансов);
- ультразвуковую терапию (активизирует обменные процессы и систему местного иммунитета, обезболивает; продолжительность воздействия – до 15 минут; курс лечения – 7-15 сеансов);
- франклинизацию (оказывает выраженное бактерицидное действие; процедура длится 5-20 минут, проводится курсом в 15-20 воздействий).
Когда рана уже очищена от некротических и гнойных масс, чтобы ускорить ее заживление, больному назначают:
- ультрафонофорез ферментов и ранозаживляющих средств (продолжительность процедуры составляет 10-30 минут, частота проведения – через день, курс – 10-15 воздействий);
- СМТ-терапию (или лечение синусоидальными модулированными токами; активизирует обменные процессы, ускоряя регенерацию поврежденных тканей; проводят сеансы ежедневно курсом в 7-10 воздействий);
- аппликации озокерита (улучшают кровообращение в зоне раны, активизируют обменные процессы в ней; озокерит наносят на пролежень на полчаса, после удаления его утепляют зону воздействия; повторяют процедуры 1 раз в 2 дня курсом от 15 до 20 воздействий).
Профилактика
Чтобы предотвратить образование у лежачего больного пролежней, крайне важно обеспечить ему правильный уход. Необходимо:
- рациональное питание с акцентом на белковую пищу; можно применять специальные питательные смеси (Пептамен, Нутризон и прочие); давать больному достаточное количество воды;
- обеспечить частую перемену положения больного в постели (каждые 2 часа поворачивать его со спины на бок, на живот, на другой бок, снова на спину, поднимать и опускать, сгибать, разгибать конечности);
- если у больного достаточно в руках силы, следует установить над его кроватью перекладину, держась за которую, он будет делать своего рода отжимания – подниматься и опускаться на руках;
- 2-3 раза в сутки легко массажировать кожу в местах потенциального формирования пролежней; массировать уже образовавшийся пролежень нельзя;
- использовать специальные приспособления – функциональную кровать, противопролежневый матрац, подушку, кольцо под ягодицы (его роль может сыграть обычный круг для плавания подходящего диаметра);
- следить за тем, чтобы постельное белье было чистым, сухим, разглаженным; избегать образования складок на простыни и крошек под телом больного; белье должно быть из натуральной ткани, без рельефных рисунков;
- регулярно сменять нательное и постельное белье, использовать подгузники, пеленки на памперсной основе у больных, которые не могут контролировать свои испражнения;
- ежедневно внимательно осматривать кожу на предмет пролежней; мыть ее теплой водой и мягким мыльным раствором, осторожно высушивать; применять специальные крема и лосьоны, предназначенные для ухода за кожей лежачих больных (они снижают риск появления опрелостей, оказывают противовоспалительное, антибактериальное и ранозаживляющее действие).
Заключение
С проблемой пролежней сталкивается большая часть лежачих или прикованных к инвалидному креслу больных, а также их родственники. Это заболевание, которое требует адекватного лечения на самой ранней стадии, а в противном случае грозит развитием серьезных осложнений.
Терапия должна осуществляться под контролем врача и быть комплексной, включающей в себя правильный уход за пролежнем, местное применение антисептических и ранозаживляющих средств, а при необходимости – и хирургическое вмешательство.
Важным компонентом лечения является физиотерапия, методики которой помогают улучшить в зоне повреждения кровоток, активизировать обменные процессы, повысить местный иммунитет, уменьшить активность воспалительного процесса, обезболить и ускорить заживление раны.
Источник: http://physiatrics.ru/10004244-prolezhni-profilaktika-i-lechenie-fizicheskimi-faktorami/
Чем лечат пролежни – выбор средств достаточный
Чем лечат пролежни, всегда можно узнать в аптеке. Но проблема в том, что для лечения разного вида пролежней требуются разные средства. Разобраться в этом может только врач-хирург. Но сегодня выпускается множество средств для профилактики пролежней – вот их вполне можно использовать самостоятельно.
Средства для профилактики пролежней
Пролежни развиваются от постоянного давления на одни и те же ткани у лежачих больных. Для их профилактики очень важен правильный уход за больным. И в этом могут помочь современные средства по уходу:
- противопролежневые матрасы – самое эффективное средство профилактики пролежней; благодаря попеременной смене точек давления устраняется сама причина образования пролежней; выпускаются разные виды матрасов, но все они работают по принципу нагнетания и сдувания воздуха в камерах (ячейках или баллонах); это приводит к тому, что места давления на тело постоянно меняются каждые 6-8 минут – так сохраняется нормальное кровообращение во всех тканях, и пролежни не образуются; все противопролежневые матрасы делятся на матрасы ячеистого типа (для профилактики и лечения неглубоких пролежней) и баллонного типа (для профилактики и лечения любых, в том числе глубоких, пролежней);
- противопролежневый просяной матрас – двойную ткань зашить с трех сторон, прострочить параллельными рядами с интервалом 3-4 см, затем эти интервалы – полосы заполнить пшеном, но не туго, чтоб пшено могло перекатываться при движении больного; после наполнения зашить четвертую сторону матраса;
- противопролежневые круги – резиновые надувные изделия с отверстием посредине, на которое должен укладываться больной;
- полуоткрытие подгузники с поясом – максимально открывают тело и не требуют специальной фиксации, позволяют избежать опрелостей, так как хорошо впитывают влагу и имеют дышащий внешний слой;
- специальное очищающее кожу средство Комфил Клинзер – применяется для очищения кожи у лежачих больных, когда невозможно провести привычные гигиенические процедуры при помощи воды и мыла;
- гель противопролежневый с камфорой Меналинд – предназначен для профилактики пролежней; тонизирует и освежает кожу, увеличивает приток к ней крови; крем втирают в места, подверженные наибольшему риску образования пролежней: в область затылка, рук, ног, поясницы, ягодиц, пяток, а также проводят на его основе массаж; можно применять до 3 раз в сутки; крем нельзя наносить на поврежденную и воспаленную кожу.
Чем лечить пролежни на ягодицах
Для лечения пролежней на ягодицах больной должен лежать на противопролежневом матрасе или круге.
Для лечения неглубоких пролежней можно использовать специальное покрытие Мультиферм, обладающее комплексным действием: очищает рану, снимает воспаление, обладает выраженным регенерирующим действием.
При чистых негнойных пролежнях, которые не содержат некротических тканей, лучшее средство для ускорения заживления – гидроколлоидные покрытия Комфил Плюс.
Для лечения глубоких пролежней на ягодицах лучше всего использовать лечебные покрытия для биологического очищения раны от некроза и гноя – Протеокс-ТМ и ПАМ-Т.
Они могут быть рекомендованы как альтернатива первичной хирургической обработке пролежней, так как обеспечивают быстрое и эффективное очищение раны от гноя и некроза.
Воздействие раневых покрытий на рану безболезненно, лечение можно проводить в домашних условиях, покрытия не вызывают аллергию и не раздражают рану.
После очищения раны от гноя можно применять заживляющее покрытие Мультиферм.
На пятках
Пятка – это уязвимое место, на котором у лежачих больных часто развиваются пролежни, поэтому вопрос чем лечить пролежни на пятках стоит довольно остро. Промышленность выпускает специальные повязки для профилактики и лечения пролежней без признаков инфицирования и некроза на пятках.
Например, Комфил круг – это самофиксирующаяся противопролежневая гидроколлоидная повязка с эффектом подкладного круга.
Она создает эффект «влажной камеры», ускоряя заживление пролежней в несколько раз, идеально прилегает к пятке и максимально разгружает пораженную поверхность (эффект подкладного круга).
Повязка особенно удобна для лечения пролежней на пятках в случаях, когда применяется вытяжение костей, не позволяющее использовать противопролежневые матрасы или круги. Противопролежневые покрытия Комфил Плюс для пяток применяются для лечения пролежней без признаков инфицирования и некротических тканей.
Если пролежни на пятках имеют признаки инфицирования и некроза, лечение нужно проводить с помощью лечебных покрытий Протеокс-ТМ или ПАМ-Т, а после очищения раны перейти на повязки Комфил круг.
Сегодня выпускается достаточно средств для того, чтобы предупредить появление пролежней и вылечить, если они все же появились.
Источник: http://www.womenhealthnet.ru/dermatology/8221.html
Противопролежневые средства и их виды
По капиллярам внутренних органов разносится кислород и питательные вещества. Стенки сосудов отличаются тонкостью и при их сжатии кровоток замедляется. Бывает, что человек не движется больше, чем два часа. В этом случае поступление крови и совсем прекращается.
Такой процесс провоцирует возникновение некроза мягких тканей. Если не применять противопролежневые средства, то некроз поразит мышечную и костную ткань во всех слоях. Степень омертвение определяется глубиной патологического процесса.
Какие части тела подвержены поражению чаще всего?
Место образования некроза кожи напрямую зависит от позы, которую принимает больной. Чаще всего пролежни появляются в следующих областях тела:
- Затылок, лопатки, ягодицы и пятки. В этом случае больной лежит на спине.
- Область сгибания конечностей, так как кожа в этих областях отличается тонкостью.
- Лодыжки при пребывании больного на боку.
Как оказать помощь в этом случае и предотвратить развития глубоких повреждений? В первую очередь следует определить причину патологического процесса, обратить внимание на провоцирующие факторы, и, конечно, подобрать специальные противопролежневые средства (мази, кремы, гели, повязки), способствующих уходу за кожей больного человека.
Степени некроза
- Первая степень. Она проявляется в небольшом покраснении без нарушения структуры кожных покровов. После легкого массажа или изменения позы тела оно проходит.
- Вторая степень. При ней отмечается покраснение, которое не проходит даже после смены позы.Возможно появление болезненных язвочек, пузырьков, эрозий, везикул, поверхностных наростов. Структура кожи повреждена.
- Третья степень выражается в глубоком поражении кожи. На этом этапе воспаляются все слои кожного покрова.Стадии свойственна припухлость, язвочки с углублениями и интенсивное покраснение. Язвы наполняются содержимым желтого цвета или же красной грануляцией. Раны выделяют неприятный запах.
- Четвертая степень представляет собой омертвевший участок кожи с большим количеством язв, заполненных кусочками кожи черного цвета.
Причины пролежней
К основным причинам некроза тканей, можно отнести:
- длительное нахождение человека в лежачем положении (пациенты, перенесшие инсульт, инфаркт, травмы позвоночника и т. д.);
- недержание мочи и кала;
- повышенное выделение пота;
- грязное и влажное постельное белье;
- недостаточная гигиена кожи;
- наличие складок на простыне, пуговиц на одежде, крошек в постели;
- заболевания сосудов и сердца;
- наличие сахарного диабета.
К ряду важных причин появления некроза относятся:
- Неосторожное обращение с лежачим больным.
- Быстрое опрокидывание.
- Редкая смена белья.
- Сдавливание кожных покровов судном, в ходе которого лопаются мелкие капилляры. Поступление крови к этих участков резко нарушается.
Противопролежневые средства в аптеках Могилева представлены широким ассортиментом различных повязок мазей и кремов для пациентов, которые страдают от пролежней. Средства способны остановить процесс омертвения кожных тканей и значительно повысить качество жизни больного.
Основы профилактики пролежней
Главная задача, которая стоит перед человеком, ухаживают за лежачим больным, проведение профилактических мероприятий, способствующих предотвращению некроза кожных покровов. Пролежни доставляют человеку боль и очень трудно подаются терапии.
Всегда проще провести профилактические процедуры, чем обрекать близкого человека на невероятные страдания и длительную терапию.
Профилактика некрозов включает в себя ряд мероприятий, которые проводятся постоянно.
Следует выделить ключевое правило: тщательный уход за кожей больного должен включать ежедневные протирания и обмывания.
Основные средства для профилактики пролежней
Для профилактических целей используются следующие противопролежневые средства:
- мази;
- гели;
- повязки;
- матрасы;
- подушки;
- надувной круг из резины;
- облучатели на основе кварца.
Терапия пролежней
Патологический процесс первой и второй степени можно устранить в домашних условиях при помощи таких средств, как противопролежневые средства, и лечение проходит длительное время. Но результат того стоит. Пролежни третьей и четвертой степени устраняются только в условиях стационара. Терапия некроза кожных покровов включает два этапа:
- восстановление кровотока в поврежденной области;
- очищение раны от гноя и некротических включений.
Восстановление кровообращения возможно при помощи матрасов, массажа, изменения положения тела пациента.
Для очистки некротических ран и их регенерации предусмотрены специальные повязки. По типу воздействия на поврежденную область повязки от пролежней принято разделять на две категории:
- Очищающие. Они вытягивают гной и экссудат.
- Заживляют. Такие средства способствуют регенерации тканей.
Разделение является условным, так как все повязки способствуют очищению и ускорению восстановления структуры кожи. Повязки против пролежней бывают различной формы:
- Противопролежневые средства гигиены, которые используются для купирования некрозов в легкодоступных областях человеческого тела. Обычно применяются изделия в форме квадрата или прямоугольника.
- Повязки, рассчитанные для лечения области крестца. Они имеют форму бабочки или сердечки.
- Изделия для устранения пролежней на пятках. Применяется повязка, обладающая форме бабочки или трилистника.
Очищающие повязки против некроза
Самой распространенной моделью повязки от пролежней есть изделия с очищающим действием. На сегодняшний день высокой степенью эффективности применения “Гидрокола”, “Гидросорба”, “ТендерВет активити”. Повязка “Гидроколл” накладывается на пораженный участок на 3-8 дней. Она способствует очищению раны, впитывает в себя гнойное содержимое, превращая его в гелеобразное состояние.
Повязка “Гидросорб” способствует созданию в ране влажной среды, стимулирующей отторжения омертвевшей ткани и ее заживление. Повязки фирмы “ТендерВет” “Активити” созданы в форме мягких подушечек. Они пропитаны растром Рингера, что создает эффект непрерывного промывания раны в течение суток. Они отталкивают некротическую ткань и способствуют регенерации поврежденного участка кожи.
Очищающие и вытягивают повязки для глубоких ран
Какими средствами представлены противопролежневые средства? Виды, рассчитанные для глубоких пролежней с наличием экссудата и гноя, разнообразные. Среди них следует отметить “Сорбалгон” и “ПермаФорм”. Основу “Сорбалгона” составляет стерильный материал, который вводит в углубление большого пролежня.
Материал способствует всасыванию навоза, очищает дно раны, подлежит утверждению, а потом с легкостью удаляется с раны. Если дно пролежня чистое, то ватный материал принимает форму геля, дезинфицирует раны и вытекает из нее сам. Повязка “Пермаформ” представляет собой матрицу на основе губки. Она также впитывает гной и экссудат. Удаляется без болевых ощущений. Оставляет после себя среду, что способствует заживлению некроза.
Средства для заживления
К наиболее распространенных средств в виде повязки относятся “Атрауман” и “Бранолинд”. Какие особенности имеют эти противопролежневые средства? Повязка “Атрауман” имеет сеточной основой. Она покрыта тонким слоем серебра и гидрофильной мази.
Средство обладает бактерицидным свойством, обеспечивает дезинфекцию раны и способствует быстрой регенерации поврежденного участка. Повязка “Бранолинд” также состоит из сетки, которая пропитана перуанским бальзамом. Средство обладает антисептическим и заживляющим действием.
Обзор гелей
Противопролежневые средства представлены широким сегментом различных гелей. Среди марок кремов, которые используются для лечения некроза кожи, следует отметить следующие:
- Гель “Аргосульфан”. Действующая основа средства составляет сульфатиазол. Он подавляет рост и размножение болезнетворных микроорганизмов. Вспомогательным веществом являются ионы серебра. Они усиливают лечебный эффект сульфатизола, а также способствуют торможению роста бактериальной флоры. Гидрофильная основа средства обладает противоболевым эффектом, увлажняет рану и ускоряет процесс ее регенерации. Концентрация основы крема не обладает токсичным действием. Лечение сформировавшихся пролежней кремом “Аргосульфан” можно осуществлять открытым методом или же использовать параллельно с окклюзионной повязкой. Препарат следует наносить на всю поверхность продезинфицированной раны толщиной 2-3 мм два или три раза в день. Курс лечения составляет 2 месяца. Средство применяется ежедневно. Аналогичным действием обладают такие противопролежневые средства, как “Сульфаргин” и “Дермазин”.
- Крем “Ируксол”. В состав средства входит коллагеназ хлорамфеникол и сопутствующие ферменты. Энзиматическое средство обеспечивает очищение пролежней, препятствует распаду пораженных некрозом тканей, лишает бактерии питательной среды, имеет антибактериальное действие. Наносится крем на продезинфицированную кожу, Препарат обеспечивает быстрое заживление поврежденных тканей.
- Мазь “Левосин”. Основу препарата составляет левомицитин, обладает противомикробным действием. Также в средство включен сульфадиметоксин, способствует заживлению ран, метилурацил и анестетик местного действия тримекаин. Мазь обладает быстрым терапевтическим эффектом. Она способствует очищению пролежня от гноя и экссудата, а также заживлению пораженной поверхности. Применяется ежедневно. Наносится на продезинфицированную поверхность и покрывается бинтом. Возможно ее введение в полость с гноем с помощью шприца.
- Средство “Левомеколь”. Кроме метилурацила в состав средства включен хлорамфеникол. Это средство способствует заживлению ран. Применяется при наличии пролежней и инфекций, а также на гнойном этапе некротического процесса.
- Метронидазоловий крем. Его основу составляет антибактериальное вещество. Гель применяется с материалом для перевязок и способствует устранению неприятного запаха от ран. При наличии пролежней с обильными выделения гноя или экссудата применяются повязки на основе пенопласта с метронидазолом. При наличии сухих пролежней используются повязки с гидрогелем.
- Гидрогель “Интрасайт” обеспечивает очищение кожи о некротических тканей, мягко ухаживает за кожей. Гидрогель используется с наружной повязкой, частота изменения которой зависит от состояния раны. Средство обеспечивает быструю очистку пораженной ткани, так как под его воздействием происходит вытягивания экссудата и гноя. “Интрасайт” является чистым аморфным гелем, в состав которого включена вода, пропиленгликоль и модифицированный полимер карбоксиметицеллюлози.
Средства от пролежней на пятке
Противопролежневые средства для пяток представлены широким рядом.
Среди них особой популярностью пользуется изделие “Комфил”. Оно снабжено специальными «ушками» для фиксации на ноге. Подушечка обладает круглой эргономичную форму, повторяющую контуры пяти.
Применяется для лечения чистых ран на поверхности пятки без симптомов инфицирования некроза. Средство служит прекрасной защитой воспаленной ткани, а также профилактикой от вторичного инфицирования.
В зависимости от объема поражения рекомендовано употребление 2-5 повязок Время экспозиции составляет 2-5 суток. Если рана содержит некроз экссудат или гной, то применяется противопролежневые средства для пяток,
способствуют очищению раны и купированию воспалительного процесса.
Среди них следует отметить “Протеокс-ТМ”. Изделие способствует быстрому заживлению пораженной кожи.
Преимущества повязки “Комфил Плюс” с накладным кругом
Повязка “Комфил Плюс” является усовершенствованной моделью. Преимущество изделия заключается в наличии специальных подкладных колец. Они расположены с внешней и внутренней стороны изделия, вынимаются по одному, начиная от центра повязки.
Для выбора нужного размера предусмотрены специальные эластичные “ушки”, которые позволяют осуществлять надежную фиксацию повязки в области пятки. Средство обеспечивает быстрое заживление раны, ускоряет процесс регенерации тканей, предотвращает проникновение в пролежень вторичной инфекции. Одной перевязки хватает на 2-6 суток.
Редкая смена полезна для скорейшего заживления раны, а также обеспечивает пациенту комфорт. Основные плюсы повязки:
- изделие обладает мягкостью и эластичностью;
- способно снять болевые ощущения;
- окончания нервов и воспаленная ткань надежно защищены абсорбирующим гелем;
- повязка не наносит травм, не причиняет боль при смене, не вызывает аллергии;
- надежная фиксация изделия обеспечивается адгезивным краем без наличия дополнительных повязок.
Перед применением повязки рекомендовано продезинфицировать поверхность пятки. С этой целью может быть использован такой способ, как “Фурацилин” или “Риванол”. Кожа вокруг раны высушивается. Размер повязки должен быть на 2 см больше размера раны. Повязка накладывается на воспаленную кожу и фиксируется на здоровой коже помощью «ушек».
Кольца вытягиваются до тех пор, пока изделие не перестанет нагружать пятку. По мере впитывания гноя и экссудата повязка меняет свой цвет. Она становится прозрачной. В этом случае требуется ее изменение. Противопролежневые средства (повязки) не применяются при глубоких пролежнях с наличием ран и раневых карманов.
Также не используется при инфицировании некроза.
Отзывы о современные средства против пролежней
Противопролежневые средства (кремы, гели, повязки) по мнению многих, обладают высоким уровнем эффективности при купировании некротического процесса кожи. Изделия очень удобны в использовании. Не доставляют пациенту дискомфорт.
А главное, в кратчайшие сроки могут снять основные симптомы поражения кожного покрова на 1-й или 2-й стадии.
Противопролежневые средства, отзывы о которых самые хорошие, снимают отечность и болевые ощущения, устраняют из пролежней экссудат и гной, обладают противомикробным действием, препятствуют развитию вторичной инфекции.
Народные рецепты от пролежней
Кроме средств, предлагаемых официальной медициной, существует множество рецептов, которые применяются в народе. Их основу составляют натуральные компоненты, обладающие противовоспалительным и успокаивающим действием на кожу. Как самим сделать противопролежневые средства? Народные рецепты разные.Ниже приведены несколько самых распространенных:
В посуду из стекла помещается 5 капель эфирного масла смирны, ромашки и чайного дерева. В смесь добавляется 2 ст. л. масла жожоба и по 12 капель масла лаванды. Смесь тщательно перемешивают и ставят в темное место. Капают снадобье по 2-6 капель на рану, а затем накрывается сухим бинтом. Советуется применять дважды в день. Перед применением средство встряхивается. Такой рецепт способен снять болевые ощущения, устранить инфекцию, отечность и неприятный запах от некроза.
Следующий рецепт дает коже ощущение чистоты и свежести. Берется по 100 г камфорного спирта и шампуня для детей. Компоненты тщательно перемешиваются. Полученной смесью протираются раны.
Мазь на основе цветков календулы. Следует взять 20 г высушенных цветков и измельчить их в кофемолке. В порошок добавляется 50 г вазелина. Все тщательно перемешивается. Смесь наносится на рану 2-3 раза в день. Следующее средство снимает боль и отечность, устраняет инфекционный процесс в некрозе.
Следует взять 100 г подсолнечного масла и добавить в него 30 г пчелиного воска. Все тщательно перемешивается и остужается. Мазью смазывают воспаленные участки кожи. Это рецепт обладает простотой и действенностью.
Следует измельчить две головки лука, добавить в полученную массу 2 ст. л. растительного масла. Лук варят в эмалированной посуде в течение 20 минут, затем процеживают через дуршлаг. В масле, что следует растопить 1/4 часть церковной свечи. Этой мазью некрозы смазываются дважды в день. Смесь хранится в закрытой банке в холодильнике.
Заключение
Пролежень является нарушением структуры кожного покрова. Процесс провоцируется сдавливанием капилляров. Чаще всего патология наблюдается у лежачих больных. Для профилактики развития некроза советуется проводить профилактические мероприятия. Главным условием является соблюдение гигиенических мероприятий.
В случае появления патологии возможно оказание помощи больному в домашних условиях только на начальных стадиях. С этой целью применяются различные противопролежневые средства (мази, повязки, кремы и гели), обладающие противовоспалительным действием. Современные препараты обладают высокой степенью эффективности.
На последних стадиях некроз поддается лечению с трудом, так как процесс приобретает глубокий характер. В этом случае пациенту требуется терапия в условиях стационара.
Источник: https://stomatlife.ru/lekarstva/protivoprolezhnevye-sredstva-i-ih-vidy.html
Мазь от пролежней для лежачих больных: 5 популярных средств
Мазь от пролежней стоит недорого, поэтому она доступна для каждогоТакое осложнение, как пролежни, беспокоят людей с ограниченной возможностью к передвижениям. При несвоевременном вмешательстве, это осложнение может привести к сильнейшему некрозу кожных покровом, появлению язв и гнойных ран.
Пролежни – повреждение определенных участков кожи и подкожных тканей, которые проявляются вследствие длительного сдавливания данного участка. Пролежни чаще всего появляются у людей, прикованных к инвалидному креслу, а также у лежачих больных.
Самые распространенные места появления пролежней – на коленях и локтях, которыми человек опирается о кресло, на ягодицах, копчике, пятках.
У лежачих больных пораженные ткани располагаются практически по всему телу, которое соприкасается с кроватью – затылок головы, ушные раковины, плечи, лопатки, бедра, поясница, крестец, пятки, подколенная область.
Пролежни могут образовываться под гипсом, который наложили слишком плотно либо под специальными бандажами. Как правило, пролежни появляются у пожилых людей, чьи кожа более подвержена образованию пролежней.
Риск возникновения и стадии пролежней
Инвалид или человек с ограниченной подвижностью подвергается риску возникновения пролежней. Травмы, которые привели к временной неподвижности, кома, паралич, оперативные вмешательства – это все может стать причиной поражения тканей.
Курение, сахарный диабет, обезвоживание, ожирение или, наоборот, недостаточный вес, неудобная кровать и грязная постель, недостаточный уход за кожей больного – все это может спровоцировать появление пролежней.
Очень часто пролежни бывают у людей с ограниченными физическими возможностями
Категории пролежней:
- Начальная стадия. Появляется небольшое покраснение кожи, при надавливании может чувствоваться боль. Поврежденный участок отличается по температуре от остальной кожи.
- Некроз верхнего слоя кожи. Происходит мацерация кожи – отслоение верхнего эпидермиса.
- Некроз всех слоев кожи. Повреждена кожа и жировая ткань. Пролежни выглядят, как язва.
- Обширный некроз участка. Рана может захватить кость, сухожилия и мышцы. Центр раны – темный омертвевший участок кожи, поражение которого распространяется на здоровую кожу.
На 3 и 4 стадии рана может загнивать, в ней образуются вредные микроорганизмы – стафилококки, стрептококки. Загноение сопровождается повышением температуры, ухудшением общего самочувствия и неприятным запахом.
Своевременная профилактика пролежней у лежачих больных
При первых признаках возникновения пролежня нужно менять позу пациента, при возможности использовать специальные подушки, которые позволяют приподнимать ноги над кроватью. Постельное белье и личная одежда больного должны стираться чаще, чем у здорового человека.
В случаях, когда больной не может самостоятельно сходить в туалет, можно использовать подгузники для взрослых или пеленки. При этом важно часто подмывать пациента и обрабатывать кожу лосьоном от опрелостей.
Профилактические меры образования пролежней:
- Обтирать больного специальными маслами, кремами, регулируя влажность кожи;
- После купания рекомендуется как можно быстрее вытереть кожу – лишняя влага в складках кожи может привести к трению;
- Делать легкий поглаживающий массаж;
- Использовать специальные мази или масла от пролежней.
При появлении пролежней 1 стадии, если нет возможности вызвать медсестру, нужно уметь правильно обработать рану и наложить повязку. Для лечения пролежней применяют мази на водяной основе, выводящие гной – Левомиколь и Левосин.
Лечение пролежней у лежачих больных: основные приемы терапии
В зависимости от степени развития пролежней, отличается и методика их лечения. Большую роль играет профилактика образования пролежней – с момента появления первых признаков неприятного заболевания рекомендуется проводить профилактическую терапию.
Выбирать метод лечения пролежней следует в зависимости от стадии
Для снижения риска появления пролежней рекомендуется переворачивать пациента на другой бок каждые 2 часа. Эффективным средством профилактики пролежней считается противопролежневый матрас, который попеременно то сдувает, то надувает воздух. Благодаря этому у человека меняются точки давления и кровообращение в тканях не нарушается.
Чем лечить пролежни у лежачих больных: популярные мази
На сегодняшний день в аптеках можно найти огромное количество препаратов, которые помогают бороться с пролежнями у лежачих больных. Подбирать мази и крема может только врач – в зависимости от сложности кожного образования.
Популярные мази для:
- Агросульфан. Мазь с ионами серебра оказывает обезболивающий эффект, уменьшает жжение на ране.
- Солкосерил. Способствует регенерации поврежденных тканей.
- Ируксол. Наносится на повязку, которую прикладывают к ране. Оказывает антибактериальное действие.
- Цинковая мазь. Убирает воспаление, подсушивает и защищает рану.
- Левомеколь. Обеззараживает рану, помогает восстановить кожу и поврежденные ткани.
Помимо медикаментозного лечения можно применять и мази, изготовленные из натуральных компонентов.
При образовании открытых ран на коже, появлении водяных волдырей, обработка проводится физраствором либо перекисью. На открытую рану можно наложить специальную повязку Тегадерм или Гирофилм.
Зачем нужны противопролежневые круги под ягодицы
Главной причиной возникновения пролежней является отсутствие нормальной циркуляции крови. Для этого было придумано использовать специальные приспособления – противопролежневые круги. За счет пространства в центре круга, доступ крови к определенном участку полностью освобождается.
Противопролежневые круги можно купить в интернете, специализированном магазине или аптеке
Если же человек после операции или недавно находится в лежачем положении, то круг станет хорошим профилактическим средством.
Круги существуют трех размеров:
- Внешний круг не более 30 см. Используется для головы, локтей, коленей голеней и пяток.
- Универсальный – диаметр примерно 40 см. Используется для области плеч, бедер и крестца.
- Нестандартный – используется для больных с крупным телосложением.
Помимо круга также важно выполнять все меры профилактики, также обращать внимание на питание и выполнять рекомендации лечащего врача.
В домашних условиях можно также использовать листья каланхоэ, цветочки календулы с вазелином, тертый картофель. При этом нужно помнить, что лечение некоторыми травами может спровоцировать аллергическую реакцию, что очень нежелательно для больного.
Источник: http://2vracha.ru/kozhnye-zabolevaniya/maz-ot-prolezhnej-dlya-lezhachikh-bolnykh