По самой свежей статистике на 2018 год у 45% лежачих больных образуются пролежни на голове. Даже у тяжело больных детей это не исключение, поэтому важно, чтобы процесс ухода за пациентом был максимально полноценным и эффективным. Понимание того, насколько важен уход за лежачим человеком позволит избежать серьёзного ухудшения и без того тяжелого состояния.
Почему образуются пролежни в области головы
Любая рана на коже – это показатель недостаточного ухода за лежачим больным. Исключение составляют те случаи, когда у пациента нарушен механизм кровообращения во всем организме в целом.
При этом процесс образования пролежней в любой части тела зависит от того, как быстро будет достигнут прогресс в лечении. Профилактика при этом способна лишь немного замедлить процесс распада тканей.
Дополнительные факторы, влияющие на увеличение вероятности формирования пролежней:
- Повышенная температура;
- Грязные волосы и кожа головы;
- Наличие тугих повязок;
- Твёрдая подушка или валик;
- Влажность волос.
Почему образуются пролежни на голове? Если человек достаточно слаб и не может самостоятельно менять позу в кровати и даже двигать головой – вероятность отмирания клеток неминуема.
Строение тканей здесь отличается от остального тела – между черепом и кожей отсутствует слой подкожножировой клетчатки. Это означает, что, когда человек постоянно лежит, вес черепа и мозга давит на ткани, вызывая нарушение кровообращения.
В свою очередь, это способствует голоданию клеток и их гибели.
Образование пролежней у детей
Пролежни на голове у новорожденного ребёнка, который подвержен какому-либо заболеванию формируются в 90% случаев, так как чаще всего дети ещё не способны самостоятельно держать голову.
Вес ребёнка при этом может быть достаточно мал, но даже в таком возрасте – голова, это самая тяжелая часть человеческого организма. Поэтому механическое сдавливание клеток способствует формированию отмирания тканей.
Пролежень на голове у грудничка способен сильно ухудшить состояние ребёнка, так как не окрепший организм тяжело справляется с подобными осложнениями.
Особенности и осложнения
Обильное инфицирование тканей является сильным осложнением пролежней. Так как ткани достаточно тонкие, и при ухудшении некротического процесса страгиваются непосредственно кости черепа.
Это грозит расплавлением костей, что в дальнейшем фатально для пациента.
Развитие инфекции подразумевает наличие довольно обширного воспалительного процесса, а расположение раны на голове увеличивает шансы на инфицирование мозга.
Как правило, у больных часто развивается менингит и абсцессы, которые также способны привести человека к гибели.
Наличие волос на голове может стать источником заражения раны микроорганизмами. Помимо этого, при недостаточном уходе или невнимательном отношении к больному – волосы мешают вовремя обнаружить пролежень.
Это опасно, так как у части пациентов рана обнаруживается уже тогда, когда процесс некроза успел затронуть большое количество клеток и стал источником инфекции, а также является причиной сильной гипертермии у больного.
Лечение
Адекватная терапия включает в себя приём антибиотиков и использование лекарственных средств непосредственно на рану. Лечение пролежней всегда длительное, так как вначале нужно добиться полного очищения раневой поверхности от инфекции, а затем использовать средства для усиления процесса регенерации тканей.
| 1 этап лечения | Назначение антибиотикотерапии в зависимости от результатов посевов из раны. Использование специальных растворов и мазей, которые обладают вытягивающими свойствами, очищая пролежень от гноя и омертвевших клеток; |
| 2 этап | При необходимости производится иссечение мертвых тканей, подверженных некрозу. Также продолжается лекарственная терапия и использование местных средств; |
| 3 этап | Когда рана становится чистой с наличием грануляции клеток – лечение направлено на ускорение заживления тканей; |
| 4 этап | При эффективности проводимого лечения, когда рана постепенно уменьшается и регенерируется – возможно проведение хирургического вмешательства, с целью косметического эффекта. |
Как лечить пролежни на голове? Часто задаются вопросом родственники, чей лежачий больной находится в домашних условиях.
Если процесс только начался и находится на 1 стадии, лечение дома возможно, но, если процесс ухудшается до 2 стадии – госпитализация обязательна.
Даже в том случае, если у пациента удовлетворительное самочувствие и нет инфицирования раны – лечить пролежни на голове у лежачих больных необходимо в стационаре в связи с повышенными рисками для жизни человека.
Профилактика
Какое значение имеет профилактика для пролежней? Без этих мероприятий невозможно добиться, чтобы у лежачего больного была здоровая кожа без патологий. Пролежни на голове подразумевают тщательную гигиену. В неё входит обязательное мытьё головы 2 раза в неделю.
Благодаря доступным средствам, которые продаются в любо аптеке – это стало максимально просто и быстро. Например, имеются специальные шапочки, пропитанные мыльным раствором с антисептиком, после них не нужно больше ничем обрабатывать волосы! Достаточно их просто высушить и расчесать.
При этом во время просушивания волос нужно помассировать кожу головы, чтобы увеличить кровообращение.
Использование специальных подушек и валиков, которые имеют более мягкий наполнитель и отверстие посередине – обязательный атрибут профилактики. Доказано, что пролежни на голове с такой подушкой образуются на 60% реже, чем без неё.
Поэтому для эффективного противопролежневого ухода их стоит приобрести. Важно серьезное отношение тех, кто обеспечивает уход за человеком.
Применение всех необходимых профилактических мероприятий продлит жизнь лежачему больному и уменьшит количеств осложнений.
Источник: https://zabota-doma.ru/zabolevania/prolezhni/prolezhni-na-golove/
Как с помощью народных средств избежать появления пролежней у лежачего больного. На голове пролежни
При нахождении больного в лежачем неподвижном состоянии на протяжении длительного времени, у него могут образовываться пролежни.
Патология представляет собой повреждение кожного покрова и тканей. Под воздействием веса тела мелкие сосуды передавливаются. Когда пациент находится в одной позе, кровь перестает поступать в периферические участки тела. В результате этого происходит отмирание тканей, которые недополучают необходимое количество кислорода и питательных веществ.
Ситуация ухудшается при плохой работе сердца и низком давлении крови. Кроме этого отрицательно сказывается наличие диабета и болезни сосудов. Это еще больше повышает вероятность образования пролежней.
Причины образования болезни
Данный недуг не сложно отличить от дерматита или экземы, так как он имеет свой механизм развития.
- Образование пролежней приходится на ту сторону которая соприкасается с твердой поверхностью. Объяснение этому – ухудшенное кровообращение.
- Чаще всего можно наблюдать у больных людей с патологиями сердца. Нередко пролежни появляются у пациентов с большой массой тела.
- В большинстве случаев наблюдать развитие можно на выпирающих участках: спина, ягодицы, пятки, лопатки. При нахождении больного долгое время на животе, пролежни проявляются на коленях и груди.
- Нередко появление недуга может быть под гипсом или жесткой повязкой.
- На начальной стадии развития, еще до поражения, можно ощущать легкие покалывания, говорящие о том, что жидкость в тканях застаивается.
Несмотря на то, что условия и уход за пациентами могут быть одинаковые, не все больные подвергаются такому недугу. Есть люди, находящиеся в группе риска, что объясняется особенностями организма.
К многочисленным причинам, провоцирующим образование пролежней, относятся:
- Повышенная потливость. Образование повреждений в большей степени приходится на летний период. Это объясняется тем, что количество солей на коже увеличивается, в результате появляются пролежни;
- Избыточная масса тела. При таком состоянии ткани постоянно находятся под давлением веса, что значительно ускоряет процесс образования недуга.
- Неправильное питание. В частности, недостаточное количество витаминов и жидкости в организме.
- Посторонние предметы на кровати. Крошки и другой мелкий мусор впиваются в кожу, что приводит к ухудшению кровообращения.
- Болезни сердечно-сосудистой системы.
- Неконтролируемое испражнение.
Эффективное лечение наркозависимости.
Как проявляется остеомиелит — причины и лечение.
Статья про лечение тромбофлебита нижних конечностей.
Классификация и симптомы патологии
Симптоматика заболевания по степени тяжести значительно отличается. Если для начальной стадии достаточно только правильного и постоянного ухода, то для более поздних потребуется иссечение пораженных тканей.
Пролежни подразделяют на следующие виды:
- Глубокие. Для такого типа характерно наличие пузырей, имеющих толстые стенки. Заживление происходит очень долго и начинается с краев папулы.
- Поверхностные. Появляются на начальной стадии развития недуга. Область поражения похожа на ожог. Нередко могут возникать небольшие пузыри. Правильный уход и обработка способствуют появлению нового эпителия уже через 1-2 недели после прорыва язв.
- Некроз сухого и влажного типа. Это стадия патологии, для которой характерно отмирание кожного эпителия. Сначала появляется большой пузырь, который может держаться до двух месяцев. После того, как он лопнет, можно увидеть ткань с прожилками. Заживать рана начинает также с краев, и процесс затягивания длится достаточно долго. Для самостоятельного заживления необходимо, чтобы размер язвы был менее 5 сантиметров. В остальных случаях возможно только оперативное вмешательство.
- Поражение костей. Для такой стадии необходимо незамедлительное лечение, иначе изменения некротического характера способны спровоцировать заражение крови (сепсис).
Лечение в домашних условиях
Выбор методов и средств терапии во многом зависит от степени тяжести поражения. Большое значение имеет и профилактика заболевания, которая должна проводиться с первых дней развития патологии.
При лечении пролежней используются как консервативные способы, так и хирургическое вмешательство ( в тех случаях, когда поражение имеет последнюю стадию, не поддается медикаментозной терапии и не заживает).
Все лечебные мероприятия должны быть направлены на достижение следующих целей:
- улучшить кровоснабжение тканей;
- очистить поверхность от некротической массы;
- добиться заживления пораженного участка.
Медикаментозная терапия
Для более быстрого отторжения мертвых тканей на поврежденном участке и начала процесса заживления, необходимо использовать специальные препараты, предназначенные именно для этих целей. К таким, например, относится Ируксол.
Если нужно, при первой обработке пораженного участка удаляется некроз с помощью специальных инструментов. После очищения язва перебинтовывается с добавлением анальгетика. Также можно использовать гидроколлоидную повязку (Гидрокол, Гидрособ) или сделать компресс, содержащий ранозаживляющее средство.
Если пролежни инфицированы, врач назначает местные антибактериальные препараты.
При лечении ран ни в коем случае нельзя пользоваться размягчающими мазями или глухими повязками, которые препятствуют доступу кислорода в ткани. При начальной стадии развития и, если отмирание тканей сухого типа, не рекомендуется применять влажные повязки. Все это способно спровоцировать влажный некроз и ускорить отмирание клеток.
Назначение антибактериальных средств целесообразно в том случае, если образуется влажная рана с наличием гноя. Чтобы облегчить состояние пациента, допускается использовать следующие мази:
- Вишневского;
- Бепантен;
- Аутенрит;
- Боро-Плюс.
Народная медицина
Терапия при помощи народных средств – всего лишь дополнение к основному лечению при борьбе с пролежнями. Почти все способы таких методов основаны на применении лекарственных трав, что может вызвать аллергию у пациента. Прежде, чем использовать данную терапию, необходимо получить консультацию от лечащего врача.
Некоторые рецепты, которые помогут при пролежнях:
- Берется 1 столовая ложка измельченных цветов календулы и смешивается с 50 граммами вазелина. Смесь необходимо наносить на пораженные места 2 раза в день;
- Свежий картофель для примочек. Для этого 1 часть измельченного через мясорубку овоща смешивается с одной долей меда. Смесь кладется на салфетку и прикладывается к язве;
- В течение дня рану нужно смазывать соком медуницы;
- Лист каланхоэ разрезается вдоль и прикладывается к больному месту на ночь. Для фиксации можно использовать бинт или лейкопластырь;
- При наличии пролежней на голове, смешиваются водка и шампунь в пропорциях 1:1, и этим составом моются волосы;
- Ночные компрессы с использованием медвежьего или рыбьего жира;
- Крахмал используется для более быстрого подсыхания влажной язвы. Посыпать рану нужно один раз в сутки;
- Регулярно к пораженному участку рекомендуется привязывать листья капусты и оставлять на ночь. Уже через пару недель язвы начнут заживать;
- Ежедневная обработка марганцевым раствором;
- Не менее эффективным будет следующий рецепт. Две ложки смеси из дубовой коры, листьев белой березы и черной бузины заливаются 600 миллилитрами кипяченой горячей воды. Отвар необходимо настоять в течение трех часов. После этого процедить и снова залить водой. Дать настояться 6 часов. Полученный состав используют для примочек.
Пролежни на ягодицах
Прежде всего, чтобы восстановить кровоснабжение тканей, нужно исключить негативное воздействие. Пока пораженные участки не будут освобождены от давления, никакие лечебные мероприятия не помогут. Терапия поражения ягодиц состоит из трех этапов:
- Восстановить кровообращение;
- Помочь тканям, когда произойдет отторжение некроза;
- Очистить рану и обработать заживляющим препаратом.
Нередко в таких ситуациях используют средства, в составе которых содержится серебро. Они не только обладают антисептическим действием, но и способствуют снижению боли. При использовании таких кремов и мазей можно добиться более быстрого заживления ран.
Препараты с содержанием спирта часто применять нельзя, так как они способствуют пересушиванию кожи.
На копчике
Эффективное воздействие оказывают повязки, которые смачивают в коньячно-солевом растворе. Для его приготовления берется 30 грамм соли и 150 коньяка.
Накладывать повязку рекомендуется под компрессную бумагу. В процессе замены обязательно рану нужно промывать.
Из препаратов хорошо подойдут Левосин, Солкосерин, облепиховое масло.
При загноении язв используют антибактериальные или антисептические лекарственные средства (стрептоцид, борная кислота).
Лечение у пожилого человека
Для терапии пролежней у людей зрелого возраста рекомендуется использовать разные мази. Среди наиболее эффективных выделяют:
- Левомеколь. Действие его направлено на борьбу с инфекцией и ускорение процесса регенерации тканей;
- Мультиферм. Подходит при 1 и 2 стадиях развития патологии;
- Ируксол. Очищает раны и удаляет мертвые клетки;
- Аргосульфан. Способствует уничтожению патогенной микрофлоры. Перед нанесением, пораженное место необходимо очистить.
Медицинские рекомендации о том, как выбрать противопролежневый матрас, смотрите видео:
Профилактические мероприятия
Как правило, развитие болезни легче предотвратить, чем потом ее лечить. Для того, чтобы избежать появления пролежней, необходимо придерживаться некоторых рекомендаций:
- своевременная замена постельного белья;
- не пользоваться простынями, которые сшиты из нескольких кусков ткани, так как наличие многочисленных швов способно привести к развитию пролежней;
- постель тщательно должна быть очищена от остатков еды;
- в процессе мытья пациента, его кожа должна тщательно очищаться от остатков мыла;
- перемещение больного в кровати должно выполняться правильно;
- противопоказано нахождение больного на протяжении длительного времени в жестком кресле.
Еще недавно многие были уверены в том, что для профилактики образования пролежней хорошо помогал массаж определенных участков тела. Однако, это глубокое заблуждение, поскольку такая процедура не во всех случаях оказывает положительное воздействие, и даже, наоборот, может нанести вред.
Профилактические меры, в первую очередь, направляются на должное выполнение правил гигиены и снижение давления на отдельные области тела. После ванных процедур кожу пациента рекомендуется смазывать кремом.
Нагрузка на тело должна быть распределена равномерно. Позу необходимо менять не реже, чем через каждые три часа. Если возникает необходимость в том, что больной должен лежать неподвижно, приобретается специальный матрас.
Лечить пролежни в условиях домашней обстановки не составляет особого труда. Главное помнить, что такое лечение должно проходить только под контролем специалиста. Пролежни представляют собой не только неприятную болезнь, которая доставляет дискомфорт, но это еще достаточно опасный недуг, способный спровоцировать серьезные осложнения.
Источник: https://xn--c1adanacpmdicbu3a0c.xn--p1ai/raznoe/na-golove-prolezhni.html
Пролежни
Пролежни – участки омертвения (некроза) кожных покровов и тканей, прилегающих к ним, которые возникают при постоянном давлении на ткани с нарушенными процессами клеточного питания.
Обмен веществ и питание во всех тканях организма обеспечивается его кровеносной системой при помощи мельчайших кровеносных сосудов – капилляров. Стенки капилляров очень эластичные. При их сдавливании кровоток в тканях замедляется или полностью прекращается.
Такое сдавливание происходит, когда человек сидит или лежит. При длительности нарушения кровообращения более двух часов развивается нарушение питания (ишемия) тканей, которая приводит к их омертвению (некрозу). Здоровый человек обычно не находится в таком положении столь долгое время.
Пролежни развиваются у лежачих или сидячих больных с нарушенными функциями движения.
Причины, приводящие к образованию пролежней
Основная причина пролежней – сдавливание кожных тканей между костью и твердой поверхностью.
Такое сдавливание, приводящее к пролежням, может вызываться определенными причинами.
- Постоянное давление. Давление такого типа происходит, когда кожные и подкожные ткани остаются зажатыми между костью и твердой поверхностью в течение долгого времени. При этом давление значительно превышает давление кровотока в капиллярах, доставляющих к тканям питательные вещества и кислород. В клетках наступает энергетическое голодание, и они повреждаются. В таком случае пролежни чаще всего образуются в местах, не имеющих достаточного мышечного массива – в области лопаток, крестца, позвоночника, локтей, коленей, бедер.
- Трение. Данное движение происходит в случае перемены позы человеком или его перемещения другими людьми. Происходит трение кожи о какую-либо поверхность, обычно, простыни. При влажной коже трение будет более сильным. Кожные покровы постоянно повреждаются и развиваются пролежни.
- Скольжение. Происходит при движении двух плоскостей в разных направлениях. Обычно это случается при подъемах головной части кровати. При этом больной человек соскальзывает вниз, что приводит к повреждению тканей и кровеносных сосудов. Таким образом, повышается риск образования пролежней.
Существуют многие факторы, которые значительно повышают риск появления пролежней:
- пожилой возраст больного;
- значительное снижение веса;
- снижение чувствительности;
- недостаточное употребление жидкости и плохое питание;
- чрезмерно сухая или влажная кожа;
- недержание мочи и кала;
- болезни, при которых ухудшается кровообращение;
- частые мышечные спазмы;
- нарушение сознания больного;
- курение.
Степени развития заболевания
Различают четыре степени развития пролежней.
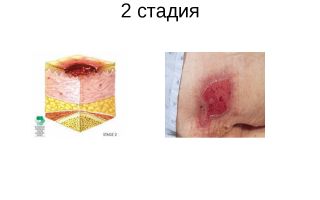
Первая степень. Появляется покраснение на сдавливаемых участках кожи, но кожный покров еще целостен. Гиперемия (покраснение) не проходит даже после прекращения сдавливания.
Вторая степень развития пролежней. Возникает неглубокое нарушение поверхности кожи, которое часто распространяется на подкожную клетчатку. Наблюдается частичное отслоение верхнего слоя кожных покровов.
Третья степень. Происходит разрушение кожного покрова, образование язв. Разрастаясь, язвы проникают в мышечный слой. Из пораженных участков истекают жидкие выделения.
Четвертая степень развития пролежней, наиболее тяжелая. Происходит поражение всех мягких тканей. Формируется полость, обнажающая сухожилия, иногда, и кости.
Профилактика пролежней
Профилактика пролежней является обязательной для людей с полной или частичной неподвижностью. Можно выделить основные меры по предупреждению пролежней.
Уменьшение сдавливания, трения и смещения тканей. Необходимо следить, чтобы поверхность постели больного была ровной, без впадин и бугорков.
Для сведения к минимуму нагрузки на кожу, нужно через каждые 2-3 часа менять положение тела больного. Под костные выступы хорошо подкладывать подушечки с пером или поролоном.
Для профилактики пролежней на конечностях используют специальные мешочки с пшеном или другим крупным зерном.
Наиболее эффективным средством от пролежней является специальный матрас. Матрас от пролежней устраняет главную причину их образования – сдавливание участков кожи. Он может состоять из воздушных баллонов или ячеек. Воздушные баллоны или ячейки матраса от пролежней соединяются трубками с компрессором.
С его помощью автоматически через каждые 6-8минут подкачиваются и сдуваются разные участки матраса. Благодаря эффекту постоянного массажа, происходит равномерное распределение давления по всей поверхности тела больного.
С помощью матраса от пролежней у человека нормализуется кровообращение, дыхание и питание тканей.
Кроме того, существуют и другие средства от пролежней. Для больных, которые долгое время находятся в инвалидном кресле или кресле-каталке, применяют специальные противопролежневые подушки. Их изготавливают из упругой пены, латекса, поролона или надувных ячеек. Под участки кожи, которые подвергаются давлению, можно подкладывать резиновый круг, что тоже предупреждает появление пролежней.
Тщательная личная гигиена больного и проведение процедур, уменьшающих раздражение кожи. Для профилактики пролежней очень важно регулярно проводить туалет больного. Для умывания лучше всего использовать детское мыло, губку или мочалку из хлопчатобумажных материалов. После мытья кожу необходимо промакивать, а не вытирать.
Регулярно нужно делать воздушные ванны для участков тела, где существует риск образования пролежней. После мытья используют специальные присыпки, кремы, мази. Хорошо себя зарекомендовали такие средства от пролежней, как Мирамистин, Агросульфан, Дермазин, Левомеколь, Вулнузан.
В любом случае, лучше, если такие препараты больному подберет лечащий врач.
Лечение пораженных участков
Лечение пролежней I и II степени консервативное и продолжается обычно несколько недель. Пролежни IIІ и IV степени часто лечатся с применением хирургических методов, при этом не всегда возможно полное излечение.
В начале лечения пролежней уменьшают давление, которое их вызвало. Для этого изменяют положение больного, применяют поддерживающие приспособления.
После этого удаляют все поврежденные, омертвевшие и инфицированные ткани. На данном этапе лечения пролежней используют следующие методы:
- промывание раны, применение специальных ванночек и повязок;
- применение химических ферментов, которые разрушают погибшие ткани;
- хирургическое удаление поврежденных тканей.
Обработанные раны периодически промывают физиологическими растворами, и накладывают свежую повязку.
При инфицировании пролежней необходима местная или общая терапия антибактериальными препаратами. Для обезболивания применяют противовоспалительные нестероидные средства.
При неэффективности консервативной терапии проводят хирургическое лечение пролежней. Вид оперативного вмешательства зависит от расположения пораженного участка, его размеров и степени тяжести.
Источник: https://dolgojit.net/prolezhni.php
Пролежни
Длительное сдавливание кожных покровов человека ведет к нарушению иннервации. Мелкие и крупные сосуды пережимаются, наступает кислородное голодание в тканях. В местах, где кожа близко расположена к костям, возникает ишемия. По причине длительного нахождения пациента в однообразных позах наступает смещение тканей и слущивание верхнего слоя эпидермиса из-за трения.
Чаще всего образование проблемных участков происходит в областях грудного отдела позвоночника, большеберцовой кости, крестца, пяток и локтей, седалищного бугра, затылочной области. Отдельными единицами выделяют причины появление пролежней на деснах как результат неправильно подобранных стоматологических протезов и на культях конечностей из-за нерационального использования протезов.
К факторам риска следует отнести пожилой возраст и наличие перечня заболеваний и состояний, при которых больной находится в неподвижном состоянии с нарушениями трофики (инсульты, инфаркты, тяжелые формы сахарного диабета, болезнь Паркинсона, тяжелые травмы скелета, комы и т.п.).
Причины
Среди причин выделяют следующие:
- Систематическое сдавление мягких тканей.
- Отсутствие движения или ограничение двигательной активности.
- Неполноценное питание. Недостаточность микроэлементов и витаминов в принимаемой пище.
- Неудовлетворительный уход за лежачими больными.
- Длительное пребывание в вынужденном положении.
- Вредоносные включения в постели больного в виде пуговиц, крошек от пищи, молний, складок и любых мелких, твердых предметов.
Классификация
По этиологии возникновения:
- Экзогенная этиология. Ишемия вызывается внешними раздражителями.
- Эндогенная этиология. Разновидность поражения, вызванная внутренней патологией или инфекцией в организме.
- Смешанные факторы. В подавляющем проценте случаев причины имеют комбинаторную форму, требующую комплексного подхода.
По стадиям развития:
- Ишемия ткани. Бледная и холодная кожа на ощупь в результате сдавления или раздавливания. Первичные нарушения трофики тканей приводят к их ишемизации.
- Появление поверхностного некроза. Общая бледность кожи распространяется до цианотичности (голубоватый оттенок покровов). В местах нарушения иннервации пошаговое нарушение целостности:
- Гиперемия с отечностью. Покраснение кожи от бледно-розового до пурпурного.
- Появление пузырей. Образуется отслоение различного диаметра, заполненное серозным или геморрагическим содержимым.
- Появление некроза. Цвет пораженного участка варьируется от светло-коричневого до черного.
- Гнойное расплавление. Открытые раны служат входными воротами для проникновения вторичной инфекции. Ухудшение состояния больного связано с нарастанием дефекта трофики тканей, прогрессирование процесса имеет быстрый характер, вовлекая в процесс все более глубокие слои тканей.Распространение поражения на подкожную клетчатку, мышцы, фасции и надкостницу протекает тяжело и плохо отражается на общем состоянии организма больного.
Симптомы
Клиническая картина имеет развитие по мере углубления поражения тканей организма. В первой стадии циркуляторного дефекта бледность кожи сменяется гиперемией, позже посинением. Холодные ткани отекают, больные ощущают болезненные покалывания или онемение.
В стадии некротизации и последующего нагноения вследствие сапрофитного внедрения или сухого некроза ссостояние больного ухудшается, поверхность раны становится влажной. Отделяемое имеет неприятный запах.
Характерен симптомокомплекс общей интоксикации: повышение общей температуры тела, увеличение частоты дыхания и сердечной активности. При осмотре раны можно увидеть участки подкожной жировой клетчатки.
Рана имеет хорошо сформированные очертания.
На поздних стадиях пролежни визуализируются костные структуры, образуются свищевые каналы темного цвета. Состояние больного расценивается как тяжелое. Резко учащается пульс, температура тела поднимается до сорока градусов.
Диагностика
Проводится сбор анамнеза и осмотр больного для определения тяжести поражения кожи и наличия вторичной инфекции. Также назначают общий анализ крови, на биохимию. Кроме того, производится бакпосев отделяемого из раны для определения возбудителя, вызвавшего инфицирование.
Лечение
Проводятся мероприятия для восстановления полноценного кровотока поврежденного участка, которые заключаются в деликатном и полноценном уходе, использовании специальных матрасов, подушек, постельного белья, а также щадящем разминании конечностей.
Методы отторжения некротической ткани:
- первичная инструментальная обработка;
- хирургическое иссечение.
Заживление чистой раны:
- гидроколлоидные повязки;
- перевязки с ранозаживляющими комбинированными препаратами;
- в тяжелых случаях – пластика кожи.
Поддерживающая терапия заключается в обезболивании и принятии витаминных комплексов и средств для улучшения трофики тканей.
Осложнения
Вторичное инфицирование может значительно усложнять лечение. Гангрена, флегмона, гнойный артрит, вторичный пролежневый миаз, контактный остеомиелит встречаются у больных на поздних стадиях развития процесса. В особо тяжелых случаях возможно развитие сепсиса или рака кожи.
Профилактика
Лечение представляет определенную сложность, поэтому значение профилактических мероприятий сложно переоценить. С первого дня болезни советуют уделить максимальное внимание проведению предупреждающих мероприятий, спектр которых достаточно велик:
Использование противопролежневых матрасов и подушек. Специалисты рекомендуют пользоваться данными видами продукции, как в стационарах, так и в домашних условиях.
Курс реабилитации обширной группы заболеваний предполагает длительное нахождение в вынужденном, малоподвижном положении.
Специализированные ортопедические спальные принадлежности препятствуют давлению на подверженные поражению ткани, способствует полноценному току крови и достаточной циркуляции воздуха.
Структурные единицы матрасов бывают:
- Статичные. Изделия такого типа предназначены для больных с возможностью менять положение тела самостоятельно. Наполнения у этих матрасов различное (вода, воздух, пена или гель). Способность к пассивному перераспределению нагрузки значительно снижает долговременное воздействие костей на мягкие ткани.
- Динамические. Подтипы, рекомендованные к применению:
- Баллонные. Секционная структура, состоящая из баллонов, поочередно изменяет давление на тело. Отличаются возможностью выбора программы в зависимости от веса больного. Рекомендованы при застарелых пролежнях.
- С функцией воздушной флотации. При осложненных пролежнях на поздних стадиях рекомендовано использование этой разновидности, которая имеет лазерную перфорацию, способствующую обдуву кожи пациента.
- Ячеистые. Применяются на ранних стадиях заболевания. Суть работы состоит в компрессионном нагнетании воздуха поочередно в разные ячейки.
При отсутствии возможности максимально быстро приобрести специализированную постель используют резиновые круги, подушки под локти, валики на шею, гелевые подстилки и прочие временные приспособления.
Строжайшее соблюдение гигиенических правил. Больным с непроизвольной дефекацией и мочеиспусканием необходимо использовать памперсы для взрослых. Регулярное мытье, тщательная обработка складок кожи, волосистой части головы и ушных раковин. Мытье тела производят мягким средством, без трения и нажима. После гигиенических процедур кожу нужно не протирать, а промокать.
Максимально ранняя активизация движений для пациента. Проводят изменение положения тела каждые два часа. Физическая активность должна быть максимальной при любом заболевании.
Полноценное питание лежачего и употребление воды. Богатая белком пища, овощные и фруктовые смузи и минимум 1,5 литра чистой воды в сутки являются необходимы для недопущения осложнений от долгого лежания.
Проведение влажной уборки, проветривание помещения, кварцевание дает положительный результат.
Регулярная обработка дермы кремами, мазями или тальком согласно назначениям лечащего врача.
Прогноз
На ранних стадиях прогноз весьма благоприятный. Тщательный уход дает терапевтический эффект за несколько недель. При присоединении осложнений у больных с тяжелыми соматическими или психическими заболеваниями стоит расценивать пролежни как угрожающее жизни состояние.
Источник: https://pillsman.org/21950-prolezhni.html
Чем лечить пролежни у лежачих больных
Дорогие читатели! У многих людей случается такая беда: в силу каких-то жизненных обстоятельств или болезней, близкий человек оказывается надолго прикованный к постели. Одним из грозных осложнений являются пролежни у лежачих больных. И родственникам обычно предстоит тяжелая, порой длительная, работа по уходу и лечению.
Мне эта тема очень знакома, так как совсем недавно приходилось ухаживать за своей свекровью, да и у моей близкой подруги случилась подобная проблема с ее отцом. Возможно, подобная информация о том, что это такое, почему появляются пролежни, какой уход необходим у таких больных и методах лечения, кому-то пригодится.
Что такое пролежни
В нашем теле содержится огромное количество кровеносных сосудов, от больших – магистральных, до самых мельчайших — капилляров, которые расположены в кожных покровах и подлежащих тканях. Капилляры выполняют огромную функцию, они доставляют в самые отдаленные от магистральных сосудов питание – кислород и питательные вещества.
В некоторых случаях питание нарушается. В нашем случае происходит омертвление тканей за счет постоянного давления на определенный участок тела. Сосуды сдавливаются и кислород с питательными веществами не поступают к мягким тканям, кровообращение и нервная иннервация в этом участке нарушаются и происходит постепенный некроз тканей.
Часто пролежни могут возникнуть от давления гипсовой повязки или неправильно поставленного зубного протеза.
Почему образуются пролежни
Специалисты говорят, что если на протяжении длительного времени (более двух часов) наружное давление будет выше, чем давление внутри капилляров, то образование пролежней будет неизбежно.
Образование пролежней будет неизбежным, если
- происходит постоянное давление или трение
- за больным осуществляется недостаточный уход
- недержание мочи и кала
- избыточный вес больного или его дефицит
- сухость кожных покровов
- ограниченная подвижность
- заболевания, которые приводят к нарушению питания тканей
- анемия и другие сопутствующие заболевания
- недостаточное белковое питание или несбалансированное питание
- у больного повышенная или пониженная температура тела.
Классификация пролежней
Важно знать, какой степени пролежень. Так как от этого зависит его дальнейшее лечение.
1 степень – кожный покров еще не нарушен, но отмечается устойчивая гиперемия, которая не исчезает даже после прекращения давления на этот участок тела.
2 степень – наблюдается неглубокое нарушение целостности кожных покровов с отслойкой эпидермиса и распространением на подкожную клетчатку, стойкая гиперемия поврежденного участка.
3 степень – кожный покров разрушен вплоть до мышечного слоя. Внешне похоже на рану с жидкими выделениями.
4 степень – поражение подкожной клетчатки, мышечного слоя вплоть до сухожилий и костей.
Лечение пролежней 1 и 2 степени заключается в надлежащем уходе и обработке места пролежня, а уже при 3-4 степени поможет только хирургический метод лечения.
Правила ухода за лежачим больным
Уход за больным, который долгое время лежит прикованный к постели, тяжелый и изнурительный труд, особенно если остаешься один на один с бедой. Правила простые, но они требуют ежедневного выполнения, порой в течение дня прибегать к их выполнению не один раз. Эти советы подойдут не только для лечения пролежней 1 -2 степени, но и для профилактики их образования.
- Самое главное – старайтесь чаще менять положение больного!
- Необходимо постоянно следить, чтобы кожа больного всегда была чистой и сухой, чаще устраивайте воздушные ванны. Прекрасно будет, если они будут сочетаться с солнечными. Следите, чтобы на нательном и постельном белье не образовывались складки.
- Для туалета кожи используйте антибактериальное мыло или, проверенное многими, средство из водки и неконцентрированного шампуня в соотношении 1:1. При мытье кожу не трите, а аккуратно протирайте натуральной губкой или хлопчатобумажной тканью. После обтирания кожу не вытирайте, а аккуратно промокните полотенцем. Очень хорошие результаты, согласно отзывам в интернете, оказывает обмывание холодной водой. При действии холодной воды на кожу происходит резкое сокращение сосудов, а затем компенсаторное их расширение, что улучшает местный кровоток и улучшение питания тканей.
- Следите за состоянием кожи, она не должна быть пересушенной. Есть считаете, что кожа довольно сухая, то примените увлажняющие крема, а лучше всего детский крем.
- Если кожа, наоборот, слишком влажная, то применяйте присыпку, тальк или картофельный крахмал. Для подсушивания кожи подойдут 1% раствор марганцовки, зеленка или фукарцин. Можно использовать мази, содержащие в своем составе цинк. Очень жирную кожу подсушите спиртом.
- Если вы увидели покраснение на коже – первый признак начинающегося пролежня, то сделайте массаж вокруг поврежденной кожи. Сделайте из старого махрового полотенца (оно мягче) варежку для проведения массажа.
- При недержании мочи и непроизвольной дефекации не обойтись без памперсов и одноразовых подкладных пеленок или простыней. Конечно, это не совсем дешевое «удовольствие», но стирать постоянно белье тяжело, пусть у вас есть и стиральная машинка. Обычно МСЭ таким больным дает первую группу инвалидности (конечно, не сразу) и такие больные обеспечиваются бесплатно памперсами и противопролежневыми матрацами, о них расскажу чуть позже.
- Если у больного высокая температура и он потеет, то протирайте кожу столовым уксусом — 1 ст. л. на стакан воды.
Обработка пролежневых ран
Если образовалась рана, что происходит при 2 и 3 степени, основные мероприятие прежние. Но для обработки раны потребуется больше усилий.
Обычно такие раны инфицируются, поверхность раны мокнет и имеются элементы гноя. Поэтому сначала необходимо провести обработку раны. В качестве антисептика используют слабый раствор марганцовки, 3% раствор перекиси водорода или водный раствор хлоргексидина.
Зеленку и йод применять не рекомендуется, хотя болезненность в некротическом участке уже отсутствует.
Сейчас перекись водорода и хлоргексидин выпускаются в специальных флаконах, их которых удобно наливать раствор непосредственно на рану, не трогая руками поверхность раны.
Если в ране есть участки омертвевших тканей по краям раны, их следует убрать. Можно стерильным пинцетом, а можно с помощью средства биологического очищения пролежней Протеокс-ТМ.
Следующим этапом – применение средства для заживления раны.
После того, как рана обработана и подсушена, необходимо наложить стерильную повязку с каким-либо заживляющим средством, это может быть любая мазь, имеющая в своем составе антибиотики (без них не обойтись) или наложить специальный противопролежневый пластырь. Можно использовать ранозаживляющие покрытия, типа Мультиферм или КомфилПлюс, левомиколь, октовегин.
Хирурги категорически запрещают пользоваться мазью Вишневского и накладывать марлевые повязки с лекарством на длительное время.
Средств для заживления противопролежневых ран в настоящее время достаточно много. Поэтому в каждом конкретном случае лучше проконсультироваться с хирургами.
Противопролежневый матрац
Для профилактики и дальнейшего прогрессирования пролежней сейчас имеются специальные противопролежневые матрацы. Суть их действия такова.
Матрац имеет отдельные ячейки, которые при помощи компрессора (он входит в комплект) надуваются поочередно. То есть, если сначала были надуты одни ячейки, то через какое-то время одни сдуваются, а надуваются другие. Таким образом, с помощью поочередно надуваемых и сдуваемых ячеек, происходит уменьшение давления на кожу.
Мы такой матрац покупали для своей свекрови и мой отзыв о нем самый положительный. Благодаря ему у нас не появлялись новые пролежни, а имеющаяся рана быстро, при соответствующей обработке, зажила.
Существует еще немало народных средств для лечения пролежней в домашних условиях. Но об этом поговорим в следующей статье. Чтобы не пропустить это материал, подпишитесь на обновления блога и вы тогда точно не пропустите этот материал.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Источник: https://taiafilippova.ru/prolezhni-u-lezhachih-bolnyh-prichiny-lechenie-profilaktika
Чем лечить пролежни на пятках, ягодицах и кобчике, профилактика в домашних условиях, отзывы
Пролежнями называют язвы, которые являются признаками серьезных осложнений многих заболеваний, развивающихся из-за нарушения кровоснабжения тканей или вследствие их сдавливания с последующим смещением.
Патологии характерны не только для лежачих больных, пролежни могут возникать при любом внешнем давлении на кожу. Особенно часто они формируются в зонах костных выступов.
Пролежням подвержены пациенты, страдающие нарушением иннервации (снабжения нервами) кожи вследствие заболеваний спинного мозга. У больных такие язвы часто возникают на голове, ягодицах, пятках.
В поисках эффективных методов лечения пролежней врачами было испробовано множество средств, но до сих пор оптимального способа борьбы с ними не было найдено. Каждое медзаведение использует свои методы, которые считает максимально результативными. Сложность лечения пролежней заключается в пассивном кровоснабжении в местах сдавливания тканей при длительной обездвиженности лежачего больного.
Стадии патологии:
- Легкие повреждения кожи.
- Поражение кожи, жировой клетчатки.
- Поражение мышц.
- Глубокие раны до костей.
Существует два типа лечения пролежней – хирургическое и консервативное. Первое применяется исключительно при тяжелых стадиях патологии, которые трудно поддаются лечению, долго не заживают.
Консервативные мероприятия нацелены на активизацию кровоснабжения поврежденных тканей, очищение ран от отмерших масс, заживление кожных поражений.
Как лечить пролежни у лежачего больного, определяет врач, в зависимости от степени развития патологии.
На начальной стадии развития опрелостей должны активно проводиться профилактические меры прогрессирования отмирания клеток ткани, поскольку на этом этапе происходит лишь гиперемия кожи, и появляются уплотнения.
Врач проводит оценку состояния пациента, чтобы выявить или исключить внешние и внутренние факторы риска прогрессирования язв. Далее назначается лечение всех имеющихся патологий и сопутствующих синдромов, которые усугубляют ситуацию.
Специалист может назначить:
- Дезинтоксикацию организма (гемодез, переливание крови).
- Иммуностимулирующую терапию (прием иммуностимуляторов, витаминов).
- Устранение постоянного давления (переворачивание больного каждые 2 часа).
- Сокращение давления на ткани при помощи специальных средств – пластиковых шин, противопролежневых матрасов, подушек, прокладок и т.д.
Как лечить глубокие пролежни 3 и 4 стадии
На третьей стадии происходит активное отмирание кожи и подкожного жирового слоя. Лечение пролежней у лежачих больных, как правило, подразумевает хирургическое вмешательство (чистка язвы от гноя и некроза, абсорбция отделяемой раны с защитой от высыхания).
На 3 стадии патологический процесс быстро распространяется на соседние участки кожи, где также нарушено кровоснабжение. В это время нельзя бездействовать, кожа уже не может самостоятельно регенерироваться.
Удаление отмершей ткани (некрэктомию) необходимо проводить до проявления капиллярного кровотечения.
Затем врач проводит очищение пролежней при помощи антибиотиков широкого спектра действия, местных антисептических средств.
При лечении такого рода язв используют препараты некролитического действия (Коллагензин, Химотрипсин, Трипсин), противовоспалительные средства (Альфогин, Вулнузан, Гидрокортизон), стимуляторы восстановления тканей (Винилин, Бепантен, Метилурацил), препараты для нормализации микроциркуляции лимфы (Трибенозид, Пирикарбат).
Четвертая стадия характеризуется глубоким некрозом с поражением мышечных тканей, сухожилий и костей. Лечение представляет собой иссечение отмершей ткани, абсорбцию пролежня и увлажнение заживающей раны.
После прекращения острой фазы процесса некроза врач поднимает вопрос о хирургическом лечении. Такая чистка язвы проводится, чтобы сохранить максимальное количество живых тканей.
Одновременно с этим осуществляется физиотерапевтическое лечение язв, назначается курс антибиотиков и антисептиков.
Пролежни образуются у лежачих больных из-за сдавливания сосудов и кожи, вследствие чего нарушается кровоснабжение и происходит отмирание клеток ткани в зонах максимального давления на тело.
Так, при положении лежа на боку, язвы образуются на бедре, лодыжке, колене. Если больной долго лежит на животе, ранки появляются на скулах, лобке. При положении лежа на спине, ранки могут открыться на пятках, крестце, локтях, затылке, копчике, лопатках.
Уход за пролежнями и их лечение осуществляется в зависимости от места образования.
Чем лечить пролежни на пятках
Для лечения язв на пятках желательно использовать специальные повязки «Комфил» (Дания), их наклеивают на поврежденные участки кожи. Повязка оказывает антисептическое действие и предупреждает дальнейшее инфицирование.
В случае загрязнения раны или образования в ней гноя, язву сначала чистят, а затем дезинфицируют препаратом «Протеокс» или аналогичными средствами – перекисью водорода, маслом чайного дерева, хлоргексидином в спрее, раствором зеленки.
Пролежни на ягодицах
Для излечения от пролежней и восстановления кровоснабжения тканей необходимо прекратить негативное воздействие повреждающей силы. Пока вы не освободите пораженные участки от давления, никакие мази или порошки не помогут. Далее, при грамотном лечении произойдет отторжение отмерших тканей, и рана постепенно заживет. Так, лечение язв на ягодицах основывается на 3 основных этапах:
- Восстановление кровообращения в местах повреждения кожи.
- Оказание помощи тканям при отторжении некроза.
- Очищение раны и применение заживляющих средств.
Пролежни на ягодицах часто лечат препаратами, содержащими серебро. Такие средства обладают антисептическими свойствами и снижают болевые ощущения. Кремы и мази, в составе которых есть серебро, способствуют быстрому заживлению ран. Лекарственные средства на основе спирта часто использовать не рекомендуется, поскольку они могут пересушивать кожу.
На копчике
Для лечения ран, образовавшихся на копчике, используйте повязки, смоченные в растворе коньяка с солью (в соотношении 30 г соли на 150 г коньяка). Повязки лучше накладывать под компрессную бумагу, по необходимости ее меняя.
Перед сменой повязки на новую обязательно промывайте пролежни от соли. Для заживления ран можете использовать такие средства, как Левосин, облепиховое масло, Солкосерин.
Если язвы загноились, необходимо применить антисептические или антибактериальные средства (стрептоцид в порошке, борную кислоту).
Способы лечения заболевания в домашних условиях
Лечение пролежней у больных, которые находятся дома, представляет определенные сложности.
В домашних условиях тяжело провести качественную чистку загноившейся раны и обеспечить хороший газообмен, необходимый для восстановления ткани.
Наряду с народными средствами и лекарственными препаратами, обязательно используйте для лечения язв современные средства, например, удобный антисептический пластырь, созданный из новейших материалов, или противопролежневые матрасы.
Лекарственные препараты
Чтобы на поврежденном участке кожи быстрее произошло отторжение мертвых тканей, и начался процесс заживления, применяйте специальные лекарственные препараты (например, Ируксол).
При необходимости, во время первичной обработки пролежней удалите некроз при помощи специальных инструментов.
Когда язва будет очищена от отмерших тканей, ее перевязывают бинтами с анальгетиками, накрывают гидроколлоидными повязками (Гидросорб, Гидрокол) или делают компресс с ранозаживляющим препаратом. При инфицировании пролежней используются местные антибактериальные средства.
Наружное лечение: мази и крема
Для лечения ран нельзя использовать размягчающие мази или накладывать глухие повязки, которые перекрывают доступ кислорода. На начальных этапах и при сухом отмирании тканей воздержитесь от влажных повязок.
Все перечисленные действия могут привести к образованию влажного некроза и активному отмиранию клеток. Антибактериальные средства назначаются в случае образования влажной раны с гноем или при мокром некрозе кожных тканей.
Для облегчения состояния пациента допустимо применение:
- мази Вишневского;
- «Боро-Плюс»;
- Бепантена;
- мази «Аутенрита».
Противопролежневые матрасы
Одним из самых эффективных средств, предотвращающих образование пролежней, считается противопролежневый матрас.
Такие изделия постоянно меняют давление, оказываемое на разные участки тела, посредством частого надувания и сдувания воздуха в специальных камерах матраса.
Поочередная смена точек давления гарантирует ликвидацию причин возникновения пролежней и сохраняет нормальную активность циркуляции крови в сдавливаемых тканях.
Народные средства
Лечение народными средствами – вспомогательная мера борьбы с пролежнями. Практически все народные методы лечения основываются на использовании лекарственных растений, благодаря чему у больного может проявиться аллергическая реакция.
Актуальность применения народных средств зависит от степени заболевания, поэтому перед их использованием следует проконсультироваться с врачом о целесообразности подобного лечения.
Вот некоторые методы нетрадиционной медицины, помогающие в борьбе с пролежнями:
- Несколько раз в день смазывайте раны свежим соком медуницы.
- Ошпарьте 1 столовую ложку измельченных молодых листьев бузины кипящим молоком и прикладывайте их к язве дважды в день.
- Разрежьте листья каланхоэ вдоль, приложите свежим срезом к ранам, закрепите пластырем или бинтом и оставьте на ночь.
- Если пролежни образовались на голове, смешайте водку с шампунем (1:1) и мойте волосы этим раствором.
- Сделайте смесь столовой ложки измельченных цветков календулы и 50 г вазелина, наносите ее на язвы дважды в день.
- 1-2 раза в день делайте примочки из свежего картофеля. Для этого пропустите его через мясорубку (или используйте комбайн) и смешайте кашицу с медом (1:1). Поместите смесь на тонкую салфетку и приложите ее к язве.
- На ночь делайте компресс с рыбьим или медвежьим жиром, используя стерильную повязку.
- Чтобы влажный пролежень скорее подсох, посыпайте его 1 раз в день крахмалом.
- Систематически на ночь привязывайте к ранам свежие капустные листья. Через 10-14 дней вокруг пролежней должны появиться красные пятнышки – это свидетельствует о процессе заживления язв.
- Ежедневно обрабатывайте пролежни крепким раствором марганцовки (добавьте в воду столько порошка, чтобы она окрасилась в ярко-розовый цвет).
Хирургическое лечение
Хирургическое вмешательство происходит исключительно после предписания врача и по строгим показаниям. Неправильное или нецелесообразное хирургическое лечение может усугубить болезнь, например, увеличить площадь пролежней.
Прежде всего, врачи оценивают вероятную эффективность хирургических методов лечения, и только если прогноз позитивный, применяется один из методов лечения: свободная кожная пластика, пластика с местными тканями, иссечение язвы с сопоставлением краев пролежня.
Не всегда хирургическое лечение дает ожидаемые результаты. Бывает, что пересаженная кожная ткань плохо приживается на пораженном участке тела из-за его недостаточного кровоснабжения.
Ранние осложнения после операции имеют вид скопления жидкости под кожной тканью, расхождение швов, некроза раны или кожи, кровотечения.
В будущем может образоваться язва, которая нередко приводит к рецидиву пролежня.
Профилактика пролежней
Основное правило профилактики пролежней – правильный уход за больным. Необходимо обеспечить пациенту нормальное кровоснабжение всех участков кожи.
Нельзя, чтобы больной долго лежал в одном положении, поэтому переворачивайте его каждые пару часов, даже невзирая на болезненность этого процесса. В ином случае, язвы будут появляться постоянно и усугубляться до такой степени, что повреждения дойдут до кости.
Для принятия профилактических мер необходимо учитывать провоцирующие обстоятельства и факторы риска появления пролежней:
- недостаточную гигиену кожи больного;
- наличие на одежде или в постели складок, выступающих швов, пуговиц;
- энурез, недержание кала;
- аллергическая реакция у больного на средства ухода и лечения;
- активное потоотделение, диабет, ожирение;
- неправильное питание, недостаток жидкости в организме;
- болезнь Паркинсона;
- заболевания сосудисто-кровеносной системы или спинного мозга;
- курение или злоупотребление алкоголем;
- гиподинамия, переломы костей;
- анемия;
- наличие злокачественных опухолей;
- отеки, сухость кожи.
Профилактические меры для предупреждения появления пролежней должны проводиться с первого дня заболевания или помещения пациента в лежачее положение.
Как показывает практика, если начался процесс образования язвы, предотвратить ее дальнейшее развитие практически невозможно, поэтому так важна профилактика.
С каждой последующей стадией развития пролежней снижается вероятность быстрого лечения патологии. Профилактика включает следующие меры:
- Систематическое очищение кожи, бесконтактная сушка (без использования полотенец или салфеток) и обеззараживание при помощи антисептиков.
- Частая смена постельного белья больного, распрямление складок на одежде и кровати.
- Приобретение специального матраса (противопролежнего, пневматического, водного, вибрационного).
- Частая смена положения больного.
- Правильный рацион питания и соблюдение питьевого режима.
- Стимуляция мышечной активности пациента (электробелье, массаж).
Источник: https://sovets.net/3197-chem-lechit-prolezhni.html