Уход за кожей исключительно важная процедура для детей, особенно, если ребенок длительное время находится на строгом постельном режиме.
Пролежни – это хроническое воспалительно-дистрофическое или язвенно-некротическое поражение мягких тканей (кожи и подкожной клетчатки, мышц), вследствие постоянного их сдавления. Они возникают у больных детей при различных заболеваниях, но особенно характерны для пациентов с патологией спинного мозга, особенно при поражении структур, ответственных за регуляцию трофики мягких тканей.
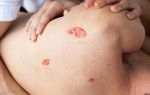
Наиболее частая локализация пролежней – область крестца, лопаток, локтей, пяток, то есть мест, где мягкие ткани сдавливаются между поверхностью кровати и костными выступами.
Образованию пролежней способствует плохой уход за кожей (в особенности у больных с недержанием мочи и кала), неудобная кровать, жесткое постельное белье, смещение кожного покрова относительно подлежащих тканей при вынужденном положении больного, приводящее к нарушению кровообращения в коже.
Доказано, что непрерывное локальное давление на покровные ткани, равное 40-70 мм.рт.ст./см2, приводит к необратимым гипоксически-ишемическим повреждениям клеток уже спустя 1,5-2 часа.
Однако если сила давления не постоянна, а волнообразно меняется в течение этого времени, то ткани могут выдержать без повреждения давление до 240 мм.рт.ст./см2.
На этом феномене основано лечебное действие противопролежневых матрасов.
Основные профилактические мероприятия, предупреждающие развитие пролежней, должны быть направлены на организацию адекватного ухода: переворачивание больного ребенка на бок (если позволяет его состояние), удаление крошек, устранение складок на нательном и постельном белье (простыни должны быть туго натянуты, без морщин), протирание кожи дезинфицирующими средствами; возможно обтирание теплой водой. Протирают кожу шеи, спины, за ушами, область ягодиц, переднюю часть грудной клетки, подмышечные и паховые складки, складки на руках и ногах. Затем промокательными движениями вытирают кожу насухо, в той же последовательности. После каждого акта дефекации и мочеиспускания больного обязательно подмывают.
При уходе за детьми с патологией спинного мозга важным фактором является уменьшение степени и длительности давления на кожные покровы.
Для этого каждые 2 часа необходимо менять положение больного в постели, переворачивать его, производя одновременно обтирание кожного покрова камфорным спиртом.
Для уменьшения давления на крестец приподнимать головной конец кровати следует не более чем на 45 градусов.
Тяжелобольным, которые долгое время находятся в постели, следует подкладывать специальные приспособления или резиновый (надувной) круг, обернутый пеленкой для уменьшения давления на наиболее уязвимые участки тела; используют специальные надувные подушки или матрасы – „Аэропаги” с гофрированной поверхностью и попеременной подачей воздуха через специальные отверстия. Резиновый круг подкладывают так, чтобы область, подвергаемая давлению, находилась в просвете круга. При появлении локального побледнения кожи, этот участок осторожно массируют с использованием крема, уменьшающего эффект трения и легко всасывающегося после массажа. Это способствует улучшению местного кровообращения и питания кожи.
Согласно клинической классификации пролежней (Международный комитет по принципам в здравоохранении и научных исследованиях, 1992г.) различают 4 стадии пролежней:
І стадия – эритема, без нарушения целостности кожи.
ІІ стадия – изъязвление и отслойка эпидермиса и верхнего слоя дермы. Эрозии, везикулы, пузыри, поверхностные язвы, экскориации.
ІІІ стадия – некроз всех слоев кожи (вплоть до фасции) с образованием глубокой кратерообразной язвы.
ІV стадия – некроз всех слоев кожи, подлежащих фасций, мышц, костей.
Возникновение пузырей и некроза кожи свидетельствует о выраженных местных нарушениях и может быть следствием недооценки медицинским персоналом первичных симптомов пролежней. Присоединение инфекции может приводить к развитию сепсиса.
Лечение пролежней зависит от их стадии и должно проводиться исключительно по назначению врача.
Участки гиперемии необходимо проветривать; можно использовать ультрафиолетовое облучение.
В местах мацерации кожу обрабатываю слабым антисептиком (раствором фурацилина 1:5000), смазывают поврежденные участки цинксодержащими мазями (судокрем, деситин), накладывают мазевые повязки с противомикробным действием (левомеколь, левосин, пантестин, левовинизоль), чередуя лечебное действие антисептика с воздушными ваннами.
При наличии некроза врач удаляет омертвевшие ткани, промывает пораженный участок дезинфицирующими средствами; накладывает на рану лечебные мази и закрывает стерильной салфеткой. В дальнейшем 2-3 раза в день медицинская сестра меняет повязку и сообщает врачу о состоянии раны.
Источник: https://megaobuchalka.ru/1/20379.html
Пролежни у детей с особенностями развития и как с ними бороться
Пролежни это трофические нарушения в коже, то есть нарушения, которые возникли в результате давления на определённый участок кожи в течение длительного времени или же при каких-либо хронических заболеваниях.
Эти нарушения привели к проблемам с питанием клеток и тканей (повреждение нервов в различных областях тела в результате врождённых или приобретённых заболеваний, недостаточность питания, приведшая к значительному похуданию вплоть до крайнего истощения – кахексии, когда кожа практически натянута на кости).
Из выше сказанного можно отметить, что пролежни у лежачих больных детей появляются по двум причинам:
- от неправильного ухода;
- от нарушения питания тканей.
Как возникают пролежни?
При появлении сдавления определённого участка кожи происходит сдавление и сосудов, по которым проходит кровь, питающая клетки и ткани. При замедлении кровотока и его остановке в тканях накапливаются отработанные токсические вещества.
Кислорода становится мало, и клетки начинают погибать. Вместе с этим формируется патологический очаг, представляющий собой сначала гиперемированное пятно.
Затем пятно начинает менять цвет и в течение короткого срока превращается в язву с открытой раневой сочащейся поверхностью.
В основном пролежни появляются на местах большего давления:
- пояснично-крестцовый отдел позвоночника;
- большие вертелы бедренных костей;
- лопаточная область спины;
- затылочная область.
У детей с низким весом пролежни часто образовываются в области коленных суставов, лодыжек, локтей. Если ребёнок страдает гидроцефалией и не может самостоятельно ни передвигаться, ни поворачиваться, у него могут образовываться пролежни в области теменных бугров.
Пролежни у больных от неправильного ухода
Образовываться пролежни начинают после неподвижного лежания ребёнка на одном месте. Если ребёнка не переворачивать достаточно часто в течение суток, пролежней не избежать.
Дети, которые находятся на постоянном постельном режиме и неспособны самостоятельно двигаться, как никто другой, нуждаются в тщательном и адекватном уходе со стороны взрослого человека.
Если уход низкого качества, ребёнок будет болеть не только кожными заболеваниями, но и заболеваниями органов дыхания.
К примеру, у тяжёлых «лежачих» детей встречаются застойные пневмонии, обусловленные гиподинамией.
Правильный и эффективный уход «лежачих» детей должен включать следующие мероприятия:
- смена постельного и нательного белья в необходимые сроки (постельное бельё меняют обычно не реже одного раза в неделю, а нательное по мере загрязнения);
- своевременная смена подгузников после отправления физиологических потребностей;
- смена положения ребёнка в постели не реже 1 раза в 40 мин – 1 час;
- правильное кормление ребёнка;
- прогулки на свежем воздухе;
- массаж и лечебная физкультура;
- педагогическая коррекция.
Эти мероприятия должны проводиться с «лежачим» ребёнком всегда.
Пролежни от трофических нарушений
Не всегда мы получаем эффект при наличии трофических изменений в различных областях тела ребёнка от хорошего ухода. Пролежни у лежачих больных детей появляются вне зависимости от ухода.
Нельзя говорить, что уход не даёт никаких результатов. Это не так. При хорошем уходе пролежни чистые и не становятся хуже, они остаются на одном уровне.
С течением болезни, конечно, очаги трофических изменений кожи усугубляются и утяжеляются.
Осложнения пролежней
На фоне развившихся пролежней могут возникнуть следующие патологические состояния:
- инфицирование пролежня;
- поражение костной ткани с формированием остеомиелита;
- сепсис;
- при наличии хронического очага инфекции возможны поражения сердца, мозга, почек и других органов и систем.
Особенности ухода за пролежнями
Поскольку пролежни у лежачих больных детей возникают в местах наибольшего давления, возникает вопрос, каким образом сделать так, чтобы снизить давление на данную область.
Если питание тканей уже нарушено и рана открылась, пользуются приспособлениями в виде надувных кругов, валиков, которые подкладываются под поражённую область.
Рана будет находиться в подвешенном состоянии, и она будет заживать намного быстрее.
Практики говорят, что самым эффективным средством заживления пролежня считается подсушивание его на открытом воздухе и обработка бриллиантовой зеленью.
При присоединении бактериальной инфекции и нагноении помимо раствора бриллиантовой зелени пользуются присыпками с антибактериальными средствами, противомикробными мазями, содержащими не только антибиотики, но и ионы металлов, других химических соединений, которые обладают бактерицидными свойствами.
После очищения раны вновь приступают к открытому выхаживанию пролежня и анилиновым красителям («зелёнка»).
Очень сложно ухаживать за пролежнями трофического характера в том случае, когда дети могут самостоятельно двигаться и передвигаться. Дети, сами не ведая того, усугубляют состояние пролежня, натирая его, расчёсывая и расцарапывая. Эта проблема становится первоочередной.
Подход нужно устанавливать индивидуальный.
При наличии трофического пролежня в пояснично-крестцовой области в ситуации, когда он постоянно трётся или об одежду, или о подгузник, или о спинку стула, кровати кроме фиксации ватно-марлевого валика на область раны придумать из подручных средств что–либо иное практически невозможно.
О противопролежневых матрасах
На самом деле матрасы вещь достаточно неплохая, однако не стоит забывать об уходе за этими матрасами, чтобы они длительное время могли выполнять свои функции. К примеру, существует несколько видов:
- матрасы с наполнителем (может быть искусственный наполнитель и из натурального сырья. Искусственный наполнитель обладает свойствами сбиваться и принимать форму тела «лежачего» ребёнка. В связи с этим матрас каждый день необходимо взбивать. Это достаточно трудоёмкий процесс. Самым распространённым натуральным сырьём является гречишная шелуха.);
- матрасы с компрессором. Матрас представляет собой изделие из полимерного материала, которое разбито на ячейки. В ячейки нагнетается воздух при помощи компрессора и, таким образом, ребёнок лежит будто в подвешенном состоянии. Давление на опорные точки значительно уменьшено. Однако стоит сказать об уровне шума. Компрессор шумит и достаточно сложно выдерживать этот шум всё время. Из-за этого его постоянно отключаем, а затем вновь включаем, когда воздух из матраса уходит.
Выше описанные приспособления требовательны к уходу за ними и цены на них высоки, но реальны. Малообеспеченным семьям сложно позволить себе подобные матрасы.
Меры профилактики появления пролежней у больных детей: практические моменты
Мы не будем много говорить о ненужных вещах, которые не используются в практике, а сразу расскажем о самых основных и популярных:
- двигайте ребёнка в постели. Движение – это жизнь. Это утверждение распространяется не только на здоровых людей и детей (дети немножко другие люди), но и на детей с особенностями развития, потому что они ничем не отличаются от детей обычных. В постели ребёнок не должен лежать в одном положении длительное время;
- обеспечивайте ребёнку правильное питание. Если пациент, который находится на постоянном постельном режиме, будет правильно питаться, можно надеяться на то, что вес его приблизится к норме и не возникнут пролежни трофического характера;
- держите «лежачего» ребёнка в чистоте, а это означает своевременную смену белья и уборку после отправления физиологических потребностей. Это невероятно важно;
- обеспечивайте ребёнку прогулки на свежем воздухе;
- поддерживайте его иммунитет с помощью курсов витаминотерапии и иной иммуномодулирующей терапии, если это в данный момент необходимо. Если вы не обладаете медицинскими знаниями, обязательно по поводу назначения терапии обращайтесь к специалисту.
Помните о том, что даже самый неконтактный ребёнок с особенностями психофизического развития понимает многое, просто у него неразвиты сигнальные системы (речь, жесты), которые помогли бы ему сделать так, чтобы взрослые узнали о его потребностях.
Источник: http://www.childrenspace.by/meditsina/ukhod-za-osobennym-rebjonkom/item/38-prolezhni-u-detej-s-osobe
Пролежни у ребенка: причины, осложнения, лечение и профилактика
В настоящее время несмотря на высокий уровень качества медицинской помощи, проблема возникновения пролежней у тяжелых больных остается одной из самых главных.
Они развиваются как осложнения серьезных заболеваний, временно или постоянно приковывающих человека к постели, и поражают не только пожилых людей, но и детей.
При серьезных недугах можно столкнуться с подобным осложнением даже у новорожденных.
Кожа новорожденных еще очень нежная и не огрубевшая. Такой эпителий в несколько раз сильнее подвержен образованию пролежней, чем, например, кожа взрослого человека.
Еще не сформировавшийся иммунитет не в состоянии справиться с инфекцией, которая может проникнуть через мельчайшие повреждения кожи и вызывать заражение ран и дальше распространиться по организму.
Редкое изменение положения тела, а также использование непроглаженного белья, на котором много складок и неровностей, вызывают сдавливание некоторых участков тела, что способствует формированию опасной для жизни и здоровья патологии.
Другой причиной, по которой образуются пролежни у детей до года, является недостаточная гигиена. При любых заболеваниях повышение температуры вызывает загрязнение кожных покровов, что является благоприятной средой для размножения микроорганизмов. Несвоевременная обработка паховых, ягодичных, подмышечниых складок способствует росту микроорганизмов и дальнейшему распространению инфекции.
Одним словом, отсутствие должной гигиены, статичное положение, слабый иммунитет в совокупности с основным заболеванием – основные причины, при которых появляются пролежни у новорожденных.
Подобное осложнение формируется за счет недостатка питания тканей кислородом и их сдавливания. Даже такой малый вес, как у новорожденного, способен вызвать нарушение кровообращения в тех областях, которые подвергаются наибольшему давлению. Из-за этого происходит уменьшение поступления крови в ткани, что вызывает голодание клеток, которые со временем начинают атрофировать.
Постепенно процесс отмирания тканей увеличивается, затрагивая прилежащие области.
Недостаточный уход вкупе с неокрепшим иммунитетом создают идеальную среду, при которой пролежни у детей инфицируются и осложняют протекание общего заболевания.
Для того чтобы понять, какое место наиболее уязвимо, после каждой смены положения тела следует наблюдать за теми участками, которые бледнеют, так как это первый сигнал о начавшемся процессе некроза кожных покровов.
Также как и у взрослых, пролежни у детей чаще всего начинают формироваться на пятках, крестце, лопатках, голове. Это самые уязвимые зоны, которые сдавливаются весом малыша в положении лежа. В остальных местах, таких как паховые и подмышечные складки, образуются опрелости или потница.
Пролежни у ребенка могут быть инфицированы, что часто ведет за собой распространение процесса на весь организм, вызывая токсический шок и сепсис, угрожающие жизни пациента.
Некротический процесс, который начинается с третьей стадии, способен расплавлять ткани не только в местах повреждения, но и распространяться дальше, затрагивая соседние неповрежденные области, а также кости и хрящи, суставы и органы.
Избавление от некроза возможно только хирургическим иссечением отмерших тканей, что значительно увеличивает раневую поверхность.
Образование пролежней на голове у новорожденного особо опасно, так как еще не окрепший костный скелет и близкое расположение раны к головному мозгу способно вызвать инфицирование тканей мозга, менингит, а также сформировать очаги патологической активности (вызывающей эпилепсию) или угнетение какой-либо части мозга. Такие осложнения способны навсегда изменить дальнейшую жизнь человека, поскольку нередко приводят к умственной отсталости.
В зависимости от стадии патологического процесса, мероприятия по лечению пролежней проводятся амбулаторно или в стационаре. Лечить пролежни у детей до года необходимо только в условиях медицинского учреждения под наблюдением специалистов, так как существует большой риск угрозы жизни малышу.
Детям старшего возраста можно находиться в домашних условиях при условиях стабильности патологического процесса.
Важно! Если у больного ребенка, находящегося в домашних условиях, обнаружатся симптомы отмирания тканей, следует незамедлительно обратиться к врачу, который осмотрит малыша и даст все необходимые рекомендации по профилактике и лечению пролежней у детей.
На первых двух стадиях пролежни могут зажить без применения специальных лекарственных препаратов, если соблюдаются гигиенические нормы и проводятся профилактические процедуры (массаж, растирание, увлажнение, антисептическая обработка).
Для лечения недуга 3 и 4 стадий необходима специально подобранная терапия, основанная на применении наружных и предназначенных для приема внутрь препаратов.
Такая методика позволит остановить инфицирование и обеспечит рост новых тканей.
Методы терапии подбираются индивидуально с учетом возраста, веса, основного заболевания маленького пациента, а также реакции организма на выбранные лекарства.
Важно! Лечение пролежней у детей до года необходимо проводить со строгим соблюдением дозировки препаратов. Ведь концентрация действующего вещества большинства антибактериальных средств не предназначена для применения у младенцев.
Пролежни у детей должны обрабатываться ежедневно, с применением средств для лечения, назначенных врачом. Не менее важно регулярно менять повязки: по мере загрязнения, но не реже одного раза в день. Перевязочный материал должен быть стерилен, а сама процедура смены повязок обязательно проводится с применением правил асептики и антисептики.
Процедура предотвращения образования пролежней заключается в следующих мероприятиях:
- тщательной гигиене кожных покровов;
- увеличении частоты смены положения тела (не реже, чем один раз в 1,5 часа);
- частом массировании зон риска (затылок, лопатки, крестец, пятки, колени).
Чтобы пролежни у новорожденного ребёнка не появились, после каждого обтирания влажной ветошью или специальными салфетками следует тщательно высушивать кожу младенца, а после этого обрабатывать ее камфорным спиртом или другими ухаживающими кремами, лосьонами и маслами. Самое главное – не допускать начала патологического процесса, так как любое дополнительное осложнение только увеличивает период болезни и снижает и без того слабый иммунитет малыша.
Такие нехитрые манипуляции позволят избежать нежелательных осложнений и ухудшения состояния ребенка. Профилактика не требует большого количества сил со стороны персонала медицинского учреждения и родителей, а является более эффективной, чем у взрослых. Из-за повышенной угрозы для жизни меры по предотвращению пролежней являются главным дополнением к лечению любых заболеваний у новорожденных.
Источник: https://lekardoma.ru/lezhachij-bolnoj/prolezhni-u-rebenka-prichiny-oslozhneniya-lechenie-i-profilaktika
Пролежни: Общие понятия. Профилактика. Основные принципы лечения
Что это такое?
Пролежень – это омертвение кожи, подкожной клетчатки и других тканей, развивающееся вследствие нейротрофических расстройств, нарушения кровообращения в результате длительного их сдавления.
Пролежни чаще всего появляются у лежачих больных, т.е. у людей с ограниченной подвижностью. В частности пролежни образуются на тех местах тела, где мягкие ткани сдавливаются с поверхностью постели и кожа прилегает к костным выступам. Такими местами могут быть:
- область крестца и копчика;
- остистые отростки позвонков;
- лопатки;
- пятки;
- передняя поверхность коленных суставов;
- гребни подвздошных костей;
- передняя поверхность груди (при положении на животе);
- седалищные бугры (при полусидячем положении);
- область затылка (редко);
- под молочными железами (редко).
Также пролежни могут появляться под гипсовой повязкой при неправильном её наложении, на слизистых оболочках (декубитальная язва) в полости рта, мочеиспускательном канале, трахеях и т.д. Если вовремя не обратить внимание на пролежень и не начать его лечение, то это может быть чьеревато опасными инфекционными заболеваниями, такими как сепсис, сыпной тиф, брюшной тиф и др.
Первый признак появления пролежня – это бледность кожи с последующим покраснением, отёчностью и отслаиванием эпидермиса. Далее появляются пузырьки и некроз кожи. В тяжёлых случаях омертвению подвергаются и поверхностные слои костного вещества. Различают 5 степеней пролежней:
- Красное пятно на коже, которое не проходит. Красное пятно на коже с жёстким ободком по краям красноты;
- Содранная кожа;
- Влажное повреждение кожи с образованием гноя;
- Повреждение кожи со многими расплывающимися и сухими некротическими участками кожи.
- Поражение кости.
До 4-й степени пролежни поддаются лечению. Чем раньше приняты меры, тем меньше вероятность осложнений. При 5-й степени лечение малоперспективно. Эффективность лечения пролежней зависит от причины неподвижности и возраста.
Пролежни можно классифицировать ещё по признаку того, как они были получены:
- Пролежни, вызванные механическими факторами (экзогенные), приведшие к омертвлению тканей. В этих случаях, при устранении причин, вызвавших пролежень, может произойти восстановление и заживление;
- Пролежни (эндогенные), развитие которых определяется нарушением жизнидеятельности организма (нейротрофические изменения тканей). Заживление возможно при улучшении общего состояния больного, питания тканей.
Профилактика
1. Уменьшение сдавления мягких тканей.
Достигается за счет правильного ухода и использования специальных средств, уменьшающих сдавление. Для того, чтобы мягкие ткани испытывали минимальное сдавление, необходимо не реже, чем каждые 2 часа менять положение пациента.
При этом к участкам кожи, подвергавшимся давлению, следует обеспечить доступ свежего воздуха, т.е. некоторое время не накрывать больного.
Для раннего обнаружения пролежней рекомендуется ежедневно осматривать кожу в местах костных выступов.
Для уменьшения сдавления и сдвига мягких тканей при смене белья и подаче судна существуют специальные приемы, позволяющие не тянуть больного по кровати, а сначала приподнять его и лишь затем проводить манипуляции. Если пациент ослаблен, в полусидячем положении его следует оставлять только при наличии упора для ног.
Для размещения лежачего больного не стоит использовать обычный матрас, лучше приобрести противопролежневый матрас.
Основной принцип действия противопролежневых матрасов заключается в увеличении площади соприкосновения тела пациента и поверхности, на которой он лежит, за счет чего уменьшается давление на каждый участок тела.
В качестве противопролежневых используют матрасы с переменным давлением, ячеистые матрасы, матрасы из волокон и силиконовых трубочек.
Матрас с переменным давлением состоит из продольных секций, которые перемещаются под действием оказываемого давления. Вспененный материал, из которого состоит ячеистый матрас, формирует неровную поверхность с углублениями и возвышениями.
Из волокон сложных полиэфиров и силиконовых трубочек изготавливается матрас, снимающий избыточное давление за счет разницы в плотности материалов. Все эти матрасы следует застилать одной свободно подоткнутой простыней, поскольку несколько слоев ткани уменьшают эффективность их действия.
Если специальные матрасы недоступны, можно использовать латексный матрас или матрас, наполненный водой.
Для подкладывания под отдельные участки тела (пятки, локти и т.п.) можно использовать гелевые подушечки, поролоновые валики, овчину. По крестец подкладывают специальный резиновый круг. Использование подобных приспособлений позволяет разгрузить участки тела, подвергающиеся сдавлению.
Больным, пользующимся креслом-коляской для профилактики пролежней рекомендуется также каждые 2 часа выполнять специальную гимнастику: отжимание на руках и наклоны в разные стороны.
2. Полноценное питание.
Питание больных с нарушением подвижности должно быть полноценным, естественно, учитывая ограничения, связанные с основным заболеванием. Рекомендуются продукты, богатые витаминами, железом и цинком (прежде всего зелень, овощи и фрукты).
Поскольку мясо является тяжелой пищей для таких больных, потребности в белке покрываются за счет куриного бульона, бобовых, рыбы, круп и молочных продуктов. Жидкости необходимо употреблять не менее 1,5 литров в сутки (при отсутствии ограничений).
Не рекомендуется употребление жареных, копченых, острых блюд, а также сладких газированных напитков.
3. Уменьшение раздражения кожных покровов.
Постельное белье лежачих больных должно быть мягким и застиранным, без грубых швов, пуговиц и заплаток. Желательно использовать натяжные простыни или хорошо их закреплять под матрасом, чтобы не образовывались складки.
С этой же целью следует регулярно оправлять постель, избавляться от крошек и мелких предметов. Нельзя допускать перегрева пациента, поскольку потение увеличивает риск развития пролежней.
У больных с недержанием нельзя ограничивать объем питья, так как концентрированная моча сильнее раздражает кожные покровы. Ногти больного должны быть коротко подстрижены во избежание расчесов.
4. Уход за кожей.
Основные правила ухода несложны: необходимо не допускать появления загрязнений на коже и удалять появившиеся при первой возможности. Следует поддерживать нормальную влажность кожи, не допуская ни ее чрезмерной сухости, ни избыточной влажности.
Для гигиены лучше всего использовать низкоаллергенные средства: обычное нейтральное мыло (вроде детского), мягкую мочалку из натуральной губки или ткани, присыпку, кремы и мази. Средства для кожи применяют, учитывая ее состояние.
Влажную кожу необходимо подсушить с помощью талька или цинкосодержащей мази, сухую кожу обработать увлажняющим или питательным кремом. Средства, содержащие спирт, можно использовать только для ухода за жирной кожей.
При мытье места, подвергающиеся сдавлению, нельзя тереть. Такие участки можно только обтирать мягкой губкой, а при высушивании осторожно промокать полотенцем.
Если на коже заметны покрасневшие участки, будет полезен легкий массаж вокруг этих мест, но ни в коем случае не самих поврежденных участков.
Также можно массажировать кожу специальным валиком с иглами (валик «Универсальный»), который увеличивает приток крови к поражённому месту, и тем самым способствует более быстрому заживлению. После водных процедур рекомендуется устраивать воздушные ванны.
Если больной страдает недержанием, лучше всего пользоваться одноразовыми прокладками или подгузниками. Если такой возможности нет, подойдут подгузники из старого белья. Такие подгузники необходимо регулярно менять. Некоторым пациентам с недержанием достаточно чаще подавать судно, а мужчинам – установить мочеприемник.
Повышенная потливость также может провоцировать развитие пролежней. Если у больного высокая температура, следует лечить основное заболевание. Для обтирания в таком случае лучше использовать слабый раствор уксуса.
Если же предупредить появление пролежней не удалось, их необходимо лечить. Лечить пролежни следует только под наблюдением врача, соблюдая его рекомендации. Очень часто только врач может правильно оценить состояние больного, а самолечение ведет к развитию осложнений, вплоть до ампутации конечности.
Общие и основные принципы лечения пролежней
- Улучшение кровообращения. Для восстановления кровоснабжения пораженных участков необходимо использовать весь комплекс профилактических мер. По назначению врача используют препараты для улучшения кровообращения, такие как никотиновая кислота и солкосерил.
- Очищение раневой поверхности (отторжение некротических масс). Для этого используют удаление некротических масс хирургическим путем, повязки с гипертоническим раствором поваренной соли, ферментные препараты, мазь «Ируксол» и т.п.
- Заживление очистившейся раны. Для борьбы с вторичной инфекций пролежни обрабатывают с применением антисептиков (раствор перекиси водорода, раствор фурацилина, борная кислота, бриллиантовый зеленый). С этой же целью используют мази «Левомеколь», «Левосин», в тяжелых случаях антибактериальные препараты внутрь или в инъекциях.
Для ускорения заживления применяют облепиховое масло, мазь солкосерила или актовегина, гидроколлоидные повязки, альгинаты и губки.
Если пролежни большие и трудно поддаются лечению, для их заживления приходится использовать пересадку тканей хирургическим путем.
Источник: https://progavrichenko.ru/zabolevaniya/prolezhni-obshhie-ponyatiya.html