Пролежни – участки тела, подвергшиеся некротическим изменениям под влиянием сдавливания. Они значительно осложняют состояние пациентов, которые длительно находятся в неподвижном положении. Высокая частота возникновения делает актуальным вопрос – как лечить пролежни у лежачего больного.
Почему появляются пролежни?
Решающий момент в развитии патологии – нарушение местного кровообращения, которое ведет к появлению в тканях вначале дистрофического, а затем и некротического процесса (омертвения).
Чаще возникая у ослабленных лежачих или сидячих больных, пролежни могут развиться и на фоне высокой активности пациента – под неудачно наложенной шиной, плохо подогнанным протезом, корсетом, аппаратом остеосинтеза. Иногда для развития некроза достаточно нескольких часов сжатия тканей.
Помимо давления, имеют значение грубые манипуляции с пациентом при его переворачивании, смене белья, купании, подкладывании судна, а также его собственные неловкие движения. Трение кожи о поверхность постели или кресла приводит к ее дополнительной травматизации и способствует нарушению жизнеспособности.
Первоначально проблемное место приобретает бледный оттенок, который сменяется синюшностью с краевой гиперемией. Появляются быстро отслаивающиеся пузыри, обнажающие эрозированную поверхность. Некроз распространяется на всю толщу кожи и нередко переходит на подкожную клетчатку, мышцы и кости. Часто присоединяется нагноение.
Места возникновения
Области, «любимые» пролежнями, – те места тела, где между кожей и подлежащей костью прослойка мягких тканей минимальна:
- Затылок, виски, уши.
- Лопаточные области, плечи, позвоночник.
- Ягодицы, крестец.
- Область коленных суставов и пяток.
Различные зоны могут испытывать разную степень сдавливания в зависимости от того, лежачим или сидячим является больной.
Факторы, способствующие развитию пролежней
- Ограничение подвижности вследствие травмы, паралича, операции, ожога, комы.
- Снижение чувствительности, вызванное неврологическими расстройствами.
- Пожилой возраст.
- Истощение, ведущее к уменьшению жирового слоя и мышечной массы и способствующее повышенному давлению на кожу костных выступов.
- Ухудшение кровообращения, вызванное сердечной недостаточностью, атеросклерозом и др.
- Скудное питание.
- Обезвоживание.
- Недержание мочи и кала, особенно в сочетании с неадекватным уходом. Длительное раздражение кожи выделениями ведет к ее мацерации (набуханию) и снижению жизнеспособности. Попутное бактериальное загрязнение провоцирует быстрое нагноение и распространение некроза.
- Сахарный диабет.
- Повышенное потоотделение.
- Плохо расправленные простыни, наличие на них складок и крошек.
- Швы и пуговицы на белье.
Профилактика
Поскольку лечить пролежни в домашних условиях достаточно трудно, основное значение придается предотвращению их появления.
Для этого лучше всего подходит постоянное изменение положения тела. При этом сидячий пациент должен менять позу не реже одного раза в 15 минут, лежачему больному следует поворачиваться каждые два часа.
Если пациент в состоянии, он должен делать это самостоятельно, при необходимости оборудуются специальные опоры, стойки, свисающие ремни и т.п. При полной неподвижности больного его нужно передвигать с посторонней помощью.
Все манипуляции – смену белья, подкладывание и извлечение судна, купание – следует выполнять бережно, без рывков, желательно с привлечением нескольких человек.
Проводится массаж проблемных мест путем осторожного растирания и обработки камфорным спиртом. Каждый день тело обмывается с последующим вытиранием насухо и припудриванием потеющих мест тальком. Мокрое и загрязненное белье необходимо немедленно заменять.
Важен правильный выбор матраса, который должен быть упругим и достаточно жестким. Возможно применение надувных кругов, мешочков с пшеном, гелевых прокладок и валиков, которые помещаются под те области тела, где часто возникают пролежни. Данные средства не отменяют необходимости постоянного перекладывания пациента.
Лечение
Если пролежни все же появились, обязательно проведение следующих мероприятий:
Ежедневные перевязки. Вначале рана (пролежень) промывается водой с мылом (лучше хозяйственным), после подсушивания накладывается повязка с водорастворимой мазью («Левомеколь», «Левосин», «Офлокаин», «Аргосульфан»). Возможно местное применение ферментов, растворов димексида, деласкина, диоксизоля.
Антибиотикотерапия. Назначается после консультации врача при выраженном нагноении раны, высокой температуре, признаках инфекционной интоксикации.
Обеспечение полноценного питания с высоким содержанием белка и витаминов.
Анальгетики при выраженном болевом синдроме, обычно их дают больному перед перевязкой.
Лечить пролежни на ягодицах, крестце, лопатках в домашних условиях возможно при поверхностном процессе. Глубокий некроз требует хирургической помощи в условиях стационара, где выполняется широкое удаление мертвых тканей.
Пролежни – лечение и профилактика
Профилактика пролежней
Главное – правильный уход за больным. Поскольку пролежни бывают у лежачих больных, нужно обеспечить хорошее кровоснабжение тканей. Недопустимо, чтобы человек лежал долго на одном боку. Его нужно переворачивать через каждые 2 часа, даже если это причиняет боль.
В противном случая раны будут очень сильными и кожа может облезть до кости. Нужно следить, чтобы при движении пациент не сползал и не сминал постель во избежание складок, которые давят кожу, бедренные и локтевые кости, область возле уха.
Чтобы распределение веса было равномерным и кожа меньше травмировалась, нужно сшить поролоновую подушку во весь рост человека. Подойдет подушка из натуральных тканей, набитая семенами льна. В крайнем случае подойдет вата.
Пересохшую кожу нужно смазывать жирным кремом, маслом, а влажные участки подсушивать камфорным спиртом.
Стадии и лечение глубоких пролежней
- Первая стадия – это слабое повреждение кожных покровов.
- Вторая стадия – поражение не только верхних слоев, но и жировой клетчатки.
- На третьей стадии поражаются мышцы.
- На четвертой имеются глубокие поражения кожи до костей.
Перекись водорода, которую часто применяют для обработки ран, дезинфицирует ее, но не дает просохнуть, что способствует размоканию раны и плохому заживлению. Йод и зеленка также подходят условно. Оптимальным вариантом для обработки таких ран является раствор хлоргексидина.
Флакон позволяет обрабатывать поверхность непосредственно, не касаясь раны.
Пролежни на пятках
Возникают при длительной болезни. Дания выпускает специальные повязки Комфил для наклеивания на пораженные участки. Повязка предотвращает инфицирование в дальнейшем. При загрязнении раны ее нужно прочистить и продезинфицировать. Для этого можно использовать средство Протеокс .
Лечение гнойных пролежней
При появлении гноя от него нужно избавиться во избежание инфицирования. Здесь можно воспользоваться перекисью, маслом чайного дерева.
Места частого расположения пролежней:
Пролежни появляются при сильном истощении и кости упираются в кровать, образуя сначала пятна на коже, а при длительном пребывании больного в лежачем положении глубокие раны.
Повязки при лечении пролежней
Их использование вполне обоснованно, но следует запомнить, что кожа должна дышать. Повязки лучше использовать ночью, а днем часто переворачивать и двигать человека, обрабатывать раны, дезинфицировать, и в конце процедуры подсушивать.
Мази при лечении пролежней
В качестве крема применение Судокрема существенно облегчает состояние пациента. Можно применять:
- мазь Вишневского,
- мазь Аутенрита ,
- Бепантен ,
- Боро-Плюс .
Современное лечение пролежней
Включает применение
- мазей,
- повязок,
- матрасов,
- подушек,
- массажных процедур.
В случаях сильных повреждений кожи возможно оперативное вмешательство.
Хирургическое лечение в стационаре
У лежачих больных глубокие пролежни часто сопровождаются:
- некрозом тканей,
- воспалительным процессом,
- интоксикацией организма в целом,
- анемией,
- снижением иммунитета.
В запущенных случаях возможна смерть пациента от сепсиса, почечной и печеночной недостаточности.
Матрасы от пролежней
Является медицинским товаром и предназначен для людей ограниченных в передвижении с заболеваниями опорно-двигательного аппарата, в послеоперационный период или для больных после инсульта. Защемление кожи между матрасом и костями называют – пролежни.
Противопролежневый матрас специально разработан, для предотвращения этого заболевания. Такой матрас лечить не может, но вполне может предотвратить появление пролежней. Этот матрас сохраняет нормальную циркуляцию крови, благодаря распределению давления на тело больного.
Виды противопролежных матрасов
Различают по структуре, тип «полосы» или «решетка», по жесткости:
Матрас типа «полосы», это вид матраса, в котором воздух от бесшумного компрессора поступает поочередно в группу подушек в виде труб. Сначала по четным, а потом по нечетным группам.
А в матрасы типа «решетка» воздух заполняется выборочно по ячейкам. Именно этот эффект распределения массы тела по матрасу и создает нормальную циркуляцию крови.
Тело находится в правильном положении, что влияет на кровообращение и нормальный сон.
Как выбрать матрас от пролежней
При выборе в первую очередь необходимо обратить внимание на вес пациента. Если вес довольно большой, то лучше брать жесткий матрас, а людям с небольшим весом подойдет мягкий. Для людей привыкших спать на боку или спине лучше покупать мягкие модели, что позволит находиться позвоночнику в правильном положении.
Не стоит забывать, что пролежни иногда приходится лечить, используя хирургическое вмешательство. Поэтому, для больных, особенно людей, после операции или тех, кто сам повернуться не в силах, лучший выход, это приобрести противопролежневый матрас. Поверхность матраса водонепроницаема и обработана антибиотиком.
Какую пользу дает матрас
- Профилактика и развитие пролежней
- Здоровый сон
- Противодействие развитию язв
- Снятие напряжения в мышцах
- Нормализация циркуляции крови
- Применение, как в больницах, так и дома
Безусловно, выгоднее купить противопролежневый матрас, чем лечить пролежни.
Мазь от пролежней
Кроме матраса и массажа необходимо применять и мазь от пролежней. Хорошие результаты в борьбе с пролежнями у лежачих больных показывает мазь с цинком и вытяжками морских водорослей.
Осложнения пролежней
Одна из самых больших проблем лежачих больных – пролежни на теле, которые могут возникать в местах, испытывающих давление: на спине, крестце, ягодицах, бедрах, на пятках.
Давление внутри кровеносных сосудов на этих участках тела меньше, чем давление извне. В результате нарушается трофика тканей, и пролежень может образоваться очень быстро – в течение 2 часов. Именно поэтому врачи рекомендуют каждые 2 часа менять положение больного в постели.
Чем опасны осложнения пролежней
Пролежни причиняют больным много страданий, уже на второй стадии образуются болезненные раны. Осложнения пролежней очень опасны. Они могут быть локальными и общими. При локальных осложнениях могут возникнуть:
- поражения структуры костей и суставов;
- поражения мышечных карманов.
Эти явления чреваты развитием гнойных артритов, остеомиелита и флегмон.
Если предпринимаемые меры недостаточны, может наступить гнойный сепсис – общее заражение всего организма и смерть больного. Родственники могут найти информацию о лечении пролежней и приобрести средства в аптеке. Но известно много случаев, когда домашнее лечение не смогло остановить развитие болезни.
Пролежни на теле: можно лечить дома или в стационаре
Как поступить в таких случаях? Можно отправить больного в специальный стационар, федеральные центры для лечения пролежней в Москве есть, но не факт, что туда можно попасть сразу же по бесплатной квоте – очередь немалая.
Платное лечение не всем доступно, а время не терпит. Кроме того, многим больным нахождение в стационаре психологически тяжело, в незнакомой обстановке он, конечно, получит надлежащее лечение, но моральную поддержку – вряд ли.
Поэтому профессиональная патронажная сиделка каждому лежачему больному жизненно необходима. Персонал Социальной поддержки умеет лечить пролежни любой локализации на профессиональном уровне. Например, как вылечить пролежни на ягодицах?
Сиделка вместе с врачом подберет средства для обработки ран и будет переворачивать больного так часто, как это требуется. Для облегчения давления во время положения на спине будет подкладывать под спину и ягодицы надувные круги. Еще лучше, если родственники смогут приобрести противопролежневый матрас или систему.
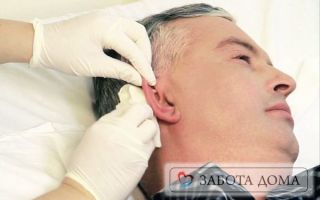
Иногда, ввиду особенностей положения больного в постели, пролежни возникают в необычных местах. Пролежни в ухе могут появиться от постоянного лежания на боку или от воспаления среднего уха – отита. При этом поражается ушная раковина или участки вокруг нее. Опытная сиделка поможет справиться с этой неприятностью и не дать ей развиться.
Лечение пролежней: вызов хирурга необходим
Поможет выбрать правильную стратегию в таком сложном деле, как лечение пролежней, вызов хирурга, который лучше сделать на самых ранних стадиях заболевания. Врач определит, какие лекарства и процедуры понадобятся в соответствии с особенностями организма и течением основной болезни.
Возможно, кому-то назначат максимум двигательной активности, а если это невозможно – пассивные перемены положения и обработку уязвимых участков тела профессиональными препаратами.
И в этом случае не обойтись без опытной сиделки – ведь уход за больным занимает весь день, а родственники уходят на работу.
В наше время огромные возможности частной помощи предоставляет Москва, вызов хирурга, пролежни, лечение их квалифицированными специалистами – все это можно заказать в любое время суток. Коммерческая медицинская помощь стоит недешево, но бывают такие случаи, когда это единственный выход, чтобы спасти человека.
Выполнять назначения врача должна профессиональная сиделка-медсестра, которую Социальная поддержка готова предоставить по первому звонку заказчика.
По определенному врачом алгоритму наш персонал успешно лечит пролежни, врач круглосуточно может быть вызван в острых ситуациях.
Обращайтесь в нашу патронажную службу – мы действительно побеждаем в борьбе с пролежнями.
Источники: http://thedifference.ru/kak-lechit-prolezhni/, http://medic.ymka.ru/prolejni.php, http://socpatron.ru/stati/527-oslozhneniya-prolezhnej.html
Источник: http://www.vzdorovomtele.ru/bol-v-uhe-kak-lechit/kak-lechit-prolezhni-v-uhe.html
Чем лечить пролежень на ухе
Как лечить пролежни в ухе – особенности, приемы и медикаменты
Пролежень – это серьезное осложнение основного заболевания у лежачего больного. Они возникают на местах соприкосновения с постелью – это крестец, спина, ягодицы, бедра, лопатки.
Если больной лежит большее время на боку, то повреждаются участки боковых поверхностей бедер, плечи и уши. Основные факторы, приводящие к образованию язв любого вида, в том числе пролежни уха – давление, трение и срезывающая сила (при движении в постели).
Важен также микроклимат кожи в местах наибольшего давления (баланс влажности и температуры).
Особенности образования пролежней на ухе
Пролежень на ухе, его возникновение обусловлено общими факторами, характеризующими все типы этого заболевания и специфическими, касающимися только этого вида повреждений.
К общим факторам можно отнести:
- неправильная гигиена тела;
- не достаточно частая смена поз пациента;
- неверно выбранное постельное белье, с обилием лишних швов и складок;
- избыточный вес.
- при неправильном размещении головы больного на подушке ухо может подворачиваться, образуются заломы и лишнее сдавление;
- нет соответствующего матраца и подушки;
- не используются дополнительные подкладные средства;
- не осуществляется контроль за положением тела больного.
Пролежни уха, первый признак их появления – это неестественная бледность кожи, затем появляется краснота, а после рана. Таким образом, он может появиться не только на поверхности ушной раковины, а еще и внутри. Например, пролежень в ухе возникает при попадании в слуховой проход постороннего предмета.
Терапия пролежня включает в себя ряд мероприятий, как консервативной медицины, так и народной, это:
- Общая обработка, дезинфекция – производится с помощью хлоргексидина.
- Необходимо накладывать повязки с мазью – для этого больного лучше повернуть на ту сторону тела, где к уху будет беспрепятственный доступ.Используют как антибактериальные мази с антибиотиком, в качестве основного активного компонента (Левомеколь, Аргосульфан), так и ранозаживляющие (Солкосерил). При наличии некротических тканей применяют мази с содержанием ферментов, для очищения ран, препарат первого ряда – Ируксол.Пролежни в ухе обрабатывают по тому же принципу, но с особой аккуратностью, чтобы не повредить слуховой проход больного.
- Использование подкладочных средств – противопролежневый круг самого маленького диаметра подкладывается под голову, при этом ухо должно быть внутри круга.Такое средство исключит дальнейшее механическое давление и трение на ухо и даст стабильные результаты лечения пролежня.
- Обеспечение грамотного ухода – смена положения тела, каждые 2 часа, отслеживание положения головы, исключение подворачивания ушной раковины.Особенно важно следить за лежачими больными, у которых снижена чувствительность, и они не ощущают, что где-то на ткани производится избыточное воздействие.
- Применение средств народной медицины – травяные настои, отвары, масленые аппликации, дают хорошие результаты.
Для профилактики можно принимать внутрь по половине стакана за полчаса до еды следующий настой: 2 части листа березы, 1 часть душицы, 1 часть хвоща, 2 части сосны (почки). Берут 1 ст. ложку смеси и заливают стаканом кипящей воды, настаивают около 2-х часов.
Для промывания ран используют отвар коры дуба. Берется 1 ч. ложка коры, заливается кипятком и отваривается на слабом огне около 30 минут, затем раствору дают отстояться около 10 минут, процеживают и применяют.
Для заживления – настой соцветий календулы 2 ч. ложки сухого сырья залить кипящей водой (2 стакана), оставить настояться около 15 минут, процедить и пить по половине стакана 3-4 раза в день, можно промывать раны. Это дает ранозаживляющий, противовоспалительный и успокаивающий эффект.
Для ускорения регенерации кожи – повязки с соком алоэ, мазь из масла розы, мазь с прополисом.
К лечению пролежней на ухе нужно подходить комплексно и использовать все возможные средства и мероприятия для облечения состояния пациента.
Важно! Не стоит злоупотреблять лечением народными рецептами, такие средства служат только дополнением основного лечения пролежня на ухе.
Профилактические мероприятия
Пролежень на ухе, профилактика такого не часто образующегося пролежня проходит по тем же принципам, что и при появлении язв на других частях тела.
- Обеспечение постоянного контроля состояния больного – осмотр, отслеживание изменения общей клинической картины основного заболевание и незамедлительное купирование начала любых патологических процессов.
- Соблюдение микроклимата кожи – для этого нужно обеспечить грамотный туалет пациента, постоянную смену поз и постельного белья.
- Пролежень в ухе – для профилактики такого вида ран нужно производить, постоянный осмотр ушных проходов, чтобы исключить попадание инородных тел.
- Использование противопролежневого матраца, круга, гелиевых и поролоновых подкладочных средств для максимального уменьшения давления на ткани уха.
- Рацион питания должен быть насыщен белками, витаминами и микроэлементами, что улучшит процессы кровоснабжения в органах и тканях.
Источник: https://ovashemzdorove.ru/kak-lechit-uho/chem-lechit-prolezhen-na-uhe
Как лечить пролежни в ухе
Как с помощью народных средств избежать появления пролежней у лежачего больного
Пролежни — это дистрофические и язвенно-некротические изменения мягких тканей. Они образуются на участках тела, подвергающихся систематическому давлению, либо возникают как следствие нейротрофических нарушений у лежачих больных.
Разновидности
Омертвение тканей обычно наблюдают в области крестца
Чаще всего пролежни (некроз тканей, их гибель) возникают в области лопаток, крестца, коленей, пяток, пальцев ног, ребер, бедер, седалищной кости, стоп, локтей, затылка. В редких случаях возможно появление пролежней на ушах, голове, пальцах рук, слизистой оболочке рта.
Пролежни можно разделить на два вида: эндогенные и экзогенные. Эндогенные вызваны нарушениями жизнедеятельности организма, приводящими к нейротрофическим изменениям тканей, а экзогенные напрямую зависят от механических факторов, влекущих за собой ишемию и омертвление тканей.
Причины возникновения
Таким состояниям подвержены пациенты, длительное время находящиеся в обездвиженном положении
Теперь понятно, что причиной экзогенных пролежней является механическое воздействие: длительное интенсивное сдавливание мягких тканей. В свою очередь, экзогенное некротизирование может быть как наружным, так и внутренним.
Наружные пролежни образуются на участках тела, где между кожей и костями нет мышечных волокон. Им подвержены пациенты после недавно перенесенных операций или серьезных травм, которые в силу обстоятельств полностью обездвижены. Кроме того, непосредственной причиной их появления могут выступать:
- неверно наложенные шины,
- гипсовые повязки,
- неправильно подобранные корсеты,
- протезы,
- тугие повязки,
- складки постельного белья,
- узкая одежда.
К факторам риска относят:
- курение,
- избыточный вес,
- неполноценное питание,
- недостаточное употребление жидкостей,
- сахарный диабет,
- сердечно-сосудистые заболевания,
- потоотделение при высокой температуре,
- патологии и травмы головного и спинного мозгов,
- аллергия на средства ухода за кожей.
Вызвать пролежни способны и санитарно-гигиенические манипуляции над обездвиженным человеком. Поверхностные слои мягких тканей могут сместиться из-за того, что из-под больного вытягивают мокрое белье или ставят под него судно. Из-за этого рвутся мелкие кровеносные сосуды, что приводит к нарушению естественного кровоснабжения тканей.
Внутренние пролежни появляются вследствие длительного нахождения в полости, ране или органе каких-либо медицинских инструментов: дренажа, катетера и т. д., или же в результате длительных запоров и окаменения каловых масс.
Эндогенным омертвлениям сопутствуют выраженные нейротрофические расстройства и нарушения кровообращения. Обычно выделяют нейротрофические и смешанные внутренние пролежни. Первые развиваются у больных c повреждениями крупных нервных стволов, спинного мозга, опухолью головного мозга или инсультом.
Для их формирования достаточно массы кожи над выступами костей, поэтому они могут появляться не только на мягких тканях, но и на кожном покрове.
Вторые поражают истощенных, ослабленных больных, долгое время находящихся в одном положении, вследствие чего ухудшается сосудистая микроциркуляция, приводя к ишемии кожи.
Некроз тканей имеет четыре стадии развития
Признаки, характеризующие патологический процесс, зависят от степени поражения кожных покровов и тканей пациента. При наружных пролежнях принято выделять четыре стадии повреждения.
Первой стадии присуще локальная бледность кожи, постепенно переходящая в синюшность, отечность тканей. Затем появляются пузырьки, которые, сливаясь, приводят к отслаиванию эпидермиса.
Вторая стадия характеризуется частичной потерей кожи с разрушением верхнего ее слоя. Подкожная клетчатка при этом не затрагивается. Возникает поверхностная язва, имеющая вид пузыря, потертости или плоского кратера.
В третьей стадии в процесс вовлекаются уже все слои кожи, иногда даже соединительная оболочка (фасция), покрывающая мышечную ткань. Язва при этом углубляется, становясь похожей на кратер с плоскими или подрытыми краями.
Если лечение не проводилось или было малоэффективным, говорят о четвертой стадии некроза. В этом случае больной лишается кожных покровов, поскольку очаги омертвевшей ткани становятся обширными. Повреждаются мышцы, сухожилия и кости. Края раны подрытые, образуются карманы.
Бороться с пролежнями надо начинать на первой и второй стадиях развития.
Диагностика
Для своевременной диагностики пролежней проводятся ежедневные осмотры больного. Покрасневшее или побледневшее пятно на коже, не исчезающее в течение пяти минут после изменения положения тела, — начальный признак патологии.
Первая стадия пролежней на пятках может остаться незамеченной из-за толстого слоя эпидермиса. Тревожным сигналом станет обнаружение белого пятна на коже пяточного бугра. Хуже, если вдруг образовался пузырь или какой-нибудь другой поверхностный дефект кожи. Это будет говорить о том, что началась вторая стадия омертвления.
Лечение сложных случаев осуществляется хирургическим методом
Лечение при пролежнях должно быть разнонаправленным. Прежде всего необходимо восстановить кровообращение в местах их образования, затем следует воспользоваться средствами для отторжения поврежденных тканей и только после этого способствовать заживлению очистившейся от омертвевших частиц раны.
Для успешного лечения потребуется осмотр врача, ведь вылечить пролежни — дело нелегкое. Принципы избавления от пролежней в целом одинаковы, вне зависимости от места их локализации. Так, при появлении у больного пролежней на ягодицах их устранение будет в точности повторять лечение оных на пятках.
Необходимое условие восстановления кровообращения — полное избавление от чрезмерного давления на поврежденный участок. Если этого не сделать, не поможет даже самое эффективное средство от пролежней. При этом давление должно быть устранено на весь период терапии, иначе процессы омертвления могут возобновиться.
Местная терапия пролежней включает в себя тщательную — лучше хирургическую — обработку раны. Пролежни обрабатываются гидроактивными повязками для стимулирования роста здоровых клеток, чтобы те заполнили раневое углубление. А для улучшения общего самочувствия пациенту рекомендуется употреблять как можно больше продуктов с высоким содержанием белка, витаминов и минеральных веществ.
Для удаления омертвевших участков используются специальные средства от пролежней. К тому же их действие направлено на устранение инфекционного процесса и очищение раны.
Лекарства от пролежней должны назначаться исключительно врачом. Как правило, раны регулярно промывают перекисью водорода, антисептическими растворами, бактерицидными составами.
Для ускорения самостоятельного отторжения некротизированных тканей применяют мазь от пролежней — Ируксол.
Лечение гнойных пролежней включает в себя повязки с физраствором, раствором хлоргексидина или другого антисептика и использование мазей.
Лечение глубоких пролежней проводится преимущественно хирургическим путем.
Прежде чем обрабатывать пролежни, нужно подобрать средство, которое не только снимет боль, но и обеспечит устранение инфекции и заживление. Стоит обратить внимание на Аргосульфан.
Это мазь от пролежней с серебром, обеспечивающая действенную защиту раны от инфицирования. Она уменьшает боль, способствует заживлению и скорейшему выздоровлению пациента.
Аргосульфан может применяться длительно, вплоть до полного устранения недуга.
Когда рана очищена, ее необходимо постоянно увлажнять. Для этих целей придуманы гидроколлоидные повязки и альгинаты. Можно прибегнуть к помощи препаратов Левомеколь, Левосин, Солкосерил.
Не стоит забывать и о том, что эффективное лечение пролежней невозможно без обеспечения надлежащего ухода за лежачим больным. Кровать должна быть максимально удобной и мягкой, а постельное белье — сухим и чистым. Менять его нужно не реже чем через день, тщательно разглаживая и распрямляя складки на простыне.
Если пролежни образовались на ягодицах (а еще лучше до их появления), под тазовую область рекомендуется подложить мягкие подушки или резиновый надувной круг от пролежней. Обрабатывая пролежни, нужно добиться улучшения кровообращения в окружающих их областях. Это достигается путем массажа.
Для устранения естественной влажности постели, больного нужно оставлять на некоторое время без одеяла, следя за тем, чтобы его одежда соответствовала температуре воздуха помещения. Кроме того, человека следует регулярно переворачивать — раз в 1–2 часа.
При соблюдении этих правил лечение и профилактика пролежней будут успешными.
Устранение недуга народными методами
Заживлению ран способствуют повязки, пропитанные облепиховым маслом
В решении такой задачи, как лечение пролежней в домашних условиях, на помощь придут проверенные многолетним опытом средства нетрадиционной медицины.
Народные средства от пролежней должны использоваться в дополнение к лекарственным препаратам, назначаемым врачом.
Способов лечения пролежней народными средствами превеликое множество.
- В целях профилактики пролежней используется настой из сбора трав. Для этого берутся 2 части листьев березы повислой, 1 часть душицы обыкновенной, 1 часть хвоща полевого и 2 части почек сосны обыкновенной. 1 ст. л. травяного смеси заливается стаканом кипятка и настаивается. Принимать средство следует по полстакана 3 раза в день за полчаса до еды.
- Для отторжения омертвевших тканей растворить 30 г поваренной соли в 150 мл коньяка и применять в качестве влажной раневой повязки.
- Когда рана очистится, для ее дальнейшего заживления уход за пролежнями может проводиться с применением повязок, пропитанных облепиховым маслом.
- Для промываний и повязок используется отвар коры дуба. 1 ч. л. измельченной коры залить стаканом горячей воды и кипятить полчаса, затем настоять 10 минут и процедить.
- В лечении незаживающих пролежней поможет настой из цветков календулы, оказывающий ранозаживляющее, успокаивающее и противовоспалительное действия. 2 ч. л. цветков растения залить двумя стаканами кипятка, настоять 15 минут и процедить. Средство можно применять как внутрь по полстакана 4 раза в день, так и для промываний, повязок.
- Можно сделать целебную мазь. Для ее приготовления необходимо 100 г растительного масла довести до кипения и добавить в него маленький кусок пчелиного воска. Все перемешать и остудить.
- Поможет и смесь из кипяченого растительного масла с одним взбитым яичным белком. Она используется для смазывания ран.
- Мазь из масла розы красной обладает бактерицидным, бактериостатическим и эпителизирующим свойствами, способствуя заживлению кожных покровов.
- Повязки из алоэ повысят защитные силы организма и ускорят процесс регенерации.
- Обычный картофельный крахмал предотвращает дальнейшее развитие заболевания, но только если некроз начался совсем недавно.
Профилактика возникновения
Специальный матрас поможет предотвратить возникновение недуга
Любой медик скажет, что самое лучшее средство от пролежней – их предотвращение. Профилактика пролежней полностью зависит от правильного лечения и ухода за больными. Прежде всего надо устранить длительное давление на отдельные участки тела больного.
Профилактика экзогенных пролежней предусматривает избавление от неверно наложенной повязки, гипсовой лонгеты, ортопедического аппарата, лечебной шины и т. д. Дренажные трубки, находящиеся в ране, тоже необходимо своевременно перемещать или менять.
Профилактика эндогенных пролежней предполагает тщательный уход за лежачим больным, регулярную смену положения тела, своевременную замену постельного белья.
Кожа при этом должна быть всегда чистой, поэтому подвергающиеся давлению участки тела не реже двух раз в день протирают тампоном, смоченным в холодной воде, одеколоне или спирте.
Для лучшего результата можно воспользоваться защитным кремом от пролежней.
Незаменимым помощником в профилактике и лечении станет матрас от пролежней. Он состоит из отдельных камер, в которые с помощью компрессора поступает воздух. Таким образом оказывается массажное воздействие.
Согласно статистике, чаще всего образуются пролежни на пятках и ягодицах.
Важную роль играет и питание больного. Пища должна быть богата белками, микроэлементами и витамином С. Рекомендуемые продукты: мясо, куриный бульон, бобы, рыба, молоко, овощи, зелень, фрукты. Кроме того, не следует употреблять газированные напитки.
Источник: http://narmed24.ru/narodnye-sovety/prolezhni/
Осложнения пролежней
Одна из самых больших проблем лежачих больных – пролежни на теле, которые могут возникать в местах, испытывающих давление: на спине, крестце, ягодицах, бедрах, на пятках.
Давление внутри кровеносных сосудов на этих участках тела меньше, чем давление извне. В результате нарушается трофика тканей, и пролежень может образоваться очень быстро – в течение 2 часов. Именно поэтому врачи рекомендуют каждые 2 часа менять положение больного в постели.
Чем опасны осложнения пролежней
Пролежни причиняют больным много страданий, уже на второй стадии образуются болезненные раны. Осложнения пролежней очень опасны. Они могут быть локальными и общими. При локальных осложнениях могут возникнуть:
- поражения структуры костей и суставов;
- поражения мышечных карманов.
Эти явления чреваты развитием гнойных артритов, остеомиелита и флегмон.
Если предпринимаемые меры недостаточны, может наступить гнойный сепсис – общее заражение всего организма и смерть больного. Родственники могут найти информацию о лечении пролежней и приобрести средства в аптеке. Но известно много случаев, когда домашнее лечение не смогло остановить развитие болезни.
Источник: https://zdorovecheloveka.ru/bol-v-uhe-kak-lechit/kak-lechit-prolezhni-v-uhe
Пролежни — лечение
Пролежни — это заболевание кожных покровов, которое вызвано нарушением питания и кровообращения на отдельных участках тела. Зачастую это случается при ограниченной или очень длительной неподвижности больного, а также неправильного ухода за ним.
При обездвиживании происходит плотное прилегание определенных частей тела к постели, постоянное давление на эти участки и приводит к возникновению данного заболевания. В этой статье мы подробно рассмотрим, что такое пролежни, места их локализации и лечение.
Локализация
Локализация пролежней зависти от положения в котором находится больной. Когда человек долгий период времени проводит на спине, то наиболее частыми участками возникновения недуга есть:
- затылок;
- лопатки;
- локти;
- крестец;
- ягодицы;
- пятки.
При нахождении пациента на одном и том же боку болезнь появляется на:
- ушах;
- висках;
- плече;
- колене;
- бедре;
- пальцы на ногах;
- голеностопе.
Основными местами образования болезни при лежании на животе являются колени, грудь и плечевые суставы.
У людей, находящихся в инвалидных колясках, заболевание зачастую поражает:
- область крестца;
- ягодицы;
- позвоночник;
- лопатки;
- поверхности рук и ног в местах наибольшего соприкосновения с креслом.
Существует ряд признаков, которые помогут заметить болезнь и устранить ее на ранней стадии развития. Основными из них являются:
- неприятные ощущения в отдельных областях тела;
- покалывание и жжение на коже, чувство онемения, которое вызвано застоем крови и лимфы;
- через несколько часов лежания может пропадать чувствительность на некоторых участках тела;
- появление покраснения в местах плотного прикосновения с постелью, а впоследствии шелушение кожи.
При выявлении какого — либо признака нужно сразу принять необходимые меры, способствующие предотвращению болезни.
Пролежни являются результатом перенесенного заболевания, которое требовало длительного постельного режима. Очень часто возникает у пожилых людей.
Это спровоцировано тем, что их кожа теряет свои свойства и становится тонкой, не эластичной, при этом ухудшаются процессы регенерации, увеличивается процент возникновения заболевания.
Недуг прогрессирует очень быстро, а вот лечение занимает длительный период и не всегда приносит желаемый эффект.
Лечение по стадиям
В медицинской практике различают четыре основные стадии пролежней.
Первая
Характеризуется покраснением кожи, которая со временем может приобретать багряный оттенок. В этот период не нарушена целостность кожного покрова. Очень редко возникает дискомфорт и болевые ощущения при касании определённых участков тела.
На первой стадии лечение пролежней нужно начинать с обработки пораженных недугом мест. Существуют следующие виды обработки:
- гигиеническая обработка пролежней – выполняется для поддержания хорошей влажности кожных покровов, очистки от потовых и других видов выделений;
- профилактическая – улучшает процесс кровообращения, предотвращает появление микро трещин, которые, увеличиваясь, со временем перерастут в раны;
- лечебная – лечение пролежней происходит с применением лекарственных препаратов.
В этот период развития недуга широко используют растворы, такие как:
- 2% раствор камфорного спирта;
- 0,5% раствор нашатырного спирта;
- 1-2% раствор танина в спирте;
- 1% салициловый спирт;
- 0,5% водного раствора хлоргексидина биглюконата.
Кроме лекарственных препаратов широко используют специальные средства:
- шины;
- подушки;
- круги с гелем, воздухом, водой;
- кровати со специальными матрацами.
Запрещено использовать раствор марганцовки, перекиси водорода и зелёнки.
Лечение пролежней на ранних стадиях возникновения будет проходить намного быстрее, и не вызовет дополнительных осложнений, если придерживаться простых правил ухода за лежачим. Для этого нужно:
- Каждые несколько часов по возможности менять положения больного, аккуратно переворачивать его, подкладывать специальные подкладки которые будут смягчать давление тела об поверхность.
- Несколько раз в день проводить гигиенические процедуры, протирать кожу, чтобы она не запотевала.
- Часто менять постель для поддержания ее в сухом состоянии.
- В местах образования застоя делать лёгкий массаж, для улучшения кровообращения и оттока лимфы.
Вторая
Происходит утончение кожи, её шелушение и вследствие этого повреждаются слои эпидермиса и образуется рана. На этой стадии пролежень похож на мозоль заполненный жидкостью или имеет вид язвы.
Основной целью на данном этапе является предотвращение появления гнойных образований, поэтому лечить пролежни необходимо с применением таких средств:
- антисептические препараты (фурацилин, хлоргексидин, раствор йодопирона и диоксидина);
- противомикробные мази (Левомеколь);
- препараты ускоряющие быстрому восстановлению кожных покровов (Солкосерил, Бепантен).
На поврежденные кожные покровы накладывают антисептические повязки, которые защищают рану от попадания инфекции. Основными часто используемыми повязками являются:
- Тегадерм;
- Гирофилм;
- Космопор;
- Блистерфилм;
- Гидроколл;
- Дуодерм;
- Тиелле.
Третья
Начинают происходить патологические процессы в ткани, происходит её гибель. Вследствие этого рана начинает углубляться все больше и больше, возможно её за гноение, что приведёт к воспалительным процессам.
Четвертая
На коже заметно очень сильное омертвение, которое начинает поражать сухожилия, кости и мышцы. Пролежень сильно увеличивается в объёме, соответственно растёт и площадь его поражения. Стенки пролежня застелены тёмной некротической тканью.
На третьем и четвертом этапе прогрессирования этот недуг может вызывать различные очень неприятные осложнения:
- Рожистые воспаления, которые сопровождаются гнойными выделениями. Особенно часто такой вид воспаления возникает у людей с ослабленным иммунитетом и людей более взрослой возрастной категории. Симптомами воспалительного процесса являются интоксикация организма, тошнота и головокружение.
- Флегмона – это воспаление вызванное стафилококком, которое быстро распространяется на сухожилия и мышцы. Она не имеет хорошо видимых границ но очень горячая на ощупь.
- Гангрена – это процесс гниения тканей, который сопровождается отвратительным ароматом. Провоцирует появление гангрены — клостридия.
- Сепсис – заражение крови, которое может привести к летальному исходу. В этот период нужно немедленно лечить пролежни с помощью сильных антибиотиков.
На последних стадиях образования пролежней широко используется комплексное лечение. Это помогает очистить раны от омертвелой кожи и не дать возможности резвится сепсису. Для этого часто применяют следующие медикаменты:
- крем Агросульфан – это антибактериальное средство, убивающее патологические микроорганизмы;
- метронидазол гель – препарат убирает неприятный запах, и не дает возможности росту и размножению микроорганизмов;
- Гидрогель Интрасайт – обеспечивает очистку раны от омертвелых тканей.
Хирургическое лечение
На третей и четвертой стадии терапия не обходится без хирургического вмешательства. С помощью иссечения происходит избавление от омертвелых тканей, и дальнейшее лечение пролежней будет направленно на снятие воспалительных процессов и ран.
После полного очищения раны от некротических тканей, используют повязки:
- повязка с альгинатами – широко используемое средство от пролежней;
- гидроколлоидные повязки (Гидрокол, Дуодерм, Гидросорб);
- повязки с ранозаживляющими препаратами (Актовегин, Левосин и т.д.).
Народные методы
Лечение пролежней народными методами, это дополнительные способы для быстрого выздоровления. Для приготовления специальных рецептов используют растения. С ними нужно быть очень осторожными, так как они способны вызывать аллергию. Существует ряд широко применяемых лекарственных растений.
Каланхоэ
Листья хорошо моют и ржут пополам, затем прикладывают к коже и фиксируют их бинтом. Такую повязку делают вечером и оставляют на всю ночь.
Календула
Из календулы нужно приготовить мазь, для этого нужно хорошо перемешать 50 грамм вазелина и один стакан измельченных цветов календулы. Пролежни смазывают утром и вечером.
Чистотел
Смешайте сок чистотела, алоэ и мёда в пропорции 2:2:1, полученный состав наносите два раза вдень.
Важно также помнить, что в домашних условиях возможно лечение пролежней первой и второй стадии, третья и четвертая стадии требуют немедленной госпитализации.
Кроме этого, для избавления от болезни на любой стадии развития нужна консультация опытного врача, который и назначит правильный курс лечения. Самостоятельно заниматься лечением пролежней запрещено. Это может усугубить ситуацию и спровоцировать развитие воспалительных процессов и других осложнений.
Лечение согласно локализации
Для улучшения эффективности и быстроты выздоровления используют дополнительные меры, которые зависят от места расположения пролежней. Пролежни на пятках. Очень часто пролежни у лежачих возникают на пятках для их устранения широко используют:
- дополнительные приспособления в виде клиновидных подушек и матрасов;
- массаж стоп с применением камфорного масла, который способствует улучшению кровообращения;
- использование специальных накладок, защищающих рану от попадания различных инфекций.
На ягодицах
Возникновение пролежней на ягодицах очень опасно, так как очень близко находятсяжизненно важные органы такие как:
- прямая кишка;
- тазобедренные суставы;
- половые органы;
- сосуды, которые обеспечивает кровоток в нижних конечностях.
Профилактические меры в этом случае включают в себя своевременную смену нижнего белья или памперсов, глубокий массаж данных зон.
Профилактика
Чтобы избежать появлению данного недуга нужно придерживаться специальных мер таких как:
Профилактика пролежней
- регулярный осмотр кожных покровов;
- смена положения тела человека каждые несколько часов;
- использование качественного, мягкого постельного белья и своевременная его смена;
- ношение нательного белья из натуральных материалов;
- нормализация температурного режима, который не будет вызывать сильного потовыделения или пересушивания кожных покровов.
При длительном нахождение тела человека в одном и том же положении приводит к изменениям кожи.
Она становится тонкой, теряет свою эластичность и за ней нужен бережный и правильный уход, без применения косметических средств, которые смогут вызвать аллергию на ней.
Очень тщательно следите за тем, чтобы кожные покровы были сухие и чистые. Правильный уход поможет сберечь кожные покровы и избежать пролежней.
Источник: https://nogi.guru/zabolevaniya/prolezhni-lechenie.html
Уход за кожей и профилактика пролежней
Правильный уход за кожей и профилактика пролежней – неотъемлемая составляющая лечения и реабилитации пациентов, вынужденных по причине тяжелого заболевания постоянно находиться в одном положении. Поэтому каждый человек, ухаживающий за недееспособными больными, должен знать, как не допустить некроза мягких тканей в условиях ограниченной подвижности.
Что нужно знать о пролежнях
Пролежнем называют отмирание кожи и мышц. К появлению некроза приводит постоянное давление, расстройство циркуляции крови и нарушение нервной трофики в определенных участках тела. Чаще пролежни формируются в зоне ребер, крестца, стоп, лопаток, пальцев ног, седалищной кости, местах сгибов конечностей. Реже сдавливание тканей происходит в области ушей, головы, пальцев рук.
Различают поверхностные (поражение верхних слоев кожи) и внутренние (происходит омертвение мышц и подкожной клетчатки) пролежни. Причины их появления:
- Ограничение подвижности, вызванное тяжелыми заболеваниями, приводящими к потере дееспособности.
- Дефицит белка в рационе.
- Повреждения кожи и травмы.
- Анемия.
- Ожирение или малый вес.
- Недержание кала, мочи.
- Сахарный диабет, склероз.
- Опрелость или пересыхание кожи.
- Болезни, при которых ухудшается питание тканей.
- Ненадлежащий уход за больным.
Выделяют четыре стадии некроза мягких тканей:
- Для первой степени характерна гиперемия кожи, которая не проходит даже после устранения факторов ее появления.
- На втором этапе образования пролежня нарушается поверхностная целостность верхних слоев эпидермиса. Помимо гиперемии, происходит отслоение кожицы.
- На третьей стадии некроз достигает мышечного слоя. Внешне пролежень выглядит как рана, из которой сочатся жидкие выделения.
- Четвертая степень характеризуется образованием полости, показывающей нижние слои кожи, сухожилия и кости.
Опасные осложнения некроза тканей – остеомиелит, гангрена, рак кожи, сепсис, расстройство кровообращения. Поэтому своевременный уход за кожей и профилактика пролежней – это ключевые мероприятия, позволяющие избежать хирургического вмешательства и развития последствий, опасных для жизни.
Лечение пролежней
Терапия пролежней зависит от стадии развития. На начальном этапе проводится комплекс профилактических мер, подразумевающий правильный уход за больным, диетотерапию, применение иммуностимуляторов и мазей, улучшающих кровообращение.
На второй стадии развития некроза тканей применяются антисептические средства и препараты, активизирующие кровообращение. Не будет лишним использование гидрогелевых повязок, поддерживающих необходимый уровень влажности в ране.
На третьей стадии возникновения пролежней применяются медикаментозные средства, оказывающие ряд лечебных действий:
- некролитическое;
- противовоспалительное;
- регенерирующее;
- антикоагулянтное и агрегатное.
При пролежнях 3-4 степени иногда проводится хирургическая терапия, подразумевающая удаление отмерших тканей. Лечение дополняется физиотерапевтическими процедурами – фонофорез, УВЧ-терапия, электрофорез, лазерное воздействие.
Обработка кожи
Обработку кожи для профилактики пролежней производят с целью предупреждения нарушения кровообращения, образования ран и отмирания тканей. Процедура должна выполняться согласно правилам.
Гигиенический уход за кожей и профилактика пролежней – последовательность проведения обработки кожи:
- Сначала человеку, который будет ухаживать за больным, следует вымыть руки и надеть на них перчатки.
- Предварительно подготавливается раствор нашатыря (0.5%) или камфары (10%), вата, марлевые тампоны, полотенце, поролоновые губки.
- Пациента переворачивают на бок и обрабатывают спину, ягодицы и конечности, уделяя пристальное внимание кожным складкам.
- Вымытые участки кожи промачивают мягким сухим полотенцем.
- После обмывания спины и левого бока пациенту обрабатывают правую сторону тела, пах и подмышки.
- Чтобы предупредить возникновение опрелостей, на чистую кожу наносят специальную мазь, масло и присыпки.
Уход за кожей больного
Алгоритм обработки кожи при наличии пролежней аналогичный профилактическим мероприятиям. Но параллельно поражённые ткани обрабатывают раствором калия перманганата или зеленкой. Затем на некрозированные участки накладывают антисептическую повязку с Сиктомицином или Стрептоцидом.
К области отмершей кожи трижды в день прикладывают салфетку, смоченную в растворе марганцовки. Далее на рану наносят заживляющие мази.
Для профилактики пролежней кожу обрабатывают лекарственными средствами.
Крема, предупреждающие некроз мягких тканей
- Антибактериальные – Левосин, Аргосульфан, Левомеколь.
- Антисептические – Циндол, Дермазин, цинковая мазь.
- Подсушивающие и противовоспалительные – Тиотриазолин, Бетадин, Ируксол.
- Регенерирующие – Бепантен, Куриозин, Солкосерил.
Мази тонким слоем наносят на сухие и чистые пораженные участки. Частота и время применения средств определяется лечащим врачом.
Уход за кожей и профилактика пролежней подразумевают применение гидроколлоидных повязок. Компрессы состоят из геля, нанесенного на клейкую поверхность. Компоненты помещены на полиуретановую основу. Гидроколлоидные капсулы сохраняют в ране влажную среду, что ускоряет заживление.
Повязки для лечения пролежней
- Комфил плюс – применяется для быстрой регенирации неинфицированных ран без выделений.
- Протеокс-ТМ – используется для лечения пролежней 3-4 степени.Очищает раны от гноя, отмерших тканей, устраняет воспаление.
- Мультиферм – применяется при лечении пролежней 1 и 2 степени с выделениями и без.
Курс терапии – до 10 повязок.
Частота смены компрессов – раз в день.
Народные рецепты для лечения и профилактики пролежней
Уход за кожей, профилактика и лечение пролежней часто проводятся с помощью рецептов народной медицины. Но стоит помнить, что нетрадиционные методы врачи рекомендуют использовать, как дополнение к медикаментозной терапии.
Заживление ран ускоряет свежевыжатый сок из алоэ, медуницы. Листья растений разрезают вдоль и прикладывают к пораженным участкам кожи.
Также соки этих растений, включая чистотел, смешивают с медом в одинаковом соотношении. Лечебной смесью смазывают пролежни дважды в день.
Другие народные способы профилактики и лечения пролежней:
- Рыбий жир наносят на чистую салфетку, которую прикладывают к отмершим мягким тканям на ночь.
- Крахмал картофельный посыпают на участки кожи с повышенным риском образования пролежней.
- Листки бузины ошпаривают молоком и прикладывают к пролежню 2 раза в день.
- Эфирный экстракт облепихи и чайного дерева 1 раз в день наносят на пораженную кожу.
- Цветки ноготков (измельченные) смешивают с вазелином и наносят на раны 2 раза в день.
Профилактика
Чтобы предупредить появление пролежней, с первого дня заболевания за пациентом надо правильно и тщательно ухаживать. Ведь если процесс некроза тканей уже запущен, то его прогрессирование будет непросто остановить.
Массаж
Уход за кожей и профилактика пролежней заключаются в регулярном выполнении массажа Процедуру желательно проводить в утреннее и вечернее время с применением кремов и масел.
Поврежденные области кожи и раны разминать нельзя. Массаж делают только на начальных этапах формирования пролежней.
Техника проведения процедуры:
- Пациент ложится на живот.
- Вначале проводится поглаживание ног, направляясь вверх от стоп к ягодицам
- Затем плавными движениями разминаются руки – от кистей к шее.
- Далее массируется поясница, крестец и остывшаяся область спины.
- В конце делается массаж головы, в частности затылка.
Средняя продолжительность сеанса – 20 минут. Процедуру начинают с легких движений, которые постепенно делают интенсивными.
Диета
Правильное питание имеет ведущее значение в профилактике развития пролежней. Ведь частая причина некроза тканей – дефицит белка в организме. Поэтому назначается щадящая, но обогащенная полезными веществами и белками диета.
Рекомендуемые продукты и блюда:
- каши;
- рыба;
- фрукты;
- куриный бульон;
- нежирные кисломолочные продукты;
- овощи.
Из рациона больного исключают копчености, жирную, перченую, жаренную и соленую пищу. Не менее важно соблюдение питьевого режима. В день пациенту нужно выпивать 1.5-2 л чистой воды.
Особенности выбора постельных принадлежностей и приспособлений
Один из ключевых моментов профилактики появления пролежней – это правильный выбор матраса. Желательно, чтобы изделие было изготовленного из цельного ровного, мягкого и толстого куска поролона, имеющего гладкую поверхность.
Но лучше приобрести специальные противопролежневые матрасы:
- Ячеистые – подходят для больных, которые не встают с постели. Изделия с ячейками предупреждают развитие некроза кожи и мышц.
- Статические – предназначены для пациентов с неполным ограничением движений.
- Баллонные – используют при уходе за парализованными больными и людьми с большим весом (от 120 кг).
Сверху матрас застилают материалом, впитывающим влагу. Лучше, чтобы простынь была на резинках, что предупредит образование складок, вызывающих развитие пролежней.
Не менее важно оснастить кровать пациента подкладками и опорными подушками. Под колени и локти рекомендуется подкладывать валики, под обездвиженные руки и ноги – тканевые мешки, наполненные гранулами, под нижнюю часть спины – резиновый круг.
Рекомендации по профилактике пролежней
- С целью предупреждения появления пролежней постельное белье меняют 1 раз в день.
- Не менее важно каждые 1-2 часа переворачивать пациента на спину, с бока на бок.
- Одежда больного должна быть свободной, комфортной, изготовленной из натурального материала и соответствовать температуре помещения.Это поспособствует нормальному выделению пота, предупредит раздражение кожи.
- Комнату больного нужно ежедневно проветривать, проводить в ней влажную уборку.
- Периодически пациента надо раскрывать, чтобы тело проветривалось и не запревало.
- Пациент должен как можно больше двигаться, по возможности выполнять гимнастику.
- При гиперемии кожи покровы рекомендуется кварцевать и растирать сухим полотенцем.
Так, профилактика формирования пролежней – это комплекс мероприятий, включающий правильную обработку кожи пациента, диетотерапию, применение лекарственных и народных средств. Не менее важно подобрать правильный матрас и прочие постельные принадлежности.
Также следует периодически переворачивать больного и делать ему массаж.
Источник: https://profilaktika-zabolevanij.ru/organy/kozha/uxod-za-kozhej-i-profilaktika-prolezhnej-pravila-sredstva-i-preparaty/