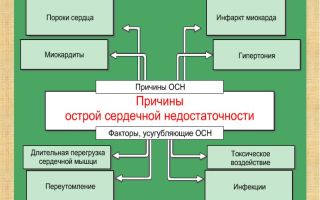
Острая сердечная недостаточность – это патологическое неотложное состояние, которое возникает из-за резкого нарушения сократительной активности миокарда.
Сердечная недостаточность характеризуется нарушениями и в большом, и в малом круге кровообращения, а также внутрисердечной патологией.
Заболевание может развиться как на фоне уже имеющихся сердечно-сосудистых патологий, так и внезапно, без видимых причин.
Какие бывают виды острой сердечной недостаточности?
В зависимости от того, в каком из отделов сердца начались патологические изменения выделяют правожелудочковую и левожелудочковую недостаточности. Медицинская классификация же основана на типе гемодинамики, то есть на возможности крови циркулировать по сосудам. Итак, кардиологи выделяются следующие виды сердечной недостаточности:
Застойного типа – которая, в свою очередь, может быть:
- Правожелудочковая – характеризуется застойными явлениями во всем теле, которые проявляются в виде генерализованных отеков;
- Левожелудочковая – влечет за собой застой в легочном круге кровообращения. Проявляется это развитием чрезвычайно грозных и опасных для жизни состояний – астмы сердечного генеза или отека легких.
Гипокинетического типа или по-другому – кардиогенный шок – который, в свою очередь, может проявляться как:
- Аритмический шок – возникает вследствие нарушений сердечного ритма;
- Рефлекторный (болевой шок);
- Истинный кардиогенный шок – возникает при обширном поражении миокарда после инфаркта, осложненного повышенным давлением или диабетом.
Отдельно выделяют состояние, при котором происходит резкое ухудшение показателей при хронической недостаточности сердца. Оно также требует неотложной медицинской помощи.
Почему развивается острая сердечная недостаточность?
Всю совокупность факторов можно условно разделить на три группы:
- Поражение непосредственно сердечной мышцы;
- Нарушения в работе сердечно-сосудистой системы;
- Иные патологии, не связанные с ССС.
Поражение сердечной мышцы занимает первое место среди факторов, провоцирующих недостаточность. Наиболее часто кардиологи говорят о следующих моментах:
- Инфаркт миокарда, который провоцирует массовое отмирание клеток миокарда, вследствие нарушения кровообращения в сердечной мышце. Чем больше степень поражения, тем более выражены симптомы ОСН. Инфаркт миокарда лидирует среди причин, вызывающих острую сердечную недостаточностью и характеризуется высокой вероятностью летального исхода.
- Миокардит.
- Операции, выполняемые на сердце, и использование систем жизнеобеспечения за счет искусственного кровообращения.
Заболеваний сердечно-сосудистой системы, которые могут вызвать острую сердечную недостаточность, достаточно много:
- Ухудшение состояния при хронической сердечной недостаточности.
- Патологические изменения в системе клапанов сердца и нарушение целостности его камер.
- Аритмии, которые могут быть связаны как с ускорением сердечного ритма, так и с его урежением.
- Патологии дыхательной системы, при которых нарушается адекватная циркуляция крови в малом круге. Сюда относятся такие состояния, как тромбоэмболия легочной артерии, пневмония и бронхит.
- Гипертонический криз – это неотложное состояние, вызванное резким повышением артериального давления до индивидуально высоких цифр.
- Значительное утолщение сердечных стенок.
- Тампонада сердца, при которой происходит патологическое накопление жидкости в близлежащих тканях. Это сдавливает полости сердца и мешает его нормальной работе.
Далеко не всегда ОСН развивается вследствие нарушений в сердечно-сосудистой системе. Иногда этому могут способствовать и другие факторы, вплоть до несчастного случая:
- Различные инфекции, для которых миокард является одним из органов-мишеней.
- Инсульт в тканях головного мозга, последствия которого всегда непредсказуемы.
- Обширные травмы головного мозга или хирургические вмешательства на мозге.
- Отравление лекарственными препаратами или алкоголем, в том числе и хронические.
Симптомы острой сердечной недостаточности
Необходимо помнить о том, что острая сердечная недостаточность – это критическое состояние, вероятность летального исхода при развитии которого, очень высока. При малейшем подозрении на ее развитие нужно немедленно вызвать скорую, запросив бригаду кардиореанимации.
Симптомы правожелудочковой недостаточности:
- Одышка без физической нагрузки, которая переходит в удушье вследствие бронхоспазма;
- Боль за грудиной;
- Синюшность кожных покровов или приобретение кожей желтоватого оттенка;
- Холодный липкий пот;
- Набухание яремных вен, расположенных на шее;
- Увеличение печени в размерах и появление болезненных ощущений в области правого подреберья;
- Гипотензия, нитевидный пульс, ассоциированный с учащенным сердцебиением;
- Отеки в нижних конечностях;
- Накопление жидкости в брюшной полости.
Итак, очевидно, что правожелудочковая ОСН характеризуется преобладанием общих симптомов.
Симптомы левожелудочковой недостаточности:
- Появление одышки, быстро переходящей в удушье;
- Усиленное сердцебиение и аритмия;
- Резкая слабость и бледность кожи;
- Продуктивный кашель с пеной, в которой могут быть следы крови отчего она приобретает розовый оттенок;
- Характерные хрипы в легких.
Для левожелудочковой недостаточности характерны в основном легочные симптомы. Пациент стремится принять сидячее положение, опустив ноги на пол.
Диагностика острой сердечной недостаточности
Необходимо понимать, что из всего списка диагностических методов врач выбирает те, которые уместны в данной ситуации. При стремительном развитии симптомов и повышении вероятности летального исхода ориентироваться приходится только на клиническую картину.
В целом же при диагностике сердечной недостаточности кардиологи прибегают к следующим методам:
- Сбор анамнеза, в том числе и семейного. Врача будут интересовать перенесенные и хронические заболевания сердечно-сосудистой и дыхательной систем, а также несчастные случаи или травмы. Обязательно нужно рассказать кардиологу, какие препараты принимает или принимал пациент, а также особенности образа жизни. Если в семье были случаи внезапной смерти от ОСН или инфаркта, то и об этом обязательно нужно сообщить медикам.
- Общий осмотр пациента, во время которого проводится измерение давления, пульса, а также прослушивания тонов сердца и легких.
- Электрокардиограмма – классический метод выявления признаков нарушения работы отделов сердца.
- Общий анализ крови – также входит в список обязательных методов диагностики. Кардиолога будут интересовать такие параметры, как уровень лейкоцитов (повышается) и СОЭ (повышается), которые позволяют утверждать, что в организме есть очаг воспаления.
- Общий анализ мочи – помогает выявить не только возможные сердечные патологии, но и другие заболевания, которые могут развиться вследствие ОСН. Наиболее важными диагностическими параметрами являются уровень белка в моче, а также белых и красных кровяных клеток (лейкоцитов и эритроцитов).
- Биохимический анализ крови – позволяет получить более точную информацию о состоянии здоровья пациента. Важными показателями этого обследования являются уровень общего холестерина, а также уровень фракций высокой и низкой плотности. Важным диагностическим признаком также является уровень глюкозы в крови.
- Эхокардиография.
- Определение уровня АлАТ и АсАт – высокоспецифических биомаркеров, указывающих на воспалительный процесс в сердечной мышце.
- Рентген грудной клетки, который позволяет оценить размеры сердца.
- Коронароангиография – метод, который позволяет наглядно оценить адекватность снабжения сердца кислородом. Заключается во введении контрастного вещества в коронарные сосуды и их последующую визуализацию.
- МРТ – новейший метод исследования, который позволяет получить картину послойных срезов сердца.
Лечение острой сердечной недостаточности
ОСН является угрожающим для жизни больного состоянием, поэтому квалифицированная помощь должна быть оказана тотчас же. Бригада кардиореаниматологов проводит следующие мероприятия:
- Восстановление нормального ритма сердца, в случае его нарушения.
- Восстановление нормального кровотока по поврежденным сосудам, если имел место инфаркт миокарда. Для этого внутривенно вводятся специальные вещества, растворяющие тромбы.
- Экстренное хирургическое вмешательство для восстановления целостности сердечной мышцы, если причиной острого нарушения гемодинамики стал ее разрыв.
- Снятие астматического приступа, который явился причиной застойной правожелудочковой недостаточности.
- Устранение тромбоэмболии легочной артерии (в случае правожелудочковой недостаточности).
- Кислородотерапия.
- Седация пациента и обезболивание, для которого чаще всего прибегают к наркотическим анальгетикам.
- Симуляция сократительной активности миокарда при помощи сердечных гликозидов и кардиотоников.
- Снижение объема циркулирующей крови методом форсирования диуреза и ограничения водного режима (уменьшение объема циркулирующей жидкости).
- Улучшение сосудистого кровообращения.
Необходимо помнить о том, что при наличии малейших подозрений на развитие ОСН необходимо немедленно вызвать карету скорой помощи. Промедление в этом вопросе чревато смертью пациента, особенно если речь идет о молниеносном типе развития. В таком случае у врачей есть не более получаса на проведение всех реанимационных мероприятий.
Профилактика развития острой сердечной недостаточности
На сегодняшний день не существует специфической профилактики ОСН. Все мероприятия, рекомендуемые кардиологами, укладываются в понятие «здорового образа жизни» и сводятся к следующим рекомендациям:
- Регулярные профилактические осмотры у терапевта, кардиолога и других профильных специалистов в зависимости от наличия хронических заболеваний.
- Полный отказ от курения и ограничение потребления спиртных напитков. В случае если у пациента диагностированы хронические заболевания сердца или иных органов и систем, то лучше полностью исключить алкоголь.
- Контроль за массой тела и ее постепенное снижение в случае ожирения.
- Показаны умеренные физические нагрузки, интенсивность которых подбирается в зависимости от состояния здоровья пациента.
- Исключение стрессов и других психоэмоциональных перегрузок. Тщательное соблюдение режима работы и отдыха.
- Соблюдение принципов здорового питания, то есть исключение из рациона быстрых углеводов и насыщенных жиров, особенно животного происхождения.
- Ежедневный самостоятельный контроль артериального давления.
Источник: http://bezboleznej.ru/ostraya-serdechnaya-nedostatochnost
Причины острой коронарной недостаточности и внезапной смерти
Каждый орган человеческого тела выполняет определенную функцию. В структурной иерархии сердце занимает одну из ведущих позиций по обеспечению жизнеспособности.
Если происходит нарушение сердечной деятельности, возникает риск развития угрожающих состояний. Около 80% остановки кровообращения связано с возникновением фибрилляции желудочков, оставшиеся нарушения связаны с асистолией и электромеханической диссоциацией.
Причины, на основе которых возникает острая коронарная недостаточность и внезапная смерть, являются первичным фактором, запускающим каскад патологических механизмов.
Суть патологии
Острая коронарная недостаточность представляет собой состояние, при котором потребность миокарда в кислороде и питательных веществах превышает поступление важных субстанций.
Остроту процесса характеризует внезапное возникновение дефицита необходимых компонентов.
Поскольку работа сердечной мышцы требует высоких энергозатрат, в миокарде быстро исчерпываются резервные запасы и клетки начинают гибнуть в первую очередь от недостатка кислорода. Мертвая ткань не способна выполнять свою функцию.
Участок некроза, находящийся на пути проводящей системы сердца, провоцирует возникновение аритмии. Гибель клеток, охватывающая большую часть миокарда, влечет непосредственное нарушение сократительной функции.
Таким образом, острая коронарная недостаточность является опасным состоянием, на основе которого может быстро произойти внезапная остановка сердца.
Что может стать причиной
Большинство случаев острого недостаточного кровоснабжения миокарда происходит на фоне имеющейся хронической патологии:
- Наличие тромбов венозного русла (варикозная болезнь). Оторвавшийся сгусток закрывает просвет артерии, нарушает кровоток этой зоны. Этот механизм наблюдается при любой тромбоэмболии, но наиболее опасен в случае перекрытия легочных, мозговых и коронарных сосудов.
- Атеросклеротическое поражение коронарных ветвей суживает просвет артерий. Воздействие дополнительных факторов (спазм, травма, местное воспаление) приводит к полному перекрытию сосуда.
- Стрессовая ситуация, алкогольная, никотиновая интоксикация приводят к выбросу биологически активных веществ, влекущих возникновение коронароспазма.
- Механическое сдавливание венечных артерий извне при рядом расположенной опухоли или метастазе.
- Коронарный артериит (за счет первоначального отека и последующего склеротического изменения стенки после выздоровления).
- Травма сосуда.
Возможные исходы
Ишемические изменения вследствие ухудшенного сердечного кровоснабжения могут не иметь значимых клинических проявлений. С дальнейшим усугублением ситуации происходит нарастание симптоматики вплоть до развития угрожающих состояний.
Крайним вариантом резкого ухудшения состояния становится внезапная коронарная смерть.
Проявления недостаточности венечного кровообращения
Вариативность клиники при островозникшей коронарной недостаточности зависит от уровня и степени ишемии.
Значимые проявления отмечаются в виде стенокардии. Больные отмечают загрудинные боли разной степени интенсивности, с возможной иррадиацией в лопатку, плечо, надплечье и кисть.
Симптоматика может быть чрезмерно выраженной, продолжаться более часа. Пациентов при этом охватывает чувство паники, боязнь умереть.
Подобная клиника позволяет заподозрить начинающийся инфаркт.
Дефицит кровоснабжения миокарда в дальнейшем влечет развитие сердечной недостаточности, которая сопровождается бледностью кожных покровов, цианозом.
Застой крови в легких приводит к пропотеванию плазмы внутрь альвеол, развивается отек легких, усугубляющий ситуацию.
Недостаточное поступление кислорода к мозгу оборачивается критической потерей сознания.
Если кровоснабжение миокарда полностью и быстро прекращается, сердце становится неспособным к адекватному сокращению. Развивается внезапная коронарная смерть без предшествующего видимого ухудшения состояния.
Первоочередные действия
Лечение сердечно-сосудистых нарушений подразделяется на этапы. Начальным и простым, проводимым с минимальным набором медикаментов является оказание самопомощи.
Отсутствие квалифицированных навыков при этом не умаляет значения проводимых мероприятий.
Часто своевременный прием необходимых таблеток в самом начале клинических проявлений становится спасением для пациента.
Необходимо отметить, что все существующие универсальные алгоритмы самопомощи являются базой по составлению индивидуального плана действий для конкретного больного.
Пациенту, наблюдаемому с хронической кардиальной патологией, рекомендации по самопомощи в экстренных ситуациях предоставляет его лечащий врач.
Среди базовых медикаментов используют нитроглицерин в таблетированной форме или спрей, прием аспирина либо клопидогреля показан для профилактики осложнений.
В аптечке больных с артериальной гипертензией должны быть гипотензивные препараты (эналаприл, анаприлин).
Реанимационные мероприятия
Острая коронарная недостаточность может стать причиной, по которой развивается внезапная клиническая смерть. Любой человек, ставший свидетелем остановки кровообращения, может спасти пострадавшему жизнь. Для этого достаточно владения базовыми навыками сердечно-легочной реанимации.
В первую очередь при возникновении подобной ситуации стоит позвонить по номеру «03» либо «112». В зависимости от сотового оператора вызывающего человека номера скорой набираются как «030» для МТС, Мегафон, Теле-2 и «003» для Билайн.
Руки, оказывающего помощь, устанавливают на нижнюю треть грудины, выпрямляют в локтях, кисти скрещивают и начинают выполнять компрессии. Глубина давления составляет около 1/3–1/2 от грудной клетки (5–6 см взрослому пострадавшему). Стараются достигнуть частоты компрессий до 100 раз в минуту.
Сопровождается массаж сердца проведением ИВЛ с частотой 30 давлений на 2 вдоха. При выполнении вдвоем важно помнить, что человек, осуществляющий компрессии должен отсчитывать в обратном порядке надавливания, начиная с 5 это делается вслух. Такая организация помогает скоординировать действия обоих спасающих.
Дальнейшие действия
Но прежде чем состояние пациента стабилизируется и улучшится, пациенту требуется проведение квалифицированной медицинской помощи.
Фельдшеры, а затем врачи проводят внутривенное вливание лекарств, возможно понадобится применение тромболитических препаратов, подключение аппаратной оксигенации и осуществление других мероприятий интенсивной терапии.
Ежегодно регистрируется огромное количество летальных исходов от внезапной остановки сердца даже среди относительно молодых лиц.
Профилактические мероприятия помогают предотвратить развитие угрожающих состояний, поэтому важно своевременно выявлять имеющиеся отклонения, соблюдать режим нагрузок, правильное питание и отказаться от вредных привычек.
Источник: https://VseOSerdce.ru/disease/chd/prichiny-ostraya-koronarnaya-nedostatochnost-vnezapnaya-smert.html
Острая сердечная недостаточность: симптомы помощь и рекомендации
Симптоматика при опасных заболеваниях сердечно-сосудистой системы зачастую явно выражена. При появлении болезненных и неприятных ощущений следует незамедлительно обращаться за помощью к специалисту. Если вовремя не провести терапию, развиваются осложнения, в частности, сердечная недостаточность, которая в итоге может привести к смерти.
Специфика патологии
Острая сердечная недостаточность (ОСН) относится к наиболее опасным проявлениям болезней сердца и состоит в резком нарушении его сократительной функции, что приводит к неспособности проведения крови и получения кислорода другими органами. Вследствие этого происходит давление на правый или левый желудочек (в зависимости от формы заболевания), и снижается уровень работоспособности организма.
Патология может внезапно появиться на фоне уже имеющейся ОСН при тяжелой форме, или же стать ее первым проявлением. Чаще всего заболевание развивается на фоне перенесенного инфаркта миокарда. ОСН может спровоцировать сердечную астму и отечность легких.
Болезнь характеризуется внезапностью появления. Развитие приступа до критической формы происходит как за 5-7 минут, так и за 6 часов. Проявиться патология может у мужчин, женщин и детей независимо от возраста.
Классификация заболевания
Определение разновидности заболевания играет важную роль в его последующем лечении. В зависимости от места локализации выделяются следующие типы:
- Левожелудочковая недостаточность. Причиной развития становится застойное состояние малого круга кровообращения и повышение давления в легочных артериях. При отсутствии движения кровотока развивается нарушение газообмена и отечность, сопровождающаяся попаданием крови в ткань легких. Результатом становится развитие сердечной астмы с последующими приступами удушья.
- Правожелудочковая недостаточность. Развивается вследствие появления венозных застойных процессов в большом круге кровообращения, и может стать сопутствующим фактором при пневмотораксе, декомпрессии или стволовой эмболии. Форма характеризуется отечностью частей тела и одышкой, сильным увеличением печени с резким ощущением боли.
- Смешанный тип. Включает в себя два предыдущих. Является наиболее опасным по причине прекращения нормального кровообращения во всем организме.
Существует классификация Киллипа, в которой основой для разделения типов заболевания служат клинические проявления и результаты рентгенологического исследования болезни:
- Отсутствие проявлений и симптоматики.
- Появление влажных хрипов в легких и появление первых признаков нарушения процесса кровообращения.
- Отечность становится выраженной, а хрипы наблюдаются в большей части области легких.
- Развивается кардиогенный шок, нарушается почечная функция выделения, АД падает до 90 мм рт. ст., а внешним проявлением служит холодный пот и резкое побледнение кожи.
Заболевание также разделяется на виды в зависимости от степени его тяжести. Основанием для выделения служит степень нарушения функционирования системы кровообращения, их выделяют четыре:
- Застоя нет, циркуляция происходит в нормальном режиме, состояние кожных покровов не нарушено.
- Не наблюдается признаков нарушения венозного кровотока, застой в легочном кругу умеренный.
- Периферическое кровообращение нарушается, признаков торможения венозного оттока нет.
- Одновременное проявление недостаточности кровотока и легочного застоя.
В тяжелых случаях клиническая картина каждого вида может дополняться рефлекторным или аритмическим шоком.
Причины патологии
Заболевание может появиться самостоятельно, или в комплексе с уже имеющимися болезнями. Основными причинами, провоцирующими ОСН, становятся проблемы с работой сердца:
- кардиомиопатия;
- инфаркт миокарда;
- миокардит;
- сердечная тампонада;
- аритмия;
- эндокардит;
- кардиосклероз.
Причиной также могут стать патологические изменения в строении сердца, его камер, артерий, капилляров и вен, гипертрофия миокарда.
К развитию патологии приводят также болезни несердечного характера:
- бронхит;
- пневмония;
- астма;
- инсульт;
- сахарный диабет;
- инфекционные и вирусные заражения.
На сегодняшний день проводятся активные исследования влияния на появление острой сердечной недостаточности различных групп препаратов, призванных лечить данные заболевания.
Риск появления ОСН увеличивают следующие факторы:
- наличие вредных привычек;
- травмы грудной клетки и головного мозга;
- аллергия и анафилактический шок;
- отравление (как пищевое, так и химическими веществами);
- стрессы и нервные потрясения;
- чрезмерное применение седативных средств и антидепрессантов.
Негативное влияние на организм оказывает курение. Оно приводит к сужению сосудов, которые перестают выполнять свои задачи в полном объеме, и может спровоцировать патологию. Женщины часто подвержены недугу во время беременности или при менопаузе, когда появляется чрезмерная нагрузка на сердце.
Основные симптомы
Клиническая картина при проявлении заболевания ярко выражена. Симптоматика может появляться сразу или развиваться на протяжении 2-5 часов. Однако, в первые секунды пациент ощущает резкое ухудшение самочувствия, сопровождающееся следующими проявлениями:
- одышка при попытке принять положение лежа;
- посинение, отечность и похолодание конечностей;
- гипотермия;
- ощущение боли в области грудной клетки и сердца;
- снижение концентрационной способности;
- потеря сознания, головокружение и слабость;
- удушающий кашель, при котором может появляться пена;
- нерегулярная ритмика сердца.
Резкое проявление недуга может сопровождаться кардиогенным шоком и острым коронарным синдромом. Общие симптомы одинаковы для ОСН обоих желудочков, а специфические могут отличаться. В некоторых случаях все признаки появляются одновременно, в остальных – только некоторые из них.
Основные симптомы у детей
Появление патологии возможно с раннего возраста. У детей при ОСН нарушается сердечная способность к метаболизму и кровообращению в области миокарда, что приводит к снижению функционирования прочих органов.
В зависимости от возраста возможно появление заболевания вследствие таких причин:
- с первых дней рождения – гипоплазия желудочков, коарктация аорты;
- до 3-месячного возраста – тахикардия, дренаж легочных вен;
- до 5 лет – следствие нервного напряжения, испуга, аритмии, пневмонии;
- от 5 лет и старше – все вышеперечисленные причины, к которым добавляется ревматизм и инфекционный эндокардит.
Инфекционные заболевания (грипп, дифтерия), токсическое поражение миокарда, интоксикация и пороки сердца также могут привести к развитию патологии. Болезнь возникает у здоровых детей вследствие физических перегрузок или у тех, кто имеет проблемы с сердцем. Симптоматика, осложнения и течение заболевания схожи с признаками у взрослых.
Первая медицинская помощь
В первую очередь необходимо вызвать бригаду медиков для оценки состояния пациента и его последующей госпитализации в медицинское учреждение. Неотложная помощь должна проводиться быстро для того, чтобы увеличить шансы на положительный исход. Следует выполнить ряд следующих действий:
- обеспечить больному приток свежего воздуха (открыть окна, освободить дыхательные органы от стесняющей одежды или украшений);
- усадить пациента в максимально удобную позу с приподнятой спиной;
- нейтрализовать признаки страха и паники с помощью седативных средств (Валидол, Валериана);
- измерить давление и при показаниях ниже 90/50 положить под язык таблетку Нитроглицерина или Нитросорбида.
В тяжелых случаях возможна потеря сознания и отсутствие эффективности вышеописанных методов. Тогда необходимо провести первичные реанимационные мероприятия:
- непрямой массаж сердца при отсутствии сердцебиения;
- искусственное дыхание, если пострадавший не дышит.
Основные методы лечения
После того, как приступ удалось купировать, начинается стационарная терапия. Главными задачами на этом этапе становятся повышение способности сердца к сокращению, снижение времени задержки кровообращения и профилактика появления тромбов.
Для определения тактики и стратегии лечения специалист изучает анамнез пациента и проводит следующие диагностические мероприятия:
- физикальное обследование;
- ЭКГ;
- ЭхоКГ;
- коронарография;
- инвазивный мониторинг;
- МСКТ;
- МРТ;
- общий и биохимический анализы крови и мочи.
Необходимым является постоянный мониторинг состояния организма и самочувствия пациента. Терапевтические мероприятия должны проводиться параллельно с диагностикой.
В стандартных случаях назначаются следующие группы препаратов:
- Инотропные агенты (Допамин, Норадреналин, Добутамин). Нормализуют сократительную способность миокарда.
- Вазодилататоры (Нитрогрицерин, Несиритид). Снижают артериальное давление и увеличивают уровень проводящей способности сосудов.
- Бета-блокаторы (Анаприлин, Метопролол, Корданиум). Купируют симптомы повышенного АД и ослабляют нагрузку на сердце.
- Диуретики (Фурасемид, Аспаркам). Выводят лишнюю жидкость и снижают отечность.
- Вазопрессоры (Норадреналин). Оправдано применение при кардиогенном шоке.
Вазодилататоры при ОСН
В случае неблагоприятного течения заболевания и отсутствия эффекта от медикаментозной терапии проводится хирургическое вмешательство в виде установки кардиостимулятора, замены сердечного клапана или трансплантации сердца.
Для последующего поддержания нормального состояния организма после приступа необходимо выполнять следующие действия:
- прохождение профилактических осмотров;
- отказ от курения и алкоголя;
- соблюдение диеты;
- нормализация режима сна;
- избегание стрессовых ситуаций.
ОСН – широко распространенная сердечная патология. При появлении первичной симптоматики следует немедленно обратиться за квалифицированной помощью для того, чтобы избежать осложнений. При игнорировании проблемы возможен летальный исход.
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Источник: https://simptomov.com/kardio/nedostatochnost/ostraya/
Как проявляется острая сердечная недостаточность
При внезапной неспособности сердца к сокращению желудочков поток крови в легкие и аорту уменьшается.
Возникшая острая недостаточность (ОСН) проявляется кардиогенным шоком, отеком легочной ткани или сердечной астмой. Чаще всего бывает на фоне инфаркта, острого воспаления миокарда, критического нарушения ритма.
При отсутствии интенсивной терапии или при тяжелом поражении сердца исходом является смерть больного.
Причины острой сердечной недостаточности
Прекращение сердечной деятельности в острой форме возникает при таких состояниях:
Существуют и внесердечные причины ОСН – тяжелые инфекции, сепсис, острая пневмония, тяжелый инсульт или обширное оперативное вмешательство. Невозможность сердца к сокращениям желудочков возникает также и при:
- почечной недостаточности;
- обострении бронхиальной астмы с эмфизематозом легких;
- закупорке легочной артерии тромбом или эмболом;
- тяжелой интоксикации, включая лекарственную и алкогольную;
- феохромоцитоме и тиреотоксикозе.
Непосредственными механизмами, которые приводят к ОСН, является снижение сократительной способности камер сердца из-за падения числа функционирующих клеток (инфаркт, миокардит, дистрофия миокарда, кардиомиопатия, аритмия), возникновения препятствия для выброса (гипертензия в аорте или легочной артерии, порок) или перегрузке при повышенном объеме циркулирующей крови (массивное вливание растворов).
Механическое повреждение сердца при инфаркте или пороке, травме или эндокардите также может вызывать декомпенсацию кровообращения в случаях:
- дефекта перегородки;
- развития клапанной недостаточности;
- отрыва частей клапана;
- разрыва хорд, сосочковых мышц.
Рекомендуем прочитать о хронической сердечной недостаточности. Вы узнаете о симптомах и диагностике патологии, а также о хирургических и электрофизиологических методах лечения.
Почему развивается сердечно-легочная недостаточность
При слабости сердечной мышцы левого желудочка он не может полноценно опустошаться в период сокращения. Остаточный объем крови ведет к переполнению и нарушению поступления крови в него из предсердия и легочных сосудов.
Застой, повышенное давление в малом круге кровообращения стимулируют выход жидкой части в пульмональную ткань. Когда такое пропотевание существенно превышает способность обратного всасывания в сосуды, формируется отек легких.
Клиническими проявлениями этого состояния является тяжелая одышка, приступы удушья, цианотичный оттенок кожи. Острое возникновение сердечной и легочной недостаточности обычно связано с инфарктом сердечной мышцы, эмболией легочного ствола, декомпенсацией порока сердца или тяжелым течением миокардита.
Формы патологии
Острая недостаточность работы сердца возникает в виде таких клинических форм:
- застойная – правого желудочка (увеличенная печень, отеки, асцит) и левожелудочковая (отек легких, сердечная астма), левопредсердная (митральная);
- с низким выбросом крови – аритмическая, рефлекторная или истинная форма кардиогенного шока.
Симптомы и признаки у больного
В зависимости от преобладающего снижения функции какого-либо из отделов сердца острая декомпенсация кровообращения может протекать с различными клиническими проявлениями.
Правого желудочка
Недостаточное опорожнение правых сердечных камер приводит к застою по большому кругу кровообращения с такими симптомами:
- набухшие шейные вены;
- увеличенный размер печени с сильными болями в подреберье справа;
- учащение пульса;
- боль или ощущение давления в груди;
- появление отеков на ногах, на спине у лежачих больных.
Так как снижается поступление крови в левые отделы сердца, то возникает падение давления в артериальной сети, вплоть до кардиогенного шока.
Левого желудочка
Этот вид недостаточности диагностируется чаще всего при критических состояниях, существуют также варианты поражения обоих желудочков, левого предсердия, но все они имеют похожие признаки. Симптомы сердечной декомпенсации по левожелудочковому типу:
- приступы удушья, которые сильнее в положении лежа, что вынуждает пациентов находиться в сидячем положении;
- кашель сухой, затем с пенистой, розоватой мокротой;
- бледность, синюшность кожи;
- возбуждение, страх смерти.
Клиническими эквивалентами этой формы патологии являются отек легких и сердечная астма.
Кардиогенный шок
Развивается при обширном повреждении мышцы сердца, повторных острых нарушениях коронарного кровотока, у пожилых людей, на фоне тяжелой формы артериальной гипертензии или сахарного диабета. Выраженное снижение давления сочетается с нарушением выведения мочи, недостаточностью питания головного мозга. Его проявлениями бывают:
- заторможенность;
- холодная, бледная кожа;
- липкий пот;
- кожные покровы с мраморным рисунком;
- слабый, нитевидный и учащенный пульс.
При аритмии шок возникает из-за несинхронной деятельности камер сердца или резкого учащения (замедления) частоты сокращений. После восстановления ритма кровообращение нормализуется достаточно быстро.
При болевой форме шока (рефлекторной) возрастает влияние на сердце блуждающего нерва. Артериальная гипотензия и брадикардия обычно хорошо поддаются терапии с использованием обезболивающих средств.
Симптомы острой сердечной недостаточности перед смертью
У части пациентов смертельный исход возникает настолько остро, что не успевают появиться симптомы-предвестники. В некоторых случаях возможно выявить признаки ухудшения состояния:
При развитии фибрилляции желудочков из-за неэффективного сердечного выброса прекращается питание тканей головного мозга. Вначале возникает предобморочное состояние, утрачивается ясность сознания, появляется шумное и аритмичное дыхание, непроизвольные сокращения скелетных мышц. Кожные покровы становятся бледными, холодными, с землистым оттенком.
При остановке сокращений отсутствует пульс на крупных артериях, нет реакции зрачка на свет, прекращается дыхание. По истечению 3 минут после остановки поступления крови в головной мозг изменения в нем становятся необратимыми, наступает смерть.
Диагностика состояния
При осмотре пациента обращают внимание на наличие отеков, увеличение печени, прослушивание хрипов в легких, глухость сердечных тонов, ослабление первого тона и акцент второго над аортой или легочной артерией, появление 3 тона над верхушкой, тахикардию и аритмию. Артериальное давление резко снижено при развитии шока.
Дополнительное исследование проводится обычно для установления причины ОСН и проведения дифференциальной диагностики:
- ЭКГ – признаки перегрузки отделов сердца, инфаркта, аритмии;
- рентгенография легких нужна для определения симптомов гипертензии, застоя крови, отека;
- УЗИ сердца с допплерографией позволяет обнаружить снижение функции, пороки строения, ослабление сократимости миокарда, его гипертрофию, аневризму, травматические повреждения;
- МРТ – можно определить объем сердца, состояние стенок, околосердечной сумки, протяженность инфаркта;
- анализ крови, биохимические пробы, содержание кислорода, липидов, глюкозы, BNP протеина, электролитов, кардиоспецифических ферментов;
- анализ мочи требуется для исследования работы почек.
Интенсивная терапия
При наличии аритмии нужно вначале восстановить нормальный ритм сердца, при инфаркте требуется специфическая терапия для возобновления коронарного кровообращения. При острой левожелудочковой недостаточности назначают:
- Лазикс внутривенно без разведения от 20 до 200 мг;
- Морфин при выраженной боли, возбуждении, частом дыхании – 1 мл в 20 мл физраствора в вену;
- нитраты (при отсутствии гипотензии и выраженной легочной гипертензии), необходимы при любой ОСН на фоне инфаркта – внутривенно капельно Кардикет или Нитроглицерин.
Нарастающий отек легких может потребовать достаточно известных немедикаментозных методов – наложение жгутов на конечности, кровопускание и ингаляции кислорода с пеногасителем. При низкой эффективности проведенных мероприятий к терапии подключают гормоны (8 — 10 мг Дексаметазона) и Гепарин внутривенно.
Кардиогенный шок или застой крови с выраженной гипотонией считаются показанием к назначению препаратов, увеличивающих сократительную способность сердца: Норадреналин, Добутамин, Дофамин.
Если шок не сопровождается легочным застоем или увеличением печени, то перед использованием сосудосуживающих средств пациентам вводят заменители плазмы крови (Реополиглюкин, Стабизол, Рефортан) в объеме 400 мл под контролем частоты пульса и давления. При обезвоживании их заменяют на изотонический раствор хлорида натрия.
Если медикаменты оказались неэффективными, то проводится баллонная контрпульсация для временного поддержания кровообращения в организме. Она обычно предшествует оперативному вмешательству.
Лечение после
Устойчивое восстановление основных показателей гемодинамики служит поводом для перевода пациента из реанимационного в кардиологическое отделение. Для поддержания работы сердца используют:
- сердечные гликозиды, они увеличивают силу сокращений сердца, повышают мочевыделение, улучшают переносимость физической активности (Строфантин, Целанид, Дигоксин);
- ингибиторы АПФ расширяют сосуды, уменьшают нагрузку на сердце (Лизиноприл, Рами Сандоз);
- нитраты с пролонгированным действием улучшают коронарное кровообращение, заполнение желудочков, повышают сердечный выброс (Моночинкве, Изокет);
- мочегонные выводят избыточную жидкость, предотвращают отеки (Гипотиазид, Лазикс);
- бета-блокаторы – понижают число сердечных сокращений, что улучшает заполнение желудочков в период диастолического расслабления (Корвитол, Беталок);
- антиагреганты и антикоагулянты облегчают движение крови, тормозят процесс образования кровяных сгустков (Тромбо Асс, Варфарин);
- средства, улучшающие обмен веществ и электролитов (Мексикор, Цитохром, Неотон, Рибоксин, Предуктал, Панангин).
Рекомендуем прочитать о сердечной недостаточности. Вы узнаете о том, что понимают под сердечной недостаточностью, основных симптомах хронической слабости сердечной мышцы, а также о лечении ягодами и травами.
А здесь подробнее о скрытой сердечной недостаточности.
Острая сердечная недостаточность появляется при резкой неспособности желудочков к сокращениям. Это вызывает жизнеугрожающие состояния – легочное сердце, отек легких, шок. В зависимости от преобладания дисфункции правой или левой части сердца возникает застой по легочному или большому кругу кровообращения.
Для постановки диагноза чаще всего достаточно типичной клинической картины и данных основных методов обследования. Пациентам требуется срочная госпитализация и неотложное возобновление кровотока, так как при прекращении питания головного мозга и сердца быстро наступает смерть.
Источник: http://CardioBook.ru/ostraya-serdechnaya-nedostatochnost/
Причины внезапной сердечной смерти, как ее предотвратить?
Внезапная сердечная смерть – это смерть при неожиданной остановке сердца. После резкого прекращения работы сердечного насоса полностью останавливается кровоток в тканях организма.
Даже трехминутное прекращение поставки кислорода может вызывать непоправимые нарушения в работе мозга, если вовремя не восстановить кровообращение, смерть человека неминуема.
На внезапную сердечную смерть приходится только около 1 случая на 1000 населения. Проблема состоит в том, что больше 90% таких смертей болезнь постигает людей вне стационара, люди умирают мгновенно, без возможности получить адекватную первую помощь.
Определение «внезапная сердечная смерть»
Данный диагноз включает в себя следующие случаи:
- Смерть больного наступила не более чем через 1 час после появления патологической симптоматики;
- Произошла быстрая смена состояния пациента от относительного благополучия до резкого ухудшения и смерти;
- Летальный случай не был связан с применением насилия, травматизмом, отравлением и другими факторами.
Атеросклероз — основная причина внезапной остановки сердца
Причины острой коронарной недостаточности
Острая коронарная недостаточность, которая может вызвать летальный исход, имеет множество причин. Их все объединяет факт изменения привычного режима работы сердца.
Внезапная смерть чаще развивается вследствие ишемической дистрофии миокарда – болезни, которая связана с недостаточными поставками кислорода к сердечной мышце. В таких условиях она не может работать в нормальном режиме, и постепенно начинает отмирать.
К ишемии сердца приводят такие болезни, как гипертония, ожирение, повышенное тромбообразование. Бляшки различного происхождения частично перекрывают кровоток, со временем вызывая сердечный приступ.
Среди других весьма распространенных причин внезапной смерти числятся следующие патологии:
- У молодых смерть чаще всего наступает из-за необнаруженного вовремя порока. До определенного момента подобные аномалии могут не давать о себе знать, хотя, по тем, или иным причинам они могут резко ухудшить состояние больного, вплоть до летального исхода.
- Эмболия венечных сосудов при воспалении внутренней оболочки сердца.
- Коронарный атеросклероз.
- Хроническая сердечная недостаточность.
- Кардиомиопатия различного происхождения, ведущая к нарушениям кровоснабжения, или иннервации стенок сердца.
- Заболевания, нарушающие общий обмен веществ (амилоидоз). В таком случае возникает опасность изменения структуры клапанного аппарата.
- Врожденные аномалии клапанов сердца, или сосудов.
- Опухолевые образования.
- Неадекватные физические нагрузки, вызывающие рефлекторную остановку сердца.
- Опасные аритмии вроде фибрилляции предсердий и желудочков.
Инфаркт миокарда не всегда вызывает мгновенную смерть, но и он может быть ее причиной.
Зная, из-за чего наступает мгновенная смерть, можно вовремя начать профилактические меры. Но, как же распознать тревожные симптомы, которые могут говорить о ее близости?
Признаки внезапной смерти
Характерные симптомы перед смертью, возникают примерно у 75% внезапно погибших людей. Однако, бывают и случаи, когда человек уходит в иной мир, так и не почувствовав ничего необычного. Сюда входят случаи смерти во сне, при ишемической болезни, не сопровождающейся болевой симптоматикой.
Обычно перед скоропостижной смертью человек испытывает следующие ощущения:
- Тяжесть, или боль в области сердца;
- Нарастающую одышку, чувство нехватки воздуха;
- Резкую усталость;
- Потемнение в глазах, потерю сознания;
- Резкую аритмию, чувство, будто сердце, пытается выпрыгнуть из грудной клетки, бешено колотится.
Подобные симптомы могут предвещать надвигающуюся угрозу. Однако, не стоит чрезмерно волноваться, обнаружив у себя один из них. Необходимо обратиться к специалисту для обследования.
Фибрилляция желудочков имеет характерную предсмертную симптоматику. Человек чувствует резкое, аритмичное биение сердца. Голова начинает кружиться, из-за падения давления силы быстро покидают человека.
После потери сознания отмечается присутствие шумного дыхания, может содрогаться в судорогах. Последние возникают через пару минут, когда постепенно в результате гипоксии начинает отмирать мозг.
При осмотре можно обнаружить, что кожа пострадавшего приобрела бледный оттенок, зрачки обычно расширяются, пропадает реакция на световые раздражители.
Диаграмма — распределение причин ВСС в молодом возрасте
Сердце останавливается, пропадает пульс и сердцебиение. Без адекватных реанимационных мер наступает клиническая, а затем и биологическая смерть. Вслед за мозгом необратимые изменения начинаются в сердце, легких, мускулатуре и всех органах.
Почему возникает риск внезапной сердечной смерти?
Кроме болезней, которые часто осложняются внезапной сердечной смертью, существует целый ряд факторов, увеличивающих риск столкнуться с данным состоянием.
К таким патологиям относятся:
- Электрическая нестабильность проводящей системы сердца;
- Дисфункция левого желудочка;
- Гипертрофическая ишемия (в отличие от ишемии, развивающейся вследствие закупорки венечных сосудов, развивается более медленно и не всегда приводит к серьезным последствиям).
Сами они редко убивают, однако их прогрессирование грозит развитием более опасных заболеваний. Существует также ряд некардиогенных факторов риска, речь о которых пойдет дальше.
Кардиогенные факторы
Электрическая нестабильность создает серьезную угрозу развития аритмий, или предсердно-желудочных блокад. Из-за них также могут случиться неожиданные приступы фибрилляции предсердий и желудочков. Исследования показали, что продолжительные пароксизмы со временем приводят к прогрессирующему истощению сердечной мышцы, ее сократительных и проводящих волокон.
Немалую роль в развитии внезапной сердечной смерти играет сужение коронарных артерий.
При вскрытии эта патология обнаруживалась почти у 90% умерших. Она нередко бывает причиной постепенной ишемизации стенок сердца, или даже моментальной бессимптомной смерти в случае полного спазмирования (сжатия) просвета.
Дисфункция левого желудочка также играет не последнюю роль в летальных исходах подобного рода. Недостаточность сердечной деятельности в период декомпенсации грозит смертью больного. Когда показатель сердечного выброса падает ниже 40% от нормы, организм перестает получать достаточное количество крови.
Гипертрофия левого желудочка – прямое следствие его дисфункции. Сердце пытается нарастить массу для продолжения нормальной работы, но со временем сосуды и нервы отстают от растущей мускулатуры. Ткани больше не получают достаточно питательных веществ и со временем медленно умирают.
Некардиогенные факторы
Причина внезапной сердечной смерти иногда кроется в мелких деталях. К факторам риска причисляют возраст и пол пациента. Обычно она поражает мужчин в возрасте от 45 до 75 лет. Но смертность от инфаркта миокарда, при лечении в условиях стационара, выше среди представительниц женского пола.
Общие факторы, повышающие риск внезапной сердечной смерти, включают также:
- Курение;
- Постоянный стресс;
- Избыточный вес;
- Злоупотребление алкоголем;
- Повышенный уровень липидов в крови;
- Недостаточность магния и селена – элементов, необходимых для обеспечения нормальной сократительной способности сердца.
Эти факторы не имеют такого значения, как кардиогенные, но отрицать их связь с внезапной смертью также нельзя. К примеру, постоянный стресс приводит к нарушению вегетативной иннервации сердца, что в свою очередь нарушает работу синусового узла и всей проводящей системы сердца.
Из этого можно сделать вывод, что даже вполне незначительные факторы, в перспективе могут иметь серьезные последствия для здоровья.
Генетически детерминированный синдром удлинения интервала QT, идиопатическая фибрилляция желудочков, синдром внезапной смерти младенцев – все эти состояния связаны с генетическими факторами.
Особую угрозу для молодых пациентов представляет синдром Бругада – болезнь, для которой характерны приступы желудочковой тахикардии, внезапная смерть при полном отсутствии любых признаков поражения сердечной мышцы.
На ЭКГ наблюдается следующая картина:
- Правая ножка пучка Гиса блокирована и не пропускает электрические импульсы;
- Сегмент ST в некоторых отведениях поднимается выше нормального уровня;
- Периодически удлиняется интервал R-R.
Эта аномалия до сих пор достаточно не изучена и относится к опасным заболеваниям, грозящими летальным исходом.
Что такое патанатомия и патофизиология состояния?
Кардиальная смерть в большинстве случаев сопровождается развитием изменений в сердечной ткани. Патанатомически в таких случаях обнаруживается значительная зона ишемизации ткани, выглядящая, как посеревший участок на фоне нормальной сердечной стенки.
На сердце внезапно умерших часто обнаруживают участки кардиосклероза и рубцевания, как при инфаркте миокарда. Отличие состоит в том, что более 50% этих изменений поражают именно проводящие пути, что может стать причиной острой остановки сердечной деятельности.
Электронная микроскопия обнаруживает необратимые изменения в клетках миокарда уже через 15 – 20 минут после прекращения коронарной циркуляции. Запускают этот процесс спазмирование, или тромбирование сосудов.
По одной из теорий закупорка происходит в мелких сосудах миокарда, снабжающих участки, содержащие проводящие волокна. Даже мелкая ишемизация приводит к сбоям в проводимости и может стать причиной фибрилляции желудочков.
Норма, фибрилляция желудочков, асистолия
Диагностика сердечной смерти
Диагноз «внезапная сердечная смерть» устанавливается только после полной биологической смерти пострадавшего. Делается это путем вскрытия, на котором патологоанатом определяет, умер пациент по естественным причинам, или нет.
Определить, скончался ли пациент от проблем с сердцем, позволяет анамнез его жизни. Врач изучает его, определяя наличие хронических заболеваний, патологий общего обмена, присутствие важных факторов риска, семейную предрасположенность к заболеваниям сердца.
При внешнем осмотре определяется отечный синдром, изменения цвета кожи, изучается изменение размеров сердца. Патологоанатом отмечает наличие у пациента избыточного веса и липидных отложений на стенках артерий.
Относительно прижизненных диагностических мер, которые помогут исключить летальный исход при тех, или иных заболеваниях, рекомендуется проводить:
- Биохимию крови для выявления изменений общего обмена веществ.
- Коагулограмму для определения наличия патологий со свертываемостью крови, исключения возможности тромбообразования.
- ЭКГ для точной постановки диагноза и своевременного начала лечебных мероприятий, помогающих избежать смерти.
- ЭКГ-мониторирование по Холтеру – современное исследование при помощи портативного аппарата, фиксирующего показатели сердечной деятельности на протяжении 24 часов и более. Эффективнее и точнее обычной электрокардиограммы, назначается пациентам с болезнями сердечно-сосудистой системы, сложно поддающимися диагностике.
- Нагрузочные пробы для выявления скрытых патологий.
- ЭхоКГ – поможет выявить расширение камер сердца и недостаточность его насосной функции.
- Исследование генотипа для определения наследственной склонности к заболеваниям сердца, обмена и другим патологиям.
Лечение
Неотложная помощь – единственный метод спасения человека, который столкнулся с резким ухудшением самочувствия, связанным с нарушением сердечной активности. Чем раньше начнутся реанимационные мероприятия, тем больше шансов у пострадавшего.
Прежде всего, она включает искусственное дыхание и непрямой массаж сердца. Хорошо, если рядом с пострадавшим окажется человек, владеющий данными приемами, который начнет реанимацию еще до приезда «скорой помощи».
Во время реанимационных действий снимаются показатели ЭКГ, которые помогают медработникам быстро определить причину клинической смерти. Полная остановка сердца без электрической активности означает, что пришло время для введения адреналина. Делают это как внутривенно, так и прямым уколом в сердце, чтобы запустить отказавший орган.
После этого вводится атропин, противоаритмические препараты. Если эти меры помогли частично восстановить кровоток, пострадавшему внутривенно вводят бикарбонат натрия – раствор электролитов, помогающий сердцу в его работе. Он восстанавливает нарушенный кислотно-основный баланс, и помогает проводящим клеткам функционировать в нормальном режиме.
Среди препаратов, использующихся для восстановления сердца:
- Лидокаин (вводится при фибрилляции желудочков);
- Изадрин (устраняет снижение ЧСС);
- Допамин (вводится при значительном снижении АД);
- Пирацетам (восстанавливает кровоток в мозговой ткани);
- Хлорид калия (нормализует работу проводящей системы сердца).
Для предотвращения возможных приступов в будущем могут использоваться хирургические методы лечения. Пациентам могут провести аорто-коронарное шунтирование, установку кардиостимулятора, или внутреннего дефибриллятора.
Профилактика внезапной сердечной смерти
Внезапная сердечная смерть может наступить даже в молодом возрасте, с каждым годом сердечная патология становится все более «молодой», поражая людей, которые раньше были вне зоны риска. Это является прямым следствием современного образа жизни. Гиподинамия, недостаточная тренированность, постоянный стресс и вредные привычки, преследую нас каждый день.
К ним относятся:
- Ежедневные умеренные физические нагрузки.
- Отказ от чрезмерного употребления алкоголя и курения.
- Своевременные консультации у кардиолога и прохождение общего медицинского осмотра.
- Адекватное лечение аритмий.
- Диетотерапия с ограничением количества ненужных жиров, добавлением витаминов и жиров омега 3. Последние содержатся в морской рыбе и других морепродуктах, помогают восстановить ишемизированные участки сердца.
- Хирургическое расширение суженых коронарных артерий.
- Своевременное оказание первой медицинской помощи.
Заключение
Самым важным моментом в предотвращении внезапной сердечной смерти является своевременное распознавание тревожных знаков. При обнаружении у себя характерной патологической симптоматики со стороны сердца обязательно проконсультируйтесь со специалистом.
Источник: https://moyakrov.info/heart/vnezapnaya-serdechnaya-smert