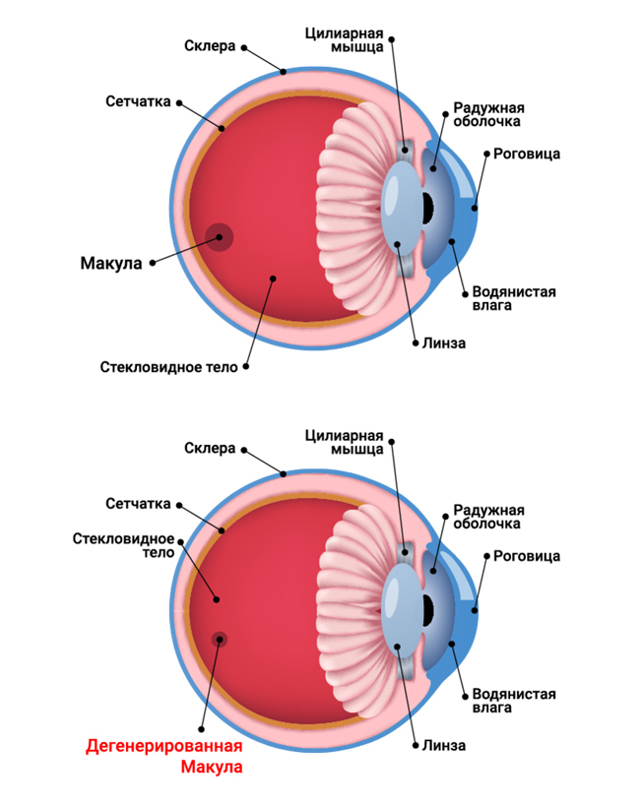
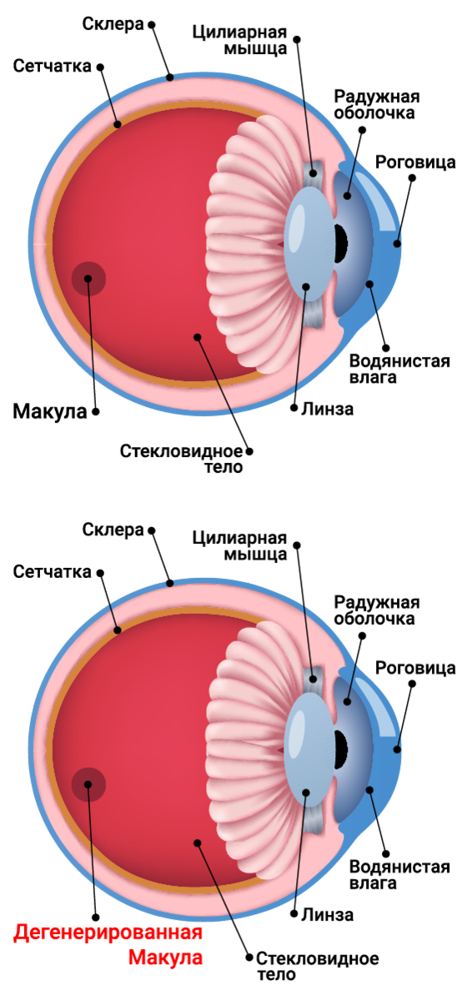
Макула отвечает за остроту центрального зрения, которым человек пользуется для чтения текстов и вождения автомобиля. Периферическое зрение при этом сохраняет свою функциональность.
Человек постепенно теряет работоспособность, становится инвалидом по зрению. Макулодистрофия глаза — бич современного общества, так как заболевание поражает не только пожилых, но и людей более молодого возраста.
Что это такое, и как бороться с дистрофией макулы?
Причины развития недуга
Точные причины макулодистрофии пока не установлены. Медики выделяют несколько факторов, способствующих появлению патологии:
- нарушение питания сетчатки;
- сосудистые патологии;
- яркий солнечный свет;
- недостаток микроэлементов;
- никотиновая зависимость;
- ишемия, артериальная гипертензия;
- возраст человека.
По данным исследований выявлено, что к возрасту 50 лет патология поражает всего 2% населения, а после 75 лет страдающих макулодистрофией становится больше — около 30%.
Почему появляется склероз сосудов сетчатки? Ученые связывают данную патологию с наследственностью, так как было выявлено некоторое количество генов, хранящих информацию о патологии сосудов сетчатки и особенности строения желтого пятна.
Чаще всего макулодистрофия поражает женщин в период менопаузы. Врачи связывают данную ситуацию с прекращением выработки эстрогенов, защищающих организм от многих заболеваний. Мужское население страдает макулодистрофией в разы реже.
Обратите внимание! Макулодистрофия поражает европейское население планеты, в азиатском регионе подобные случаи представляют исключение из правил.
Следующая причина, провоцирующая дистрофию сетчатки — недостаток питательных элементов, важных для хорошей работы зрительных органов. Дефицит антиоксидантов и цинка пагубно сказывается на здоровье, так как способствует быстрому старению организма. Нехватка А, Е и С витаминов тоже вносят свою лепту в процесс дегенерации сетчатки.
Курение — ускоритель развития любой патологии, в том числе, и дистрофии макулы. Если человек избавится от пагубной привычки, патологии можно избежать.
Солнечный свет — источник жизни на земле, однако, воздействие прямых лучей на глаза наносит вред сетчатке. Следует надевать солнцезащитные очки при прогулке на ярком солнце, особенно, после полудня и до вечера.
Развитие болезни
Патология начинается с нарушения кровообращения в сетчатке глаза. С течением времени пациент замечает, что перед глазами появилось темное пятно, которое имеет тенденцию к расширению. Появление пятна связано с атрофией светочувствительных нервов, лишенных источника питания.
Патология имеет две формы:
Различие форм протекания болезни состоит в образовании (либо отсутствии) новых капилляров в сетчатке, которые отличаются плохой проницаемостью стенок. В большинстве случаев у пациентов развивается влажная форма дистрофии сетчатки, характеризующаяся разрастанием капилляров.
Сухая макулодистрофия появляется как следствие старения организма (и истончения желтого пятна) и не характеризуется образованием новых капилляров. Патология встречается у пациентов в 50 или 60 лет. Человек ощущает значительное снижение остроты зрения, для чтения текста требуется больше освещения. Данная форма патологии может переходить во влажную, но не всегда.
Влажная макулодистрофия — наиболее опасная форма недуга, так как сопровождается микро кровоизлияниями в сетчатке глаза. Светочувствительные клетки повреждаются, что отрицательно сказывается на качестве зрения. Отжившие светочувствительные клетки образуют пятно, которое мешает человеку четко различать предметы.
Данная форма патологии может протекать как в скрытой, так и в прогрессивной фазе. Скрытая форма характеризуется умеренным образованием новых капилляров, при этом процент снижения зрения не выражен ярко. Открытая форма характеризуется образованием большого количества капилляров и появлением рубцовой ткани. Потеря зрения в этом случае значительная.
Симптомы возрастной макулодистрофии
Как определить начало развития патологии? Возрастная макулодистрофия в начальной форме (сухая) протекает безболезненно, человеку просто требуется больше света для чтения текстов. Также признаком развивающейся болезни является плохая адаптация к темноте — человек ничего не видит при переходе из освещенного помещения в темное.
Следующим признаком (основным) макулодистрофии в начальной форме является искаженность образов — печатный текст «плывет», лица людей трудно распознать из-за неправильной визуализации.
Данное искажение может отмечаться только в одном глазу несколько лет подряд.
В этом заключается коварство дистрофии сетчатки, ведь человеку трудно распознать патологию из-за компенсации недостатков одного глаза другим.
Если патология поражает оба глаза сразу, жизнь человека кардинально меняется: могут появиться галлюцинации, связанные с образами предметов, животных и даже людей. Больной опасается рассказывать о случившемся своим близким из-за страха прослыть сумасшедшим. Однако причина подобных видений находится не в психике человека, а в нарушении зрительной функции.
Первым признаком развития влажной формы дистрофии является искажение прямой линии: человек видит ее искривленной. Это связано с прониканием крови из новых капилляров в сетчатку, что отрицательно сказывается на расположении и функциональности светочувствительных нервных клеточек. Любой предмет перед глазами больного меняет свои формы и видится в искаженном варианте.
Далее человек замечает появление темных пятен перед глазами, которые не дают возможность разглядеть что-либо перед собой. Острота и четкость зрения резко падает, человек теряет ориентацию в пространстве.
Макулодистрофия Штаргардта
Что такое макулодистрофия Штаргардта? Это ювенальная форма дистрофии сетчатки, унаследованная от родственников. Половая принадлежность при передаче мутированных генов не наблюдается, то есть, в роду могут болеть как мальчики, так и девочки. Патология проявляется обычно с 12 до 16 лет, но иногда и раньше. Абиотрофия Штаргардта — это дорога к слепоте, если вовремя не провести лечение.
Генный дефект приводит к неполноценной выработке белковых структур, что отрицательно сказывается на восприятии цветового и графического изображения. Неполноценный белок-переносчик информации не может обеспечить нормальное функционирование зрительных восприятий.
Симптомы патологии:
- слезотечение;
- помутнение роговичного слоя;
- покраснение белков глаз;
- боязнь света;
- боль в глазах.
У больных отмечается дальтонизм — нарушение цветового восприятия картины мира. При проявлении заболевания у пациента выпадает центральная зона видимости — визуализируется предмет с темным пятном в различных местах, то есть, в центре или сбоку. С течением времени пятно может увеличиваться и частично либо полностью закрывать наблюдаемый объект.
Первые признаки недуга могут появиться уже в 6 или 7 лет. У детей нарушено правильное восприятие цвета, то есть, зеленый оттенок видится красным и наоборот.
Однако дихромазия не всегда присутствует при развитии дистрофии макулы. Начальная стадия недуга не отмечается патологией периферического зрения — нарушения касаются только центрального зрения.
В дальнейшем темное пятно разрастается и полностью закрывает видимость, то есть, наступает слепота.
Радикальной схемы лечения макулодистрофии Штаргардта нет. Пациентам делают витаминные инъекции, назначают антиоксиданты, вводят стероидные и сосудорасширяющие лекарства. Вспомогательные процедуры предполагают лазерную стимуляцию сетчатки, физиотерапевтические процедуры и ультразвуковую терапию.
В 2009 году врач-офтальмолог Ромащенко предложил метод тканевого клеточного лечения, основанный на разработках ученого Филатова.
По результатам применения инновационной методики удалось восстановить зрение многим пациентам. Лечение стволовыми клетками пациента помогает предотвратить развитие слепоты.
Данная методика применяется только в одном медицинском центре России — «Он Клиник», расположенном в Санкт-Петербурге.
Лечение
После диагностики глазного дна и сосудов сетчатки назначают лечение макулодистрофии. Каждый пациент получает индивидуальную схему терапевтических манипуляций, в зависимости от степени поражения тканей сетчатки.
Важно! Запущенная форма сухой макулодистрофии не лечится, поэтому необходимо обращаться за помощью в начале развития патологии.
Если пациент вовремя обратится к офтальмологу, лечебные мероприятия смогут затормозить развитие патологии. В этом случае зрение можно сохранить. Для коррекции зрения выписывают большие дозы антиоксидантов и препараты с содержанием цинка. Очень важно кушать продукты, богатые витаминами С, Е, А и принимать препараты с этими витаминами. Об этом следует задуматься всем после 50 лет.
Влажная форма патологии характеризуется разрастанием сетки капилляров, поэтому методы лечения направлены на подавление роста новых сосудов. Пациентам назначают внутриглазные инъекции, проводят коррекцию лазером и фотодинамическим методом. Однако указанная методика лечения не в состоянии полностью исцелить пациента.
Лазерное лечение способно разрушить и устранить новые капилляры — это помогает освободить ткани глаза от лишних сосудов, но может повредить близлежащие зрительные структуры.
То есть, решение одной проблемы влечет за собой новую. Следствием подобных манипуляций становится ухудшение зрения, но уже по иной причине.
Лазерная коррекция поможет лишь в случае расположения сосудов в отдалении от желтого пятна.
Важно! По статистике лечение лазером часто провоцирует рецидив патологии. Несмотря на лечение, зрение постоянно падает, и вернуть его не представляется возможным.
Фотодинамическая терапия, по сравнению с лазерной, дает лучшие результаты. Во-первых, нет риска разрушения здоровых тканей. Во-вторых, шанс улучшить зрение довольно большой.
Фотодинамическая терапия воздействует только на патологические сосуды, действуя точечно и аккуратно. Пациенту вводят специальный состав внутривенно, а затем воздействуют на сетчатку вспышкой света.
Свет активирует введенное вещество, и патологические капилляры разрушаются.
Важно! После фотодинамической процедуры необходимо беречь глаза от яркого освещения 5 дней, чтобы не возобновить действие фотоактивного вещества.
У данной терапии тоже есть недостаток — недолговременный эффект. Пациент через некоторое время нуждается в повторном курсе, потому что капилляры вновь разрастаются.
Еще один метод терапии — внутриглазные инъекции. Пациенту вводят лекарственные вещества, которые блокируют рост новообразований. Глаз предварительно обезболивают, а затем вводят препарат. Такие инъекции необходимо делать каждый месяц. В некоторых случаях внутриглазные инъекции могут вернуть утраченное зрение.
Дистрофия сетчатки при беременности
Патология касается женщин с сильной близорукостью. При большой физической нагрузке во время родов может произойти отслоение сетчатки глаз. Поэтому данной категории женщин проводят кесарево сечение, чтобы избежать риска.
Народное лечение и профилактика
Рассмотрим, как лечится макулодистрофия сетчатки народными методами. Данные методики скорее направлены на профилактику недуга и не являются панацеей от дистрофии. Тем не менее, если заблаговременно заботиться о здоровье глаз, можно избежать тяжелой патологии и утраты зрительной функции. Важная роль в профилактике и помощи в исцелении принадлежит фруктам и овощам в сыром виде:
- земляника;
- черника;
- помидоры;
- зелень;
- пророщенное зерно.
Лютеин — необходимый компонент для здоровья глаз — должен постоянно входить в рацион питания пациентов. Он в больших количествах находится в свежем шпинате, желтке яйца, брокколи, петрушке и горошке. Для здоровья глаз полезно есть фисташки и тыкву, абрикосы и апельсины.
Витаминный напиток с хвоей
Это средство поможет насытить организм необходимыми компонентами и укрепить иммунитет.
Залейте кипяченой водичкой (литр) 10 частей измельченной хвои, 4 части шелухи от луковиц и 4 части раздробленного шиповника.
Ингредиенты варите около 10-12 минут без интенсивного кипения, остудите и профильтруйте через марлечку. Полученный состав выпейте в течение дня. Курс укрепления иммунитета — месяц.
Укреплению иммунитета способствует чеснок и сыворотка козьего молока.
Важно! Применение народных методов должно быть оговорено с офтальмологом.
Бережное отношение к глазам поможет сохранить зрение надолго. Поэтому соблюдайте гигиену глаз, а именно:
- не читайте в плохо освещенном помещении;
- не смотрите долго телевизор и не напрягайте глаза;
- одевайте солнцезащитные очки при ярком солнце;
- принимайте минеральные и витаминные комплексы;
- исключите из питания жирные продукты;
- выполняйте гимнастику для глаз;
- ведите активный образ жизни;
- избавьтесь от привычки курить.
Важно помнить, что дистрофия сетчатки может привести к атрофии зрительного нерва, отвечающего за восприятие и передачу визуализации в головной мозг. И только активная терапия и забота о зрении могут сохранить минимальный уровень визуализации — 0,2. Это лучше, чем полная слепота.
Итог
Дегенеративные изменения в сетчатке глаза легче предотвратить, чем исцелить. На сегодняшний день медицина не располагает радикальным методом избавления от данного недуга — все врачебные манипуляции могут лишь притормозить развитие патологических изменений.
Поэтому здоровье глаз всецело зависит от самого человека. Важную роль в предотвращении дегенерации желтого пятна сетчатки играет витаминное питание и правильный образ жизни. Кушайте больше свежей зелени и фруктов, откажитесь от консервантов и жирных продуктов.
Устранить свободные радикалы из организма, влияющие и на зрительный орган, поможет зеленый чай. Избавление от курения и алкоголя внесет свою прогрессивную лепту в оздоровление организма. Умеренная физическая нагрузка по возрасту тоже оздоравливает организм.
При утомлении глаз необходим покой — нельзя перенапрягать зрительные органы. Защищайте глаза от яркого солнечного света, принимайте препараты лютеина, меди и цинка — офтальмолог поможет скорректировать дозировку. При малейшем подозрении на патологию немедленно обращайтесь к офтальмологу.
- Линзы Acuvue 42%, 2532 голоса2532 голоса 42%
Источник: https://BeregiZrenie.ru/rogovitsa-setchatka/makulodistrofiya/
Возрастная макулодистрофия
Слушать статью в аудиоформате
Воспроизведение данного аудиоформата не поддерживается вашим браузером.
Возрастная макулярная дегенерация (ВМД, макулодистрофия) — основная причина потери зрения у людей от 50-60 лет. Больше всего риску подвержены представители европеоидной расы, а у женщин заболевание развивается раньше, чем у мужчин.1 2
Макула (желтое пятно) — это часть сетчатки, которая отвечает за центральное зрение. Благодаря ей человек может читать и писать, ездить за рулем, смотреть фильмы — делать все, где участвует зрение.
Когда все работает должным образом, то мула собирает информацию об изображении и передает ее по зрительному нерву в мозг, который уже и интерпретирует данные в то, что мы видим. На ранних стадиях дегенерация никак не связывается на зрении. Но когда болезнь прогрессирует, изображение становится волнистым и нечетким, а центральное зрение может полностью потеряться. Люди с очень сильной макулодистрофией считают слепыми. Но несмотря на потерю центрального зрения, остается периферическое.3
4
Есть два типа дегенерации макулы: «сухой» и «мокрый». К первому виду относится 85-90% случаев.5
Также существует болезнь Штаргардта — наследственное заболевание и форма дегенерации желтого пятна, которая проявляется у молодых людей.
6
- Питание с высоким содержанием насыщенных жиров (например, жирное мясо, масло и сыр)
- Избыточный вес
- Курение сигарет
- Возраст от 50 лет
- Сердечно-сосудистые заболевания
- Высокий уровень холестерина
- Гипертония (высокое давление)
- Наследственная предрасположенность (кто-то в семье уже болел ВМД)
7
- Комплексное обследование
- Сетка Амслера
- Оптическая когерентная томография
- Флюоресцеиновая ангиография
При «сухой» форме макулярной дегенерации нет специфического лечения, однако, можно замедлить прогрессирования заболевания. Врачи считают, что есть связь между питанием и развитием болезни.
Поэтому они рекомендует употреблять пищу, которая содержит лютеин, зеаксантин, витамины С и Е, а также цинк — эти вещества снижают риск развития некоторых глазных заболеваний, в том числе макулодистрофию, либо готовые лекарственные формы, содержащие эти витамины.8
Лютеин и зеаксантин10 мг и 2 мг
ВитаминС 500 мг
ВитаминЕ 400 мг
Цинк40-80 мг
Для лечения «влажной» формы используют ингибиторы ангиогенеза — препараты, которые препятствуют образованию новых сосудов. Их вводят в глаз с помощью укола.
Если врач рекомендует это лечение, но инъекции нужно делать каждый месяц, но со временем их частота снижается. Остановка или ограничение роста новых сосудов помогут сохранить зрение.
9 Также используют лазерную хирургию, чтобы остановить кровотечение и уменьшить повреждение макулы.10
Источник: https://glaucoma.ru/glaznie-zabolevaniya/vozrastnaya-makulodistrofiya
Дистрофия желтого пятна
Развитие такого заболевания глаз, как дистрофия желтого пятна, происходит в результате появления определенных нарушений функции макулы, которая несет ответственность за четкость и резкость центрального зрения.
Дистрофия желтого пятна является заболеванием центральной части сетчатки (макула). На сегодняшний день данное заболевание является одной из самых распространенных причин начала ухудшения зрения у пожилых людей, происходит частичная потеря зрения.
При развитии заболевания может быть различная степень ухудшения зрения. В том случае, если заболевание протекает в тяжелой форме, есть риск полной потери центрального зрения. Это приводит к тому, что человек теряет возможность водить машину, читать и так далее. Становится просто невозможно выполнять любую активность, при которой необходимо иметь четкое зрение.
Бывают случаи, что при стремительном развитии дистрофии желтого пятна, у больного происходит незначительное искажение зрения. Данное заболевание не способно спровоцировать начало развития полной слепоты, так как полностью сохраняется периферическое зрение.
Сегодня различается ровно два вида дистрофии желтого пятна – сухая дистрофия и влажная. При сухой форме полностью отсутствуют новообразованные сосуды, а при влажной наблюдается присутствие новообразованных сосудов. Новообразование сосудов – это определенное состояние, при котором начинается образование новых кровеносных сосудов, которых не должно там быть.
Наиболее часто встречается именно сухая форма дистрофии желтого пятна (примерно в 90% случаев обращения больных в поликлинику). Развитие влажной формы заболевания провоцируется появлением более серьезных нарушений функции зрения.
В случае развития ранней стадии сухой дистрофии желтого пятна, образование которой происходит в результате начала старения, а также истончения тканей макулы, в ней начинается отложение пигмента, но также есть вероятность сочетания данных процессов вместе.
Врач может поставить диагноз сухой дистрофии желтого пятна только в том случае, когда вокруг самой макулы происходит разрушение тканей, что в результате провоцирует образование желтых пятен, которые носят название «друзы».
Друзы представляют из себя образования, которые имеют желтый цвет, при этом их образование происходит непосредственно под самой сетчаткой. Чаще всего подобные осложнения начинают проявляться у людей, находящихся в возрасте 50-ти либо 60-ти лет.
В результате проведенных исследований ученым так и не удалось установить наличие связи между образованием друзов и началом развития дистрофии желтого пятна.
Однако,удалось установить, что при начале стремительного увеличения в размерах друз, значительно увеличивается вероятность начала образования такого глазного заболевания, как дистрофия желтого пятна.
Развитие сухой формы дистрофии желтого пятна происходит в три стадии:
- первая стадия – ранняя характеризуется тем, что в поврежденном глазу у больного может быть обнаружено сразу несколько друз, которые могут иметь малые либо средние размеры. Ранняя стадия практически не сопровождается никакими симптомами, которые будут указывать на начало снижения остроты зрения;
- вторая стадия – промежуточная характеризуется образованием у больного сразу нескольких друз среднего размера либо одна большая. В случае развития этой стадии заболевания, больной может начать видеть в центре поля зрения слегка искаженное пятно. Чтобы иметь возможность читать, больному надо дополнительное освещение;
- третья стадия – выраженная, характеризуется тем, что у больного происходит разрушение светочувствительных клеток, а также поддерживающей сетчатки. С течением времени, если не будет начато своевременное лечение, в центре поля зрения значительно увеличивается в размерах пятно, при этом оно приобретает более темный оттенок. Происходит значительное затруднение процесса чтения.
В результате начала развития сухой формы дистрофии желтого пятна, происходит постепенное снижение уровня остроты центрального зрения, но в то же время оно не снижается так же сильно, как при влажной форме дистрофии. На сегодняшний день ученые точно не смогли установить причины, который провоцируют начало развития сухой формы дистрофии желтого пятна.
С течением времени, если не будет начато лечение, есть вероятность перехода сухой формы заболевания в влажную (это происходит примерно в 10% случаев).
В случае образования влажной дистрофии желтого пятна, позади сетчатки в области макулы, начинается образование новых кровеносных сосудов, может начаться кровоизлияние, которое провоцируется серьезным повреждением светочувствительных клеток.
Эти клетки со временем начинают постепенно отмирать, что приводит к появлению в центре поля зрения характерных пятен.
Сегодня различается два типа дистрофии желтого пятна:
- скрытая форма. В случае развития этого вида влажной дистрофии желтого пятна менее выражены новообразования сосудов, слабое кровоизлияние, наблюдаются минимальные нарушения в центральном зрении;
- классическая форма. При развитии данной формы дистрофии желтого пятна происходит довольно интенсивный рост кровеносных сосудов, также образуются и рубцовые ткани, нарушается центральное зрение.
Проводить эффективную профилактику данного заболевания довольно тяжело, так как точно установить невозможно причины, которые провоцируют начало его развития.
Но при этом существует мнение, что дистрофия желтого пятна является многофакторным заболеванием, в результате чего на сегодняшний день ученые составили ряд факторов, под воздействием которых увеличивается риск развития данного заболевания:
- наследственность – диагноз врожденной дистрофии желтого пятна может быть поставлен у людей, которые имеют близких родственников, ранее страдавших от данного заболевания;
- способствовать развитию дистрофии желтого пятна может и такая вредная привычка, как курение;
- одной из основных причин развития данного заболевания – это возраст. Сегодня именно возрастная дистрофия желтого пятна является самый распространенной причиной снижения уровня остроты зрения у людей, которые старше 60-ти лет. Очень редко происходит развитие заболевания у маленьких детей;
- спровоцировать начало повреждения сетчатки глаза может и негативное воздействие солнечного света (ультрафиолетовых лучей).
Значительно чаще развитие такого глазного заболевания, как дистрофия желтого пятна, происходит именно у женского пола.
Практически во всех случаях начало образования сухой формы дистрофии желтого пятна не проявляется никакой болезненности, при этом заболевание развивается постепенно. При сухой дистрофии желтого пятна могут проявляться следующие симптомы:
- больному становится очень тяжело ориентироваться в темноте;
- происходит постепенная потеря остроты зрения, а для того чтобы читать либо выполнять нормальную работу, необходимо позаботиться про более яркое освещение;
- больному становится достаточно трудно узнавать лица знакомых;
- при чтении происходит искажение видимости печатного текста;
- в центральной части зрения появляется слепое пятно, происходит искажение зрения.
В случае развития дистрофии желтого пятна, может пострадать только один глаз, при этом второй может полностью сохранить зрение на протяжении последующих нескольких лет.
В первой время больной может совершенно не замечать никаких признаков заболевания. Это происходит потому, что потеря зрения на одном глазу будет компенсироваться вторым здоровым глазом. Если же происходит одновременное поражение двух глаз, происходит постепенное снижение уровня остроты зрения.
В результате того, что у больного происходит нарушение в центральном зрении, человек может страдать от галлюцинаций.
Чаще всего пациенты просто стесняется врачу сообщать про этот симптом, так как переживают, что придется проходить обследование у психиатра.
Бывают случаи, что образование галлюцинаций не имеет никакой связи с расстройствами психики, так как провоцируется их появление нарушением зрения.
При развитии влажной формы дистрофии желтого пятна у больного начинается искажение прямых линий, так как они становятся изогнутыми. Основная причина данного явления заключается в том, что происходит набухание макулы при кровоизлиянии. Непосредственно в центре поля зрения пациент начинает видеть слепое пятно.
Для диагностирования дистрофии желтого пятна, врач может назначить проведение необходимых клинических исследований, с помощью которых не только ставится точный диагноз, но и определяется стадия развития заболевания.
На сегодняшний день нет эффективных методик профилактики такого глазного заболевания, как дистрофия желтого пятна. Но в то же время необходимо придерживаться основных правил ведения здорового образа жизни, питание должно быть сбалансированным и полноценным.
При лечении возрастной дистрофии желтого пятна нет возможности вернуть прежнюю четкость зрения, также зрение не восстанавливается полностью.
Максимального эффекта можно добиться при лечении ранней стадии заболевания, в случае применения фотодинамического метода. Благодаря использованию данной методики можно значительно замедлить рост образовавшихся новых сосудов.
В результате лечения дистрофии желтого пятна, нет возможности снова вернуть зрение, но так как, чаще всего, данное заболевание развивается в результате нарушения питания, с особым вниманием необходимо следить за своим ежедневным рационом.
Источник: https://nebolet.com/bolezni/distrofija-zheltogo-pjatna.html
Возрастная макулярная дистрофия (дегенерация желтого пятна)
Возрастная дегенерация желтого пятна или возрастная макулярная дистрофия (ВМД) – это заболевание, связанное с дегенеративными изменениями в сетчатке, которые вызывает постепенную потерю центрального зрения. Она наблюдается довольно часто у людей старше 55 лет. Иногда аналогичные изменения возникают и в более молодом возрасте.
Желтое пятно (макула) – это небольшая область в центре сетчатки, место наибольшей остроты зрения человека. Оно имеет овальную форму и расположено против зрачка. Чувствительные клетки в нем – фоторецепторы – преобразуют свет видимой области в электрические сигналы и транслируют их через оптический нерв в мозг. При ВМД эти клетки начинают вырождаться и перестают выполнять свою функцию.
Симптомы макулярной дистрофии
Люди на первом этапе ВМД замечают “замыливание” центрального зрения, особенно во время чтения или другого занятия, требующего напряжения зрения. Становится трудно различать мелкие детали и читать.
Кроме того, прямые линии в поле зрения начинают искажаться или деформироваться. По мере развития болезни в зоне центрального зрения начинают образовываться “слепые зоны”, существенно понижается острота зрения.
Как правило, заболевание сначала развивается в одном глазу, но затем всегда поражается и второй глаз. Степень потери центрального зрения зависит от вида ВМД – сухой или влажной.
Макулярная дистрофия сухого типа
Сухой тип дегенерации желтого пятна является наиболее распространенным (90% всех случаев) и обычно влияет на зрение меньше, чем влажный тип.
Он характеризуется появлением друз – небольших желтовато-белых пятен, содержащих белки и жиры, которые откладываются на тонком слое клеток под фоторецепторами на сетчатке. Происхождение друз точно неизвестно, но, возможно, это отходы жизнедеятельности тканей сетчатки.
Друзы могут влиять на желтое пятно, вызывая постепенное вырождение фоторецепторов. Однако, иногда они могут существовать и не влияя на качество зрения.
Снижение зрения при сухой ВМД происходит постепенно в течение нескольких лет и переносится относительно легко. Зрение может даже некоторое время оставаться стабильным. Люди с сухой ВМД обычно не теряют зрение полностью, просто задачи, которые требуют фокусировки зрения, становятся для них все более сложными в выполнении.
Согласно последним исследований, наличие друз средней или большой величины представляет собой риск перехода сухой ВМД во влажную ВМД, которая является причиной существенно большей потери зрения.
На сегодняшний день нет стандартной терапии, позволяющей вылечить сухую ВМД, но сейчас проводятся исследования новых методов, например, с использованием лазера, позволяющих уменьшить ее размер.
Макулярная дистрофия влажного типа
К влажному типу ВМД относятся примерно 10% всех случаев макулярной дегенерации. Она вызывается кровеносными сосудами, начинающими разрастаться в сетчатке.
Это состояние характеризуется возникновением кровоизлияний, что приводит к необратимым повреждениям макулярной области с образованием белых пятен и потерей центрального зрения.
Протекание влажного типа дегенерации более быстрое и тяжелое, и на ее долю приходится большинство случаев слепоты от этой болезни.
Методы лечения макулярной дистрофии влажного типа
Медикаментозная терапия для людей, которые находятся в зоне риска развития влажной ВМД, основана на применении препаратов и витаминных комплексов, которые включают в себя антиоксиданты бета-каротин, витамин Е и витамин С, а также добавки, содержащие цинк и медь.
Существует также несколько видов препаратов, которые снижают образование кровеносных сосудов в сетчатке и таким образом уменьшает риск потери зрения от ВМД.
Обычно эти лекарства применяется путем инъекции его в глаз через определенные промежутки времени.
Согласно клиническим исследованиям, у большинства пациентов, использовавших подобные препараты, не отмечено никаких серьезных ухудшений остроты зрения.
Еще один метод – это фотодинамическая терапия с использованием светочувствительного лекарства, которое вводится в кровь внутривенно.
Затем, когда это лекарство дойдет до глаза, зоны поражение на задней стенке глаза освещаются маломощным лазером, который активирует лекарство, разрушающее нездоровые сосуды в сетчатке.
Процедура очень кратковременная и безболезненная, и ее надо повторить несколько раз. Это лечение можно комбинировать с другим.
В последнее время развивается новое направление лечение, когда для улучшения центрального зрения в глаз вместо хрусталика имплантируют миниатюрный телескоп (объектив). Такой метод наиболее подходит пациентам, которые страдают ВМД в последней стадии.
Это устройство увеличивает объект, находящийся в центре зрения, до размеров всей сетчатки, используя таким образом другие, здоровые области. Телескоп всегда применяется на одном глазу, поскольку другой обеспечивает периферическое зрение.
В процессе адаптации к устройству мозг “учится” комбинировать изображения с двух глаз в единый образ.
В некоторых последних разработках используется не объектив, а камера, встроенная, например, в очки, которая захватывает изображения постоянно меняющейся окружающей среды, и передает сигнал в эпиретинальный имплантат с многочисленными электродами на сетчатке, которые выполняют функции погибших фоторецепторов. Технология разработана специально для людей, у которых остались неповрежденными нейроны сетчатки, которые могут быть электрически активированы.
Все упомянутые методы лечения получили разрешение на применение от FDA (U.S. Food and Drug Administration, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов).
Новые методы лечения, находящиеся в стадии клинических исследований
Новые методы лечения ВМД, которые сейчас проходят клинические испытания, основаны на новейших достижениях науки. Например, сейчас тестируется технология, в которой для лечения дегенеративных заболеваний глаз (ВМД сухого типа) используются эмбриональные стволовые клетки.
При этом лечении больным имплантируют клетки пигментного эпителия сетчатки, которые были получены из стволовых клеток, что, по ожиданиям ученых, позволит не только замедлить развитие болезни, но и, возможно, восстановить зрение.
Кроме того, следует упомянуть и другие направления исследований. Это:
- Генная терапия для лечения ВМД влажного типа, позволяющая блокировать рост аномальных кровеносных сосудов в сетчатке
- Медикаментозная терапия, позволяющая замедлять рост ухудшающих зрение образований на сетчатке глаза, которые ассоциируются с ВМД сухого типа
- Инкапсулированные клеточные технологии, когда лечение производится методом имплантации в глаз микро-устройства – капсулы размером с рисовое зерно. Капсула содержит и выделяет клетки сетчатки, которые производят предохраняющий зрение белок, получивший название Ciliary Neurotrophic Factor (CNTF). Этот протеин помогает сохранять живыми и здоровыми клетки фоторецепторов, сохраняя таким образом зрение пациента.
Другие исследовательские инициативы, относящиеся к ВМД
В исследованиях, проведенных в 2006 году, обнаружено в 74% случаев заболеваний ВМД присутствуют изменения гена CFN, а также генов BF и С2.
Хотя влияние генетики и окружающей среды на ВМД еще до конца непонятно, это открытие подтвердило влияние генетических изменений на это заболевание. И для разработки новой эффективной терапии эти гены являются очевидной целью.
При этом вполне возможно, что на возникновение ВМД влияют и изменения других генов, что может быть обнаружено позднее.
Факторы риска
Причины возрастной дегенерации желтого пятна пока не определены. Однако среди факторов риска уже сегодня можно назвать генетику, диету, курение, время нахождения на солнечном свете, сердечно-сосудистые заболевания и гипертонию.
Является ли возрастная макулярная дистрофия наследственным заболеванием
В более, чем половине случаев заболеваний ВМД, по данным исследований, одним из главных факторов является генетика. В частности, с этой болезнью связан ген CFN (Complement Factor H), который связан как минимум с 50% случаев заболеваний макулярной дистрофией. Кроме того, учеными были обнаружены и другие гены, которые связаны с заболеванием ВМД, хотя и в меньшем количестве случаев
Как обнаружить это заболевание у себя
Лучший способ обнаружения изменений – самостоятельное тестирование дома при помощи сетки Амслера. Это сетка, состоящая из пересекающихся под прямым углом линий, похожа на обычную страницу из тетрадки в клеточку.
Ее легко можно найти в Интернете вместе с инструкцией по применению и распечатать. Проверять каждый глаз необходимо по отдельности, надевая ваши очки для чтения.
Надо сфокусироваться на точке в середине сетки и, если линии выглядят волнистыми или замыленными, сразу же обратитесь к врачу.
Что можно использовать для компенсации плохого зрения
Если центральное зрение начинает ухудшаться, то можно использовать следующие средства: увеличительное стекло или специальные линзы, экран для увеличения мелкого текста, программное обеспечение, переводящее текст в речь и наоборот и т.п. Адаптироваться к обычным домашним действиям слабовидящим людям могут эксперты, имеющие такую же проблему – таких людей, возможно, можно найти с помощью специалистов офтальмологического центра.
Источник: http://looktosee.ru/deseases/vozrastnaya-makulyarnaya-distrofiya-degeneraciya-zheltogo-pyatna
Макулодистрофия, Заболевание центральной части сетчатки, Дегенерация сетчатки в области жёлтого пятна – Deutsche Klinik Allianz
Сетчатка (Retina) является очень тонким слоем ткани, оболочкой, которая покрывает заднюю внутреннюю поверхность глазного яблока. Она состоит из более чем 100 миллионов фоторецепторных клеток (так называемых палочек и колбочек), реагирующих на свет.
Эти фоторецепторные клетки препровождают возникшую на сетчатке картинку внешнего мира через зрительный нерв в мозг. Наибольшая плотность расположения этих клеток наблюдается в центре сетчатки, которая носит название макула.
Все предметы, которые мы можем ясно и чётко распознавать, глядя прямо вперёд, копируются в глазу на макулу.
Макула является ценнейшим сегментом сетчатки , сегментом, который может больше всех остальных составляющих глаза, но и должен больше всех.
Макула не в последнюю очередь является частью сетчатки, которая в течение жизни человека больше всего подвержена воздействию света.
Её высокая продуктивность возможна только благодаря необыкновенно сложному «устройству» и необычайно интенсивному обмену веществ глаза.
Возникновение
Таким образом, макула особенно подвержена воздействиям, наносящим ей ущерб , нарушениям обмена веществ, воспалительным процессам, нарушениям кровообращения и возрастным процессам старения сетчатки.
Любой урон, нанесённый макуле, означает потерю в ней фоторецепторных клеток и тем самым, дефект в увиденной картине. Этот дефект почти всегда даёт о себе знать посредством одного или нескольких предупредительных симптомов (см. симптомы).
Дистрофия (или дегенерация) макулы – самое распространённое заболевание центрального сегмента сетчатки (жёлтого мятна) и, после катаракты, второе по частоте заболевание глаз в преклонном возрасте.
Обычно ( в более чем 70% случаев) она проявляется в «сухой» форме.
Эта форма возникает или в результате медленного процесса всё большего истончения оболочек сетчатки в самой макуле, или из-за возрастных изменений в прилегающих тканях , играющих важную роль в питании макулы.
Следствием этого процесса является медленное уменьшение неповреждённых фоторецепторных клеток в макуле, влекущее за собой ухудшение остроты зрения на поражённом глазу.
Значительно реже встречается «влажная» дистрофия макулы. Она возникает, если вследствие возрастных изменений сетчатка перестаёт быть достаточно отграниченной от лежащих глубже слоёв ткани, богатых кровеносными сосудами.
Сосуды могут пробиваться к макуле и явиться причиной вздутия сетчатки или кровотечений, что, в конечном итоге, приводит к образованию рубцов .
Ухудшение зрения происходит в этом случае резко и масштабно и поэтому , как правило, обнаруживается пациентом лучше и быстрее, чем в ситуации с «сухой» дистрофией.
Симптомы
Важнейшим ранним симптомом влажной макулодистрофии является искажённая (искривлённая) в своей форме или размере картинка, воспринятая глазом.
- Различение тёмного пятна перед глазами;
- искажённое восприятие изображения;
- восприятие изображения, как бы изменённого в размерах;
- сниженная острота зрения.
Предметы и процессы, находящиеся вне центра воспринимаемого изображения, на макулу не проецируются и поэтому, несмотря на дефекты макулы, изменениям и искажениям не подвергаются.
Чтобы иметь возможность различить, о сухой или влажной макулодистрофии идёт речь, и выяснить, даст ли лечение лазером желаемые результаты, иногда необходимо провести флюоресцентную ангиографию. Для этого исследования вводят внутривенно специальный краситель, с помощью которого можно разглядеть все капилляры сетчатки и оценить их состояние
Диагностика
Чтобы иметь возможность различить, о сухой или влажной макулодистрофии идёт речь, и выяснить, даст ли лечение лазером желаемые результаты, иногда необходимо провести флюоресцентную ангиографию. Для этого исследования вводят внутривенно специальный краситель, с помощью которого можно разглядеть все капилляры сетчатки и оценить их состояние.
Терапия
Для сухой формы макулодистрофии, к сожалению, до сих пор нет целенаправленного лечения. Но часто сохраняется вполне сносная острота зрения. Быстрая оценка состояния врачём- офтальмологом имеет решающее значение, так как вовремя распознанная влажная макулодистрофия в некоторых случаях может быть предотвращена при помощи лазерного лечения.
Лазерное лечение не сможет, правда, восстановить потерянную остроту зрения, но посредством облитерации проросших в макулу сосудов можно сохранить неплохое остаточное зрение. Лазерное лечение тем самым переводит агрессивную влажную макулодистрофию в гораздо менее опасную сухую форму.
Важнейшие правила при макулодистрофии:
- Поля зрения и способность к ориентированию у больных макулодистрофией остаются интактными. Макулодистрофия не приводит к слепоте!
- Макулодистрофия одного глаза не означает автоматически поражения другого глаза, но требует регулярного контроля обоих глаз.
- Каждый пациент, страдающий макулодистрофией, должен каждым глазом в отдельности рассматривать расположенную ниже сетку (квадратного образца) не реже одного раза в неделю. Каждое, вновь появившееся изменение узора картинки, должно быть обследовано врачём.
- При сухой макулодистрофии ограниченная способность к чтению во многих случаях может быть достигнута с помощью увеличивающих оптических устройств для улучшения зрения.
Источник: https://dk-allianz.de/diseases/makulodistrofiya/
Предрасположенность к возрастной дегенерации желтого пятна. Макулярная дегенерация
[42-026] Предрасположенность к возрастной дегенерации желтого пятна. Макулярная дегенерация3830 руб.
Комплексное генетическое исследование, которое позволяет определить риск развития возрастной макулярной дегенерации – одной из основных причин потери зрения в зрелом возрасте. Для данного заболевания характерна значительная наследственная предрасположенность.
- Синонимы русские
- Возрастная макулодистрофия (ВМД), инволюционная центральная хориоретинальная дистрофия.
- Синонимы английские
- Age-related macular degeneration.
- Какой биоматериал можно использовать для исследования?
- Буккальный (щечный) эпителий, венозную кровь.
- Как правильно подготовиться к исследованию?
- Подготовки не требуется.
- Общая информация об исследовании
Возрастная дегенерация желтого пятна – ведущая причина потери зрения в зрелом и пожилом возрасте. В России макулодистрофией болеют 15 из 1000 человек. В возрастной группе от 52 до 64 лет распространенность заболевания составляет 1,6 %, от 65 до 74 лет – 15 %, старше 75 лет – 30 %.
Зрение снижается из-за постепенного ухудшения состояния клеток в макуле (желтом пятне) – важной зоне сетчатки глаза, ответственной за резкость и остроту центрального зрения, необходимого для чтения, письма, идентификации лиц или вождения автомобиля. С возрастом защитная система глаз становится более уязвимой.
Выделяют два типа ВМД: сухую и влажную. Сухая (встречается в 90 % случаев) возникает в результате постепенного распада клеток в желтом пятне вследствие нарушенного обмена веществ между сетчаткой и сосудистой оболочкой, что приводит к образованию под макулой мельчайших бугорков, называемых друзами.
Снижение центрального зрения при сухой форме ВМД происходит медленно. При влажной форме (10 % случаев) наблюдаются рост кровеносных сосудов в сосудистой оболочке глаза, экссудативный отек и кровоизлияния в сетчатку. В отличие от сухого типа, потеря зрения при влажной ВМД происходит более быстро.
Заподозрить макулярную дегенерацию у себя или своих близких возможно по следующим признакам:
- размытость или снижение остроты центрального зрения (зачастую больные долго не замечают поражения одного глаза, пока заболевание не захватит и второй);
- “слепые” пятна – прямое следствие дегенерации желтого пятна;
- прямые линии выглядят прерывистыми или изогнутыми;
- при рассматривании разными глазами цвет и форма одних и тех же объектов кажутся разными, слова в книге или газете могут быть размытыми, цвета теряют яркость;
- трудности в опознавании лиц.
Генетическая предрасположенность к макулярной дегенерации определяется двумя генетическими маркерами, исследование которых проводится в рамках предлагаемого анализа. ARMS2 (G205T) и CFH (C1204T) вместе составляют около 70 % риска развития возрастной макулярной дегенерации. Изучение генотипа позволит выявить этот риск и его степень.
Совсем недавно макулярная дегенерация считалась необратимым процессом, но сейчас разработаны специальные комплексы биологически активных веществ, позволяющие существенно отсрочить начало заболевания и уменьшить тяжесть симптомов. Важно как можно раньше узнать о наличии предрасположенности, чтобы заблаговременно начать профилактику ВМД.
Факторы риска развития макулярной дегенерации:
- возраст (чем старше человек, тем выше вероятность заболевания);
- пол (женщины более подвержены ВМД, чем мужчины);
- цвет волос и кожи (светлая кожа и голубой цвет радужной оболочки);
- курение (сигаретный дым увеличивает образование вредных свободных радикалов);
- солнечный свет (у людей, чей образ жизни связан с продолжительным пребыванием вне помещений, живущих у экватора или в высокогорье, риск заболеть выше – прямое воздействие солнечных лучей поражает глазную сетчатку, поэтому офтальмологи рекомендуют использовать солнцезащитные очки);
- наличие заболевания у членов семьи (наряду с возрастом один из главных факторов риска из-за выраженной генетической составляющей заболевания);
- несбалансированное питание (отсутствие или недостаток необходимых витаминов и микроэлементов, а также защитных каротиноидов ослабляет антиоксидантную систему организма);
- ожирение (у людей с избыточной массой тела низкое количество каротиноидов);
- повышенное артериальное давление и другие заболевания сердечно-сосудистой системы, тромбозы.
Когда назначается анализ?
- При оценке вероятности прогрессирования заболевания у лиц с ранними стадиями возрастной макулярной дегенерации.
- При определении степени риска развития ВМД (для принятия профилактических мер).
- При определении риска развития ВМД у лиц, имеющих заболевание в семейном анамнезе.
- Что означают результаты?
- Результат генетического анализа – заключение о степени риска развития возрастной макулярной дегенерации и рекомендации.
- Генетический маркер ARMS2 (G205T)
- Возможные генотипы
- G/G – низкий риск.
- G/T – умеренный риск развития/прогрессирования возрастной макулярной дегенерации.
- T/T – высокий риск развития/прогрессирования возрастной макулярной дегенерации.
- Генетический маркер CFH (C1204T)
- Возможные генотипы
- T/T– низкий риск.
- T/C– умеренный риск развития/прогрессирования возрастной макулярной дегенерации.
- C/C– высокий риск развития/прогрессирования возрастной макулярной дегенерации.
- Сочетание генотипов
- G/T ARMS2 (G205T) и T/C CFH (C1204T)– высокий риск развития/прогрессирования возрастной макулярной дегенерации.
- T/T ARMS2 (G205T) и C/C CFH (C1204T)– крайне высокий риск развития/прогрессирования возрастной макулярной дегенерации.
- Генетические маркеры
- Важные замечания
- Отсутствие нарушений по исследуемым генетическим маркерам, предрасполагающим к заболеванию, не исключает развития заболевания вследствие других причин, в том числе генетических.
- Литература
- Schaumberg, D. A., Hankinson, S. E., Guo, Q., Rimm, E., Hunter, D. J.A prospective study of 2 major age-related macular degeneration susceptibility alleles and interactions with modifiable risk factors. Arch. Ophthal. 125: 55-62, 2007. [PMID: 17210852]
- Schmidt, S., Hauser, M. A., Scott, W. K., Postel, E. A., Agarwal, A., Gallins, P., Wong, F., Chen, Y. S., Spencer, K., Schnetz-Boutaud, N., Haines, J. L., Pericak-Vance, M. A.Cigarette smoking strongly modifies the association of LOC387715 and age-related macular degeneration. Am. J. Hum. Genet. 78: 852-864, 2006. [PMID: 16642439]
- Ayoub T, Patel N. Age-related macular degeneration . J R Soc Med. 2009; 102 (2) :56-61. [PMID: 19208869]
Источник: https://helix.ru/kb/item/42-026
Макулодистрофия сетчатки глаза
Макулодистрофия сетчатки глаза (дегенерация или вырождение зрительного пятна) – заболевание, приводящее к частичной или полной потере зрения из-за возрастных склеротических изменений желтого пятна. Периферическое зрение при этом не страдает.
Выделяют два вида макулодистрофии – сухую и влажную. Обе они проявляются не сразу.
Когда проявляется сухая макулодистрофия, ее замечают не сразу, так как очень часто макулодистрофия развивается сначала на одном глазу, а это на общую остроту зрения на начальных этапах не сильно влияет.
Сначала становится трудно читать и выполнять мелкую работу. Человек чувствует потребность в более ярком свете, чем раньше для выполнения одной и той же работы.
Страдающие влажной дистрофией внезапно замечают, что прямые линии кажутся волнистыми, а зрение резко упало. Часто страдающие влажной макулодистрофией жалуются на темное пятно посреди поля зрения.
Для обеих форм характерно неконтрастное изображение, пелена перед глазами и нарушение цветовосприятия. Боли страдающие этим заболеванием не испытывают. Полная слепота при макулодистрофии наступает редко.
Описание
Макулодистрофия – это заболевание сетчатки глаза. Страдает при этом ее центральная часть – желтое пятно – место, на котором фокусируется световой поток.
Именно здесь находятся клетки, обеспечивающие остроту зрения и цветовосприятие – колбочки и палочки. Макула в переводе с латыни и означает «пятно», а дистрофия – это нарушение питания.
Желтое пятно у человека отвечает за остроту центрального зрения.
Обычно макулодистрофия поражает оба глаза, но происходит это неодновременно. У большинства людей сначала ухудшается состояние одного глаза, потом другого.
Главные факторы риска макулодистрофии – это возраст и наследственность. Макулодистрофия – это болезнь пожилых, обычно ее диагностируют у людей старше 50 лет. Однако есть сведения, что в последнее время эта болезнь «помолодела».
Ученые считают, что виноват в этом ультрафиолетовый свет, источником которого могут быть солнечный свет, лампы дневного света, ксеноновые лампы и даже экран компьютера. Большое значение играет и наследственность.
Поэтому если у пациента обнаружено это заболевание, стоит сказать об этом детям и внукам. Впоследствии это поможет им выявить болезнь на ранней стадии.
Факторами риска макулодистрофии также могут быть:
Развивается макулодистрофия из-за нарушения питания клеток желтого пятна, которое, в свою очередь, нарушается из-за нарушения кровообращения в сосудах сетчатки глаза, их атеросклероза. Именно из-за этого разрушаются колбочки – светочувствительные клетки.
Чаще встречается сухая макулодистрофия, это около 90 % всех случаев этого заболевания. При этом в клетках желтого пятна накапливается желтоватый налет (друзы), который мешает правильно функционировать фоторецепторам.
Влажная макулодистрофия встречается всего в 10 % случаев, однако она гораздо опаснее сухой. Влажная макулодистрофия – причина 90 % случаев слепоты у пациентов с макулодистрофией.
При этой форме заболевания за сетчаткой образуются новые кровеносные сосуды. И растут они в направлении желтого пятна. Стенки сосудов очень тонкие, поэтому в желтое пятно через них просачивается кровь.
При этом разрушаются фоторецепторы и центральное зрение резко ухудшается.
Влажная макулодистрофия прогрессирует быстрее, чем сухая. Очень часто она развивается у тех, у кого уже есть сухая макулодистрофия.
Диагностика
Сначала врач должен осмотреть пациента, выслушать его жалобы, они довольно характерные для этого заболевания. На их основании врач может предположить, что у пациента макулодистрофия. Для уточнения диагноза нужно провести офтальмоскопию, флюоресцентную ангиографию (исследование сосудов сетчатки) а также проверить наличие искажений при помощи решетки Амслера.
Решетку можно сделать самостоятельно дома и проверить зрение. Для этого понадобится лист в клетку 10х10 см с черной точкой посередине. Прикрепите этот лист на стену, дверцу холодильника или любое другое удобное для вас место. Если вы постоянно носите очки, наденьте их, предварительно хорошо протерев стекла.
Закройте один глаз, сфокусируйтесь вторым глазом на точке и медленно приближайтесь. Остановиться нужно примерно на расстоянии 15 см от листка. Если вы видите кривые линии или наличие темных пятен на решетке, это сигнал о том, что нужно срочно обращаться к офтальмологу. Но даже если линии решетки прямые и пятен нет, это не значит, что у вас гарантированно нет этого заболевания.
Точно сказать, есть макулодистрофия или нет, может дать только врач.
Лечение
Лечить макулодистрофию можно консервативно или оперативно. Консервативное лечение применяется во многих клиниках. Для этого используют антиоксиданты, иммуномодуляторы, препараты, укрепляющие стенки сосудов, витамины А, Е и группы В.
Но такое лечение малоэффективно. Единственные препараты, которые уже показали хорошие результаты в борьбе с этим заболеванием, – ингибиторы сосудистого эндотелиального фактора роста. Его вводят внутрь глаза.
Этот препарат уменьшает отек и предотвращает дальнейшее ухудшение зрения.
При сухой макулодистрофии применяют низкоинтенсивную лазерную терапию, при этом лазером удаляют друзы. Однако фоторецепторы при этом не восстанавливаются.
При влажной макулодистрофии применяют лазерную коагуляцию. С ее помощью предотвращают кровотечение из новообразованных сосудов. Это также останавливает ухудшение зрения.
Также есть метод лечения влажной макулодистрофии, при котором лекарство активируется лазером. Лекарство вводится внутривенно, по кровеносной системе оно распространяется по всему организму.
А потом врач светит лазером в глаз.
Это короткое по времени воздействие не повреждает клетки глаза, но активирует препарат, из которого высвобождается высокоактивный компонент, повреждающий новообразованные нездоровые клетки.
С помощью такого лечения можно приостановить потерю зрения, но вернуть его нельзя.
Образ жизни
Страдающие макулодистрофией даже на последних стадиях заболевания в пространстве ориентируются нормально, так как периферическое зрение у них не страдает. Однако выполнять мелкую работу или читать они могут с трудом. Чтобы облегчить жизнь, им нужно
- направлять свет непосредственно на книгу или на работу, это увеличит контрастность текста или изображения;
- использовать галогеновые лампы, они дают более ровный свет;
- если человеку трудно читать, можно использовать аудиокниги.
Профилактика
Полное излечение макулодистрофии невозможно, можно лишь предупредить это заболевание.
- Если вы курите, нужно бросить. Курение пагубно влияет на сосуды, в том числе и на сосуды глаз.
- Пользуйтесь темными очками, когда находитесь на солнце. Не забывайте и про шляпу.
- Питайтесь правильно, ешьте больше овощей и фруктов. Особенно врачи рекомендуют шпинат и капусту.
- При необходимости принимайте витамины. Однако помните, что избыток витаминов – это тоже плохо. Может развиться гипервитаминоз.
- Занимайтесь спортом. Это укрепляет весь организм, в том числе и сосуды.
- Регулярно проверяйте свое зрение, в том числе и самостоятельно по решетке Амслера. При первых же признаках макулодистрофии немедленно обращайтесь к врачу. Вылечить это заболевание пока нельзя, но можно остановить его развитие, и лучше это сделать на начальной стадии.
© Доктор Питер
Источник: https://doctorpiter.ru/diseases/545/