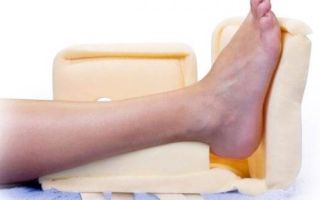
Очаги поражения кожи и мягких тканей язвенно-некротического характера выявляются у 75-80% обездвиженных и маломобильных больных. Повреждения часто локализуются в области задней поверхности дистальных отделов нижних конечностей;
при отсутствии своевременной терапии они могут привести к летальному исходу. Материал, размещенный далее, поможет понять патогенез аномального состояния, подскажет, чем лечить пролежни на пятках, порекомендует способы предупреждения возникновения патологии.
Причины и механизм развития пролежней на пятках
В основе механизма появления и прогрессирования болезни — совокупность нарушений нервной трофики и кровообращения.
Эксперты выделяют 3 основных фактора, приводящих к формированию очагов поражения. В их перечне — давление, срезывающая сила и ее компонент — трение.
Первая причина — следствие длительного (от 2 часов) действия веса тела лежачего больного: под его влиянием мягкие ткани, нейроны и сосуды деформируются. Нехватка питательных веществ и кислорода приводит к некрозу структур. Негативный эффект усиливается при использовании тяжелых одеял (пледов), плотного перевязочного материала, одежды.
Второй из перечисленных факторов развития пролежней проявляется в результате непрямого давления. Повреждения (разрушения) жировой клетчатки и соединительной ткани вызываются частыми смещениями человека по опорной поверхности вниз или вверх, неправильно выполненной техникой изменения положения пациента в постели (инвалидном кресле).
Трение приводит к отделению ороговелых клеток и дальнейшему изъязвлению верхнего слоя кожи, травмам глубоко расположенных структур. Уровень отрицательного воздействия возрастает при излишней влажности деформируемых участков тела.
Ускоряет образование пролежней присутствие дополнительных факторов. Последние дифференцируются на 4 группы:
- Внутренние обратимые. Среди них — изменения психологического состояния больного, наличие вредных привычек, сбои в работе сердечно-сосудистой системы, обезвоживание, истощение, избыточный вес, энкопрез, энурез.
Внутренние необратимые. К ним относятся двигательные и сенсорные расстройства, возраст старше 75 лет, присутствие в анамнезе пациента нарушений сознания и дистрофических патологий кожных покровов. - Внешние обратимые. В списке факторов — некачественный гигиенический уход, неправильно выполняемый массаж, сухость кожи, особенности питания (диеты и погрешности в меню, ведущие к нехватке аскорбиновой кислоты и протеина), длительный прием гормональных препаратов, НПВП, цитостатиков. Вызывают появление болезни также переохлаждения и перегревы, повышенная потливость, несоблюдение технологии задействования противопролежневых матрасов.
- Внешние необратимые. Возникновение пролежней в области пяток провоцируют продолжительные хирургические манипуляции.
При сочетании более 2 факторов пяточный пролежень образуется в несколько раз чаще.
Симптомы в зависимости от стадии заболевания
Специалисты выделяют 4 стадии развития болезни. Признаки патологии варьируются в зависимости от степени ее тяжести.
Начальная
Ранняя форма аномального состояния характеризуется отсутствием нарушений целостности кожи. Визуально отмечается гиперемия покровов, не исчезающая после устранения провоцирующих факторов.
При первой (I) стадии заболевания человек может жаловаться на резкое увеличение чувствительности в зоне поражения. В дальнейшем неприятные ощущения видоизменяются — возникает онемение.
Среди дополнительных симптомов — отечность, пальпируемое уплотнение, локальное повышение температуры.
Вторая
Степень отличается от предыдущей:
- цветом затронутых болезнью участков кожи (появляется синюшный оттенок);
- четкими границами измененных областей;
- наличием отслоений эпидермиса.
На второй стадии присутствует неглубокая деформация покровов, определяемая визуально как плоский (сухой или блестящий) кратер, потертость без воспаления либо пузырь. Прогрессирование аномалии характеризуется постепенным распространением на структуры, расположенные глубже.
Отторжения некротических масс нет.
Третья
Этап заболевания, сопровождающийся полным разрушением слоев кожи с обнажением подкожного жира. В перечне вторичных симптомов рассматриваемой стадии пролежней — воспаление тканей, значительный дискомфорт, формирование черного пятна (либо язвы с карманами, подрытыми краями). Мышцы, кости и сухожилия в патологический процесс не вовлечены.
Источник: https://NogiNashi.ru/dermatologiya/lechenie-prolezhnej-na-pyatkax-obzor-osnovnyx-metodik.html
Избавляемся от пролежней на пятках
Что такое пролежни?
Данное заболевание чаще возникает у лежачих больных. Эти повреждения представляют собой некроз (отмирание) мягких тканей.
Чаще всего пролежни возникают на коленях, локтях, бедрах, крестце, ягодицах, пятках. В данной статье пойдет речь про пролежни на пятках.
Особенности развития пролежней
Пролежни возникают у лежачих больных людей, потому что они лишены способности двигаться.
Из-за этого нарушается циркуляция воздуха, происходит сильное сдавливание сосудов, истощение жировой прослойки, и кожа начинает краснеть, воспаляться, и на ней образуются язвы. Так она начинает отмирать.
Кроме статичного положения, лежачие больные слабо реагируют на возникающие болевые симптомы, которые вынудили бы здорового человека перевернуться на другой бок, лечь по-другому.
Это объясняется повреждением нервных волокон, которое часто встречается у парализованных людей. Поэтому именно у этой категории велик риск развития пролежней. Пролежни на пятках имеют несколько стадий развития.
Стадии развития пролежней на пятках
I-II стадия
Симптомы на этих стадиях имеют локализацию на выступах и представляют собой небольшое розовато-синее пятно на пятке.
Это свидетельствует о том, что кровоток в этой зоне нарушен. При сдавливании задняя поверхность пятки становится белой. Какие-либо признаки нарушения кожного покрова на первой стадии отсутствуют.
На второй стадии появляется шелушение кожи. Образовываются небольшие пузырьки, которые наполнены жидкостью.
Жидкость в эпидермисе заставляет клетки кожи набухать, затем разрываться. На этой стадии становится очевидно нарушение целостности ткани на уровне верхнего слоя эпидермиса.
Эти процессы указывают на застой крови и нарушение подачи кислорода к тканям пятки. На этой стадии к коже полностью перестают поступать питательные вещества.
Эти две стадии не являются проблемными. С началом появления пролежней могут быстро справиться народные средства.
Они помогут полностью и быстро восстановить первоначальную целостность ткани. Способ лечения пролежней на этих двух этапах мало чем отличается от лечения раздражения кожи.
III-IV стадии
На третьей стадии проявляются более серьезные симптомы, с которыми труднее справиться народными средствами. Нарушения кожной целостности превращаются в незаростающую, кровоточащую рану, которая может начать гноиться при попадании на нее патогенных микроорганизмов.
Наблюдается полное разрушение подкожной жировой прослойки, мышечной ткани. Гнойное воспаление несет реальную угрозу для здоровья и жизни лежачего больного.
На четвертой стадии на пятках формируются серьезные дефекты, полости с гнойным воспалением стенок. Это свидетельствует о полном разрушении кровообращения в этой области, что несет угрозу для жизни больного.
Такие модификации кожи ведут к полному некрозу пятки и становятся причиной интоксикации организма пациента. Кроме того, при инфицировании в полости могут завестись паразиты.
Порядок появления и усугубления
Пролежни на пятках имеют несколько стадий развития. Их образование выделяется в несколько этапов, которые можно своевременно зафиксировать. Это краткая памятка для всех, кто ухаживает за лежачими больными:
- Вначале на пятке образуется бледное пятнышко (оно может быть небольшим или едва заметным). После изменения позы оно не исчезает через пять минут.
- На коже появляется красный пузырь. Он может лопаться или оставаться целым. Похож на водянистую мозоль.
- Возникает масштабное поражение пятки: образуется черное пятно. Может возникнуть неприятный запах.
- Появляются глубокие поражения кожи: раны, язвы до кости. Нагноения. Стоит сильный запах разлагающейся плоти.
Общие симптомы для любой стадии развития пролежней:
- зудящие и болевые ощущения на участке;
- плохой, гнилостный запах.
Лечение дефектов на разных стадиях
На I-II стадии
Суть обработки пораженного участка на начальных стадиях заключается в наложении компресса с мазями, способствующих ранозаживлению. Для предварительного очищения участка используется кипяченая вода с детским мылом.
Лучшим вариантом будет использование физраствора вместо концентрированной химии. Еще из аптечных препаратов можно использовать актовегиновую и солкосериловую мази.
Таким же заживляющим эффектом обладает повязка, пропитанная препаратом «Деринат».
Из народных средств лучше использовать облепиховое масло. Оно хорошо смягчает и способствует заживлению кожных покровов, а также нейтрализует любое кожное раздражение.
На III-IV стадии
Для лечения масштабных поражений кожи, некроза, загноений лучше всего обратиться к специалисту.
Чтобы не допустить случайного внесения дополнительной инфекции в открытую рану или не затронуть костную ткань при манипуляциях, пусть лечение проводит хирург.
Первое, что необходимо провести перед началом лечения, это очищение раны от нагноений и омертвевшей ткани.
Перед началом очищения раны от гнойников необходимо провести общую обработку пяточной зоны дезинфицирующим раствором. Здесь подойдет раствор хлоргексидина, перекись водорода.
Если в ране слишком много гноя или имеются отмершие ткани, в этом случае очищение лучше всего осуществлять специализированным биологическим средством «Протекс-ТМ» для пролежней.
После проведенной дезинфекции следует наложить ранозаживляющую повязку из масляного экстракта зверобоя, синтомициновой мази или стрептоцидовой эмульсии. Повязку следует держать в течение двадцати минут.
В приготовлении повязки возможно использовать другие народные средства, которые рекомендовались в I-II стадии.
Эта процедура призвана полностью очистить язвы от гноя и омертвевшей кожи.
Но необходимо понимать, что временная длительность мероприятий по дезинфекции и очищению сильно зависит от масштабов поражения кожи и может занимать от нескольких дней до нескольких недель.
Лечение пролежней у лежачих больных в домашних условиях
Лечение пролежней в домашних условиях имеет много трудностей. Это зависит от стадии развития пролежней, но в общем, в домашних условиях очень затруднительно провести хорошую, а главное, безопасную с точки зрения возможного заражения очистку загноившейся раны.
В аптеке можно найти хорошие одноразовые антисептические самоклеящиеся повязки, которые произведены из новейших материалов и пригодны для любых стадий развития пролежней.
Они очень удобны в использовании, но при правильном выборе следует учитывать стадию пролежней и их инфицированность. От этого очень зависит эффективность использования той или иной повязки.
Народное лечение пролежней
Следует помнить, что в лечении пролежней на любой стадии народные средства являются лишь вспомогательным элементом, направленным лишь на смягчение процессов очищения и заживления деформаций.
Кроме этого, все народные средства подразумевают использование в составе смесей лекарственных растений, которые способны вызвать аллергическую реакцию у больного, и их уместность тесно связана со стадией поражения.
Поэтому, прежде чем прибегать к народной медицине, необходимо проконсультироваться с лечащим врачом о возможности использования того или иного средства.
Эффективна повязка на ночь из листьев каланхоэ. Их режут пополам и прикладывают местом среза к пролежню. Это способствует мягкому заживлению раны. Тем же эффектом обладают и листья бузины, ошпаренные молоком. Их следует прикладывать к месту пролежня дважды в сутки.
Мазь из цветков календулы обладает смягчающим эффектом, что полезно для восстановления кровотока и снятия шелушения (особенно хорошо для пролежней 1-2 стадии).
Рецепт мази достаточно прост в исполнении: надо смешать 1 столовую ложку хорошо порубленных цветков календулы с 50 граммами вазелина. Наносится на проблемные зоны дважды в день.
Подобного можно добиться при помощи облепихового масла и сока алоэ с медом. Их можно наносить несколько раз в сутки при начальных стадиях появления заболевания.
Хорошо помогает в затягивании неглубоких ран компресс из стерильной салфетки, вымоченной в стерильном рыбьем жире. Его ставят на всю ночь.
Возможно делать в комплексе с примочками, пропитанными соком тщательно измельченного картофеля с медом. Накладывают на места образования пролежней несколько раз в течение дня.
Профилактика образования пролежней
Пролежни — это постоянная угроза для каждого лежачего больного. И чтобы их избежать, придется осуществлять профилактику каждый день. Ведь лечить их гораздо тяжелее и дороже, чем избежать.
Каждые 3 часа пациента необходимо переворачивать на разные участки тела. С бока на бок, на спину, на живот. Движения не должны быть резкими, это может навредить кожному покрову. По этой же причине нельзя сильно сжимать части тела при переворачивании.
Если больной может двигать конечностями (ногами и/или руками), то можно подобрать ему комплекс упражнений для улучшения циркуляции крови и укрепления соединительной ткани.
Имеет смысл проконсультироваться с врачом насчет покупки тренажеров для больного. Их надо выбирать, исходя из диагноза и подвижности пациента.
Есть специальные приборы, которые создают имитацию движения мышц. Например, электрическое белье. Принцип его действия основан на слабом электрическом импульсе в мышцу, который сокращает ее.
Это создает эффект ее собственной работы и помогает ей насытиться кислородом и питательными веществами.
Необходимый уход
Несколько раз в день нужно массировать те места, на которых больной наиболее часто лежит (стоит помнить, что у лежачего человека происходит общий застой крови из-за малоподвижного образа жизни. Это еще одна причина, почему лежачие больные подвержены быстрому развитию пролежней.
Для этих целей рекомендовано приобрести больному специальный противопролежневый матрас. Он имеет особенную структуру, которая создает больному комфортное пребывание и ослабит давление на части тела.
Матрасы имеют специальный компрессор. Матрасы устроены таким образом, что способствуют массажу и улучшению кровоснабжения.
Обладают общетерапевтическими действиями и способствуют скорейшему заживлению небольших пролежней, если они успели появиться.
А также равномерно распределяют давление на тело, что способствует улучшению микроциркуляции крови. По этому же принципу создан противопролежневый круг (в форме «бублика»).
Его подкладывают под те участки тела, которые наиболее подвержены сдавливанию: ягодицы, ноги, голени.
Постельное белье для лежачего больного должно быть только из натуральных материалов, гладкое и мягкое на ощупь. Это уменьшает механическое воздействие на кожу. По этой же причине нужно следить, чтобы простынь была туго натянута на матрас и не собиралась в складки.
Не стоит выбирать белье с различным рельефом вроде вышивки. Это натирает кожу и ускоряет процесс образования пролежней. Нельзя допускать появления крошек.
Лучше всего приобрести специальную, регулируемую кровать для лежачих больных. Ее функционал предусматривает удобное и гигиеничное справление всех потребностей.
Больной обязательно должен содержаться в чистоте
Качественный уход и гигиеничное справление нужд — залог эффективной профилактики пролежней! Следует обязательно менять белье раз в несколько дней, использовать впитывающие пеленки, салфетки, подкладки, подгузники.
Подгузники должны меняться своевременно. В противном случае размножаются бактерии, которые травмируют эпителий. Хорошей практикой будет использование специальные медицинских средств для предотвращения опрелостей и раздражений.
В аптеке можно найти огромное количество средств для ухода за кожей, такие как присыпки, крема, мази с ранозаживляющим эффектом, антибактериальные средства.
Но их следует подбирать после консультации с врачом, потому что у больного может возникнуть аллергическая реакция на какой-либо компонент.
При начале проявления первых признаков пролежней необходимо начать своевременное лечение. Лучше всего иметь некоторые масла из народных средств, чтобы сразу же начать обрабатывать поврежденные участки кожи.
Особенным способом следует мыть кожу. Делать это надо при помощи мыльного раствора, не грубой мочалкой, во избежание натираний и ранок. Осторожно высушить. Затем нанести увлажняющий лосьон.
Правильный рацион питания
Очень многое при профилактике пролежней зависит от рациона питания лежачего больного. В рационе должно присутствовать повышенное содержание белка. Это способствует улучшению связи между клетками соединительной ткани, что делает ее менее уязвимой для возникновения различных нарушений.
Если подавать твердую пищу с высоким белковым содержанием не представляется возможным, то возможно использовать специальные жидкие смеси в качестве основного или дополнительного источника поступления белков. Это Нутризон, Эшнур, Пептамен и т. д.
Питательные смеси являются желаемым вариантом и в случае нормального питания. Для мышечной ткани и всего организма особенно важно потребления большого количества жидкости (около 2-х литров в сутки).
Полезны будут любые свежевыжатые соки, особенно яблочный, морковный, томатный, апельсиновый, капустный, виноградный. Они дают большой приток витаминов, что увеличивает содержание питательных веществ в организме и увеличивает тонус мышц, укрепляет жировую прослойку.
Если пациент может потреблять пищу самостоятельно, то можно давать ему фрукты вне соков. В их соединительной ткани есть растительная клетчатка, которая очень полезна для кожной структуры.
Источник: https://lechenie-nog.ru/kak-izbavitsya-ot-prolezhnej-na-pyatkax-na-lyuboj-stadii-razvitiya-2/
Пролежни на пятках: симптомы, лечение народными средствами
Заболевания, ограничивающие подвижность больного, зачастую приводят к некрозу мягких тканей. Давление массы тела на выступающий участок, соприкасающийся длительное время с твердой поверхностью, приводит к нарушению нормального кровотока в этом месте.
Особенно сильно от подобной патологии страдают нижние конечности. Пролежни на пятках имеют несколько стадий развития, симптомы которых важно распознать в самом начале развития заболевания.
Профилактические меры, своевременное лечение медикаментозными препаратами и народными средствами принесут значительное облегчение лежачему больному.
Особенности развития
Пролежнями специалисты называют омертвевшие участки кожи и мягких тканей, возникающих вследствие вынужденного длительного пребывания больного в неподвижном положении.
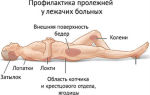
Так, например, при лежании на спине зонами формирования пролежней является затылочная часть головы, лопатки, поясничная зона и пятки.
При длительном пребывании на боку страдают плечи, боковые поверхности таза и нижних конечностей.
У здорового человека, ведущего нормальную двигательную активность, сдавливание кожи никогда не бывает длительным. Поэтому циркуляция воздуха не нарушается, а имеющий слой жира служит хорошей прокладкой между кожными покровами и костными выступами. К тому же эта жировая прослойка не допускает сильного сдавливания кровеносных сосудов.
Что касается больных, лишенных способности передвигаться, то у этой категории людей существует высокий риск появления пролежней.
Ситуация усугубляется тем, что они не реагируют на болевые симптомы, которые обычно возникают у здорового человека и вынуждают его сменить положение.
Отсутствие способности чувствовать боль чаще всего связано с повреждением нервных волокон, возникающих непременно при заболеваниях, вызывающих паралич.
В связи с истощением подкожной жировой прослойки, кровеносные сосуды достаточно легко сдавливаются, а кожные покровы в этой зоне очень долго заживают. Лишенная кислорода и питательных веществ кожа становится красной и постепенно воспаляется, что приводит к образованию язв.
Факторы, способствующие развитию патологии
Лечение будет во сто крат эффективней, если постараться избежать причин, способствующих развитию пролежней.
Все факторы условно делятся на две категории. К первой относятся особенности состояния больного, а ко второй – правильно организованный уход за больным:
- возраст больного. Чем старше пациент, тем больше вероятность появления патологии;
- вес тела. Симптомы заболевания могут быть вызваны как избыточной массой тела, так и сильным истощением организма. Если в первом случае пролежни будут возникать из-за чрезмерного пережатия отдельных участков, то и во втором – отсутствие жировой прослойки приводит к таким же негативным последствиям;
- патология сердечно-сосудистой системы и сопутствующие заболевания; Значительно возрастает риск образования пролежней при застойных явлениях в кровеносных сосудах. Также особенно внимательным следует быть с людьми, у которых нарушена иннервация (следствие инсульта) либо обменные процессы в организме происходят с нарушениями (сахарный диабет, заболевания щитовидной железы);
- повышенная влажность. Сильное потоотделение и недержание мочи вызывают сильные опрелости на коже, что впоследствии приводит к появлению воспаленных участков в местах сильного сдавливания мягких тканей;
- сбалансированное питание. Первые симптомы пролежней можно заметить на теле больного при недостаточном употреблении жидкости, белка, витаминов и минералов.
Стадии развития пролежней
I-II стадия
Симптомы чаще всего локализуются на костном выступе, но признаки нарушения целостности кожных покровов на первой стадии отсутствуют. Температура в области патологии такая же, как и вне зоны поражения.
Симптомы первой стадии проявляются в виде небольшого синюшно-красного пятна на пятке, но при сдавливании задняя поверхность стопы становится бледной.
Подобные признаки свидетельствуют о нарушении оттока крови из этой зоны.
Для второй стадии характерно появление шелушащейся кожи и образования мелких пузырьков, наполненных жидкостью. Концентрация жидкости в эпидермисе приводит к набуханию его клеток, после чего они разрываются и гибнут. Эти симптомы указывают на истончение эпителиального слоя кожи и застой крови, который нарушает подачу к мягким тканям пятки кислорода и питательных веществ.
Далее у больного наступает иннервация в зоне повреждения пятки. Для этой стадии не характерно повреждение подкожной ткани. В данном случае поражается только верхний слой. Грамотно подобранное лечение в комплексе с народными средствами позволяют полностью восстановить целостность кожного покрова.
III-IV стадии
Симптомы третьей стадии уже имеют более серьезные последствия для лежачего больного. Поражения на коже приобретают вид раны, и при попадании патогенной микрофлоры может начаться нагноение. По мере развития патологического процесса разрушению поддаются подкожная жировая клетчатка, мягкие и мышечные ткани. Некроз и гнойные воспаления представляют серьезную угрозу для больного человека.
При четвертой стадии на пятках уже образуются значительные дефекты в виде полости, стенки которой имеют гнойное воспаление. Подобные симптомы свидетельствуют о полном нарушении кровообращения и очень опасны для пациента. Изменения четвертой стадии приводят к некрозу пяточной зоны и могут стать причиной отравления организма.
Симптомы, сопровождающие любую стадию заболевания:
Лечебная терапия пролежней
Терапевтическое лечение заболевания зависит в первую очередь от степени поражения. Для устранения пролежней используется консервативные и хирургические методы. Независимо от стадии терапия направлена на достижения следующих основных моментов:
- восстановление нормального кровообращения на пораженном участке;
- удаление некротических масс с пяточной зоны;
- заживление поверхности поврежденной зоны.
При обнаружении пролежней на начальной стадии специалисты рекомендуют пригласить медсестру на дом, которая обработает рану и расскажет, как правильно ухаживать за больным. Но если время упущено и на пятках образовались серьезные язвы, тогда лучше сразу вызвать хирурга.
Обработка кожи на I-II стадии
Лечение пролежней на начальных стадиях заключается в обработке пораженного участка и наложении повязки на основе ранозаживляющих мазей. Для обработки язвочек обычно используется кипяченая вода и детское мыло.
Не рекомендуется для этих целей применять йод, зеленку или перекись водорода. Их раздражающее действие препятствует заживлению раны, поэтому лучше заменить физраствором.
Для восстановления и заживления кожных покровов лучше пользоваться маслами софоры японской или облепихи. Что касается аптечных препаратов, то заживляющим действием обладают актовегиновая или солкосериловая мази. Также подобный эффект наблюдается после наложения повязок с препаратом «Деринат».
Обработка кожи на III-IV стадии
Для глубоких пролежней характерно появление некротических тканей, воспалений и инфекции. Поэтому лечение, прежде всего, начинается с очищения раны. Чтобы исключить заражение и случайно не затронуть костную ткань эту процедуру лучше доверить хирургу.
В процессе очищения из раны удаляется гной. Прежде чем начинать чистку пяточная зона должна быть обработана дезинфицирующим раствором. Для этого можно использовать раствор хлоргексидина, перекись водорода или 1-2 капли масла чайного дерева. При наличии в язве некрозных тканей и большого количества гноя очищение лучше проводить специальным биологическим средством для пролежней Протекс-ТМ.
На следующем этапе обработки лечение состоит в наложении на 20 минут ранозаживляющей повязки из масляного экстракта зверобоя, синтомициновой мази либо стрептоцидовой эмульсии.
Также можно использовать средства, рекомендуемые для I-II стадии и лечение народными методами. Эта процедура позволяет полностью очистить рану от нагноения и некрозных тканей.
Но следует учесть, что длительность подобных мероприятий зависит от степени поражения и могут продолжаться от 2 дней до нескольких недель.
Народные средства от пролежней
Возможно, не у каждого больного есть средства на лечение дорогостоящими аптечными препаратами. К тому же появление аллергических реакций на теле больного не способствует устранению пролежней. Для таких больных лечебная терапия народными средствами является настоящим спасением.
Домашние мази от пролежней
Терапия лечения домашними средствами доказала свою эффективность при использовании мази с календулой. Для ее приготовления потребуется измельчить в порошок несколько столовых ложек высушенных цветков календулы, которые смешиваются с 50 гр. вазелинового масла. Полученная мазь наносится на предварительно обработанные пролежни несколько раз в день.
Для лечения народными средствами используется смесь растительного масла и пчелиного воска. В 100 гр. кипящего растительного масла добавить небольшой кусочек воска размером со среднюю сливу. Растаявший воск и масло хорошо перемешать и дать остыть. Использовать как мазь при пролежнях.
Также народными средствами можно предотвратить развитие нагноения. Для этого потребуется пол-литровая банка нерафинированного масла, десять очищенных луковиц со срезанным низом и горсть серы еловой. В доведенное до кипения масло добавить все компоненты кроме лука.
После получаса томления на медленном огне по одной добавить все луковицы, после чего еще проварить полчаса. В процессе кипячения может образовываться большое количество пены, которую необходимо собрать и добавить в уже остывшую смесь. Для получения чистой мази без различных примесей ее процеживают через несколько слоев марли.
По мере настаивания она становится насыщенно-желтого цвет.
Готовим присыпку
Народными средствами легко заменить аптечные присыпки. Хорошим подсушивающим эффектом обладает картофельный крахмал. которым посыпаются образовавшиеся язвы. По мере подсыхания краев рана уменьшается в размере и заживает.
Также присыпку можно сделать на основе крахмала. Для этого потребуется:
- тальк 65 г;
- аллантоин 1г;
- крахмал кукурузный или картофельный – 25 г;
- оксид цинка – 9 г;
- лавандовое масло 10 капель.
Все компоненты кроме лавандового масла смешать между собой и измельчить в кофемолке в течение 5-10 секунд. Готовая присыпка должна по консистенции напоминать мельчайшую пудру и быть чуть жирноватой.
При растирании между пальцами не должны появляться комочки. Лавандовое масло добавляется в пустую бутылочку и распределяется по стенкам, после чего засыпается присыпка и хорошо встряхивается.
Чтобы смесь дольше сохраняла свои свойства, ее хранят в плотно закупориваемой емкости.
Болтушки от пролежней
Лечение пролежней включает обработку ран специальными растворами. Аптечные препараты можно заменить болтушками, приготовленными в домашних условиях. Нам понадобится:
- детский шампунь – 2 ст. л.;
- стрептоцид 2 таблетки;
- этиловый спирт – 4 ст. л.;
- присыпка детская (можно заменить домашней) – 4 ст. л.;
- таблетки аспирина – 2 шт.
Растертые в порошок таблетки смешать с остальными компонентами и взбить до образования однородной эмульсии. Приготовленная мазь наносится на поврежденные зоны несколько раз в день.
Спустя некоторое время появляется корочка, которая по мере заживления раны отпадает. Еще одно неплохое средство, используемое для обработки пролежней, готовится на основе сырого белка и сока молодых листьев крапивы.
Все компоненты смешать между собой и полученным составом обмазывать раны.
Профилактика пролежней
Полноценное лечение также включает соблюдение профилактических мероприятий. Помимо туалета пяточной зоны нужно улучшить циркуляцию крови в нижних конечностях. Для этого необходим массаж, который включает аккуратные растирания ног махровым полотенцем и специальные лечебные упражнения. Движения ЛФК могут быть как активными, так и пассивными.
Необходимо постараться снизить давление на костные выступы. Для этого можно использовать резиновые круги, специальные держатели для пятки или просто сделанные из ваты кольца. Подобная профилактика обеспечивает не только комфорт больному, но и позволяет патологическому процессу не перейти в более сложную форму.
Источник: http://mymylife.ru/zdorove/domashnee-lechenie/28180-prolezhni-na-pyatkakh-simptomy-lechenie-narodnymi-sredstvami
Как и чем лечить пролежни на пятках
Пролежни — омертвевшие участки кожного покрова, образующиеся в результате нарушения снабжения кровью и длительного статического давления на определённые участки. Подобное приводит к нейрогенной дистрофии, впоследствии — к трофическим расстройствам мягких тканей.
Чаще пролежни становятся последствием неподвижности, проявляются в результате продолжительного пребывания человека в постельном режиме по причине неудовлетворительного состояния здоровья после травм опорно-двигательного аппарата, нарушения сердечно-сосудистой деятельности, а также у людей пожилого возраста с замедленным кровообращением.
Часто образуются на ягодицах, области седалищной кости, бёдрах, лодыжках, пятках. Профилактика пролежней — важный метод решения наболевшей задачи. Отсутствие предупредительных мер способно привести к серьёзным последствиям, доходя до ампутации конечностей.
Особенности лечения
Лечение пролежней на пятках обнаруживает особенности, обусловленные спецификой участка тела с точки зрения диагностирования заболевания и его патогенеза.
Во-первых, на пятке кожный покров толстый, затрудняет выявление начальных признаков патологического уплотнения кожного покрова (сложнее диагностировать и лечить).
Во-вторых, кожа на пятках, как никакая другая область кожного покрова, подвержена распространённому болезненному растрескиванию различной этимологии, образуется повышенная вероятность попадания в трещины инфекций (сложнее дезинфицировать).
В-третьих, недостаточное кровоснабжение и застойные явления в нижних конечностях, становящиеся результатом различных заболеваний, требуют тщательного подхода к процессу улучшения кровоснабжения поражённого участка при лечении и в профилактических целях (более длительный процесс регенерации).
Методология лечения
Способы лечения пяточных пролежней основаны на устранении причин, вызывающих заболевание. Главным становится восстановление нормального кровоснабжения поражённого участка кожного покрова, профилактика компрессионного воздействия.
В первую очередь потребуется снять давление с поражённой пяточной области, разгрузить пятку, предотвратить контакт с плотной поверхностью. Без подобных мер заживление пролежней невозможно.
Для указанных целей применяют специальные противопролежневые матрасы, подушки клиновидной формы, овчинки. Последняя удобна мягкой и сухой фактурой, хорошо поглощающей влагу и легко поддающейся чистке.
Структура овчины поможет обеспечить лёгкий доступ воздуха к пятке, устранит эффект запревания.
Для улучшения микроциркуляции крови используются синтетические препараты. Среди известного разнообразия отметим две группы:
- Ангиопротекторы и дезагреганты, улучшающие обменные процессы в сосудистой стенке, увеличивая проницаемость стенок для жидкой крови. Сюда относятся Актовегин, Трибенозид, Трентал.
- Спазмолитики, снимающие тонус мелких сосудов посредством воздействия на гладкомышечную прослойку в их стенках. Распространённые препараты группы — Папаверин, Но-шпа, Спазмалгон.
Следующим этапом станет обязательная очистка пролежней от некротических тканевых отложений для предотвращения заражения организма. Применяются препараты дерматотропного и некролитического действия (Пантенол, Трипсин, Дезоксирибонуклеаза).
Потом, в зависимости от стадии заболевания, потребуется подобрать лечение, помогающее скорейшему заживлению раны и исключению попадания инфекции. Рекомендованы к применению стимуляторы репарации тканей: Метилурацил, Мазь Каланхоэ, Бепантен. Рекомендуется накладывание на места пролежней, лишённых эпидерма, антисептических повязок.
Физиотерапевтические методы лечения
Эффективным методом лечения пролежней на пятках и других местах образования считается физиотерапия. Применяется в составе комплексной терапии пролежней на различных стадиях заболевания. Проводится в специализированных физиотерапевтических кабинетах, оснащённых специальной аппаратурой. В домашних условиях возможен крайне ограниченный круг процедур.
Методика лечения соответствует лечебной карте и направлена на перечисленные основные факторы: улучшение кровообращения и микроциркуляции крови, удаление и минимизация воздействия на организм образующихся некротических масс и гнойного отделяемого, ускорение процесса заживления.
На I и II стадиях успешно применяют магнитотерапию. Магнит способен снизить воспалительный процесс, ускорить лимфоток. Для улучшения кровообращения, уменьшения застойных (отёчных) явлений положительно себя зарекомендовала ударно-волновая терапия. Для ускорения обменных процессов в очагах поражения и стимулирования микроциркуляции стали применять местную дарсонвализацию.
На III и IV стадиях, которые характеризуются обширным появлением некротических масс, нашли применение подобные физиотерапевтические методы:
- Ультрафиолетовое облучение. Уменьшает воспалительный процесс, обладает обезболивающим и иммуноукрепляющим действием.
- Воздействие ультравысоких частот (УВЧ-терапия). Физиотерапевтическое воздействие во многом схоже с УФ-облучением. Улучшает кровоток и обменные процессы в поражённых тканях.
Для ускорения заживления ран на различных стадиях заболевания, после удаления некротических масс и гнойного отделяемого используют процедуры:
- Ультрафонорез. Комплексное воздействие ультразвука и ранозаживляющих препаратов. Позволяет повысить эффективность воздействия активных веществ на процесс заживления пролежней.
- Лечение синусоидальными модулированными токами (СМТ-терапия). Ускоряет обменные процессы, улучшает регенерацию повреждённых тканей.
- Озокеритотерапия. Тепловое воздействие горного воска, аппликация которого на пролежень способствует улучшению кровоснабжения и ускорению обменных процессов. Один из немногих физиотерапевтических методов, разрешённый в домашних условиях.
Лечим дома
В домашних условиях возможно лечение пролежней на пятках только на I и II стадии заболевания. Если болезнь находится на III и IV стадии, потребуется квалифицированная стационарная помощь, подразумевающая хирургические методы лечения.
Лечение начальных стадий подразумевает обработку поражённых кожных участков ранозаживляющими мазями: Банеоцин, Солкосерил, Левомеколь. Отмечают положительный эффект наложения повязок с масляным экстрактом зверобоя или линимент синтомицина, отличающихся прекрасными антибактериальными, противовоспалительными свойствами.
Из народных средств для обработки небольших очагов пяточных пролежней ранней стадии рекомендуется применение густой водной суспензии из детского мыла. Средство поддерживает влажность пяточной области в нормальном режиме.
Нельзя применять для обработки ран раствор бриллиантовый зелёный и 5% спиртовой раствор йода, затягивающие процесс заживления из-за очень сильного (ударного) раздражающего воздействия на эпидерму и нижележащие слои кожного покрова.
Отличительной особенностью глубоких пролежней на пятках считается воспаление тканей, их некротизация и инфицирование очага поражения. Лечение пролежней на III и IV стадиях проводит хирург. Рекомендуется обработать пяточную зону дезинфицирующим раствором, подходит раствор хлоргексидина или перекись водорода. Затем выполняют очистку раны от гнойных выделений.
Если в ране, помимо обилия гнойного отделяемого, обнаруживаются отложения некрозных масс, очистку применяют специальными салфетками с трипсином и мексидолом. Потом накладывают повязки с ранозаживляющими мазями (продолжительность экспозиции 20-30 минут). Действие окончательно очистит поражённую область от гноя и некрозных масс.
Помните, лечение способно продолжаться неделями и зависит от стадии заболевания.
Также отмечают широко распространённую практику применения народных рецептов лечения пролежней пяток. Во-первых, часто аптечные препараты дороги, больные не могут позволить себе приобрести средства. Во-вторых, активные вещества препаратов способны вызвать аллергические реакции у больных, что не способствует скорейшему выздоровлению. Большинство лекарств легко готовится в домашних условиях.
Наиболее распространёнными признаны рецепты на основе календулы. Растение используют в качестве мази, отвара, измельчённых листьев, примочек из настоя цветков. Находят применение изготовленные по народным рецептам присыпки для подсушивания влажных ран, помогая уменьшению и заживлению.
Готовят на основе картофельного крахмала, используя в качестве наполнителя тальк. Для результативного удаления гнойных отделений применяют льняное полотенце, вымоченное в концентрированном растворе соды.
В качестве ранозаживляющих препаратов народная медицина рекомендует лечить мазью, приготовленной на отваре лука в растительном масле с добавлением парафина.
Общеизвестен факт, что предотвратить заболевание значительно легче, чем его лечить. Выявление пролежней, профилактика их образования на ранних стадиях поможет избежать длительного лечения сопутствующего заболевания.
Источник: http://medprevention.ru/nogi/stupni-koleni-lodyzhki/1024-kak-i-chem-lechit-prolezhni-na-pyatkakh
Пролежни на пятках: стадии, лечение, профилактика
Пролежни на пятках – недуг, который возникает у каждого второго лежачего пациента. Основная причина появления — это нарушение кровообращения в результате сдавливания тканей и кожного покрова, полная потеря двигательных функций, а также несоблюдение гигиенических норм и плохой уход.
Диагностировать появление некротических изменений в домашних условиях просто – покраснение, истончение кожи, кровоподтеки, ранки, язвы – все это первые признаки заболевания.
Поражение кожи на пятках довольно быстро поддается лечению, так как эти места легко обрабатывать, например, приподняв ступни, можно предотвратить сдавливание тканей и появление новых ран, а также обеспечить сухость кожных покровов.
Появление язвенных поражений, мокнущих ран и кровоподтеков означает тяжелое развитие основного заболевания, неправильный уход и лечение. Все это значительно ухудшает состояние здоровья больного, более того, появление осложнений резко снижает шансы на выздоровление. Так, лечение хирургическим путем может привести к тому, что человек может навсегда потерять способность ходить.
Если вовремя не оказать помощь пациенту с пролежнями, могут появиться такие осложнения, как:
- гнойный артрит;
- паразитные заболевания;
- разрушение стенок сосудов, кровотечение;
- рак кожи;
- сепсис.
В критических ситуациях возможен летальный исход.
Пролежни на пятках, как и на любых других участках тела, имеют 4 основных стадии развития:
- Начальная. Пролежни на этой стадии представляют собой небольшие пятна, локализованные на выступах пяточной кости. Нарушение кровотока на сдавленных участках приводит к изменению цвета кожных покровов : она приобретает фиолетовый оттенок, а сама ступня становится белой.
- Переходная. Эта стадия сопровождается шелушением и нарушением целостности кожных покровов. Также могут образовываться мокнущие ранки. Питательные вещества и кислород не поступают к тканям ступни, образуется застой крови и начинается ороговение клеток эпидермиса.
Первые две стадии можно легко вылечить в домашних условиях, первоначальная целостность кожного покрова полностью восстановится. На этих этапах хорошо помогают народные средства.
- Тяжелая. Пролежни третьей стадии представляют собой незарастающие, кровоточащие раны, которые начинают гноиться. Можно наблюдать полное поражение подкожной жировой клетчатки и частичное разрушение мышечной ткани.
- Чрезвычайно тяжелая. Последняя стадия сопровождается серьезными дефектами всех тканей; полости пролежней имеют гнойные воспаления стенок, более того, могут завестись паразиты. Все это свидетельствует о полном некрозе пятки, отсутствии кровообращения и интоксикации организма, что несет серьезную угрозу для жизни пациента.
Важно! При регулярном проведении профилактики и своевременном лечении на начальной стадии развития пролежней, можно избежать осложнений и покупки дорогостоящих лекарств.
Лечение может осуществляться терапевтическими или хирургическими методами. Любая терапия направлена на улучшение трофики (циркуляции крови) в тканях, очищение кожных покровов от некротических масс, заживление ран. Хирургическое вмешательство необходимо в тех случаях, когда терапевтическое лечение не дает результатов, состояние пациента постоянно ухудшается, а пролежни не заживают.
Для обработки пролежней 1 и 2 стадии на пятках необходимо:
- Обмыть и высушить ступни. Для ухода за ногами хорошо помогают контрастные обливания водой и воздушные ванны. Обливание способствует улучшению кровообращения, а воздушные ванны, в свою очередь, помогают высушить кожу, быстрее затягиваются кровоточащие ранки.
- При наличии ороговевшей кожи, водяных волдырей — необходимо очистить раны с помощью хирургических ножниц. С их помощью можно полностью обрезать отмерший эпителий.
- Обработать поврежденные участки кожи физиологическим раствором или камфорным спиртом;
- Обработать пролежни препаратом, улучшающим кровообращение, например, можно использовать Актовегин или Солкосерил;
- Чтобы избежать мокнущих ран, можно использовать присыпку Ксероформ;
- Наложить повязку.
Помните! Применение любых лекарственных средств должно быть согласовано с лечащим врачом!
Лечение пролежней пятки часто требует хирургического вмешательства. Особенность таких поражений — быстрое омертвление соседних участков кожи, имеющих плохое кровообращение.
Ороговевшие ткани в этих случаях не отторгаются самостоятельно. Более того, сложно определить точные границы пораженных областей, поэтому полностью удалить такие ткани невозможно.
Как лечить пролежни пятки хирургически? Обработка пяток с некрозом 3 и 4 стадии осуществляется следующим образом:
Источник: https://lekardoma.ru/lezhachij-bolnoj/prolezhni-na-pyatkax-stadii-lechenie-profilaktika
Пролежни на пятках и ягодицах
Пролежни – это мертвые участки мягких тканей, которые образуются в результате нарушения кровоснабжения и проведения нервных импульсов, вследствие сдавливания этих участков на протяжении длительного времени.
Пролежни могут возникать у тех людей, которые длительное время проводят в постели в связи с особенностями своего состояния здоровья. Например, пожилые люди с замедленным кровообращением очень подвержены этому. Также все лежачие больные (после инсультов, травм и повреждений спинного мозга).
Следует помнить, что на первых стадиях, когда пролежни только появляются, с этой проблемой возможно справиться, но при несоблюдении элементарных правил и ухода пролежни могут приводить к ампутации конечностей и другим серьезным заболеваниям.
Причины развития пролежней
Если разобраться в механизме образования пролежней, то становится ясно, что причиной появления пролежня является давление на определенный участок тела на протяжении более чем двух часов.
Это объясняется неравноценной нагрузкой на кожу и находящиеся под ней ткани, то есть когда давление на кожные покровы снаружи превышает давление, оказываемое на стенки капилляров изнутри.
Такой процесс приводит к нарушению снабжения кислородом тканей и, как следствие, к возникновению пролежней.
Такие процессы особенно актуальны для лежачих больных, которые в силу ограниченных физических возможностей не могут даже перевернуться в постели, чтобы сменить положение тела и, тем самым, предотвратить развитие пролежня.
Иногда пролежни могут развиваться при давлении гипсовой повязки, которая наложена не совсем правильно. Еще реже бывают случаи появления пролежней на слизистой оболочке рта от механического воздействия зубного протеза, который также установлен неидеально.
Где чаще всего возникают пролежни
В большинстве случаев пролежни возникают в тех местах, где на участки тела оказывается постоянное и длительное механическое воздействие или давление. Это могут быть следующие места:
- Область ягодиц;
- Область крестца;
- Область вертелов бедренной кости;
- Область седалищной кости;
- Локтевые суставы;
- Колени;
- Лодыжки;
- Ребра;
- Лобок;
- Скулы;
- Пятки;
- Стопы;
Очень редкими, но все же возможными местами образования пролежней являются такие места, как:
- Голова, затылок;
- Уши;
- Пальцы рук.
Стадии пролежней
Как уже упоминалось выше, пролежни возникают в тех местах, которые наиболее подвержены длительному давлению, при этом процесс кровоснабжения в этих местах замедлен. Классифицируют пролежни, в основном, по степени повреждения мягких тканей в глубину, то есть оценивают, насколько глубоко поражены ткани.
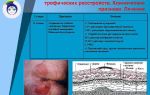
- Первая стадия – характеризуется уплотнением тканей в области пораженного участка, сильным его покраснением (гиперемией). На этой стадии пролежни весьма удачно подвержены лечению с помощью антибактериальных, ранозаживляющих лекарственных средств;
- Вторая стадия – характеризуется появлением в области пораженных участков эрозивных изменений. Однако на данной стадии еще не происходит поражения подкожной ткани. Поврежден только верхний слой кожи. Данная стадия также подлежит лечению и при грамотно подобранной и проведенной терапии возможно значительное улучшение состояния;
- Третья стадия – является уже более серьезной, характеризуется более глубокими поражениями тканей, находящихся под кожей. Происходит поражение подкожного слоя, что приводит к негативным некротическим поражениям. Данная стадия очень трудно поддается лечению;
- Четвертая стадия характеризуется сильными поражениями мягких тканей, нарушением кровообращения в пораженных местах. Такие изменения приводят к возникновению некротических участков и дальнейшему заражению и отравлению всего организма.
Следует знать, что на любой стадии при неправильном уходе и лечении, может произойти усугубление и значительное ухудшение состояния пораженного участка. При несоблюдении асептических условий возможно заражение раны патогенными микроорганизмами, что может привести к развитию серьезных заболеваний.
Поскольку не всегда удается только по внешнему виду определить, на какой именно стадии развития находится то или иное поражение кожи, то зачастую для точной постановки диагноза используют такие методы, как биопсия тканей из пролежней и культуральный метод. Они позволяют более детально изучить содержимое из раны и практически стопроцентно определить, какая стадия развития пролежни у пациента.
Постановка точного диагноза имеет огромное значение в назначении адекватного, правильного, а главное, своевременного лечения.
Методы лечения пролежней
Для достижения наилучшего эффекта при лечении пролежней необходимо соблюдать основные принципы лечения пролежней:
- Во-первых, восстановить нормальное снабжение кровью, кислородом и питательными веществами пораженного участка тела;
- Во-вторых, провести манипуляции, помогающие избавиться от уже омертвевших тканей, чтобы они не отравляли организм;
- В-третьих, провести лечение, способствующее заживлению ран и предотвращению попадания в раны микробов.
Соблюдая эти принципы, можно добиться неплохих результатов. Во многом успех лечения зависит от того, на какой стадии развития пролежни обратились за помощью. Естественно, что на первых стадиях вероятность облегчения этого состояния и полного избавления от пролежней, намного выше, чем на последних.
Именно поэтому людям, ухаживающим за лежачими больными следует не только выполнять основные обязанности, но и проявлять внимательность и ответственность, чтобы не навредить и не усугубить и без того непростое состояние больного человека.
Лекарственные средства для лечения
Применение многих лекарственных препаратов направлено на достижение антибактериального эффекта, чтобы на участке пролежня не развивалась патогенная микрофлора. Очень эффективны препараты, содержащие ионы серебра:
- Хлоргексидин;
- Мазь «Солкосерил»;
- Мазь «Ируксол»;
- Аргокрем;
- Аргогель;
- Арговит.
Кроме того, используются препараты, улучшающие микроциркуляцию, оказывающие противовоспалительное действие:
- Трибенозид;
- Пирикарбат;
- Дексаметазон;
- Гидрокортизон;
- Преднизолон;
Важное значение также имеют лекарственные средства, оказывающие заживляющее действие:
- Метилурацил;
- Винилин;
- Декспантенол;
В некоторых случаях применяются некролитические препараты:
- Трипсин;
- Химотрипсин;
- Коллагеназа;
Народная медицина:
- Камфорным спиртом 10 % смазывать участки кожи, где возможно появление пролежней до двух-трех раз в день;
- Примочки с сырым измельченным картофелем и медом накладывать на ранки несколько раз в день;
- Примочки с масляным экстрактом зверобоя использовать до 3 раз в день;
- Маслом чайного дерева смазывать участки кожи, где начинают появляться пролежни;
- Смесью оливкового масла с водкой смазывать пролежни несколько раз в день;
- Растительное (оливковое) масло с воском, сливочным маслом, ладаном и канифолью – этой смесью смазывать пролежни два раза в день;
- Настой цветков календулы использовать для примочек, при этом важно часто их менять, примерно каждый час;
- Настой ромашки и донника использовать в качестве примочек дважды в день;
- Соком каланхоэ обрабатывать пролежни до 3-4 раз в день;
- Пить настой из лопуха, орешника, подорожника, фиалки по пол стакана в первой половине дня и перед сном;
- Распаренные в горячем молоке листья черной бузины прикладывать к ранам два раза в день;
- Масло шиповника использовать для смазывания пролежней три раза в день;
Процедуры по обработке пролежней:
- Облучение пораженных участков ультрафиолетовым излучением;
- Процедура электростатического душа;
- Воздушные ванны для пораженных участков кожи;
- Массаж тканей, расположенных рядом с пролежнями, не затрагивая пораженные участки;
- Ударно-волновая терапия;
- При последних стадиях проводится хирургическое лечение, пересадка кожи;
Как избежать появления пролежней
Пролежни являются весьма острой и деликатной проблемой, поскольку очень трудно их лечить. Поэтому при возможности их появления самой лучшей тактикой в борьбе с ними является их предотвращение. Для того, чтобы избежать появления пролежней, рекомендуется выполнять следующие правила:
- Важно регулярно и тщательно осуществлять уход за кожей: протирать участки кожи, которые имеют непосредственный контакт с поверхностью кровати; при малейшем появлении на кожи повреждений своевременно осуществлять обработку и лечение;
- Регулярно осуществлять смену постельного белья, не допуская, чтобы в постель попадали крошки или другие частицы, способные вызвать повреждение кожных покровов;
- Использовать специальный водный или пневматический матрас, способствующий равномерному распределению массы тела и улучшающий микроциркуляцию крови;
- Осуществлять смену положения больного, переворачивая его, не менее, чем через каждые два часа с бока на бок, со спины на живот и обратно. Переворачивать можно только в такие позы, которые разрешил врач, так как чрезмерное вращение может сильно навредить больному;
- Необходимо правильно питаться, чтобы рацион был богат белковой пищей. И не менее важное значение имеет потребление суточного объема жидкости (1,5 л). Можно в качестве питья использовать практические любые свежевыжатые соки. Очень полезны капустный, морковный, яблочный, томатный, апельсиновый и виноградный соки;
- Использовать по мере необходимости специальный противопролежневый круг, который кладут под участки тела, наиболее подверженные сдавливанию (область ягодиц, таза). Или использовать мешочки, наполненные зерном и также подкладывать их под те места, где это необходимо;
- Хороший эффект дает имитация движения мышц, чтобы они выполняли работу, при этом потреблялся кислород и осуществлялось питание мышц. Это можно проводить с помощью массажа или специального оборудования (в Канаде разработали электрическое белье), которое подает импульс в мышцу, позволяя ей думать, что она работает сама.
Источник: http://lechimsya-prosto.ru/prolezhni-na-pyatkax-i-yagodicax