Пролежни представляют собой изменения мягких тканей тела, развивающиеся в результате продолжительного нарушения их питания и сдавливания. Это приводит к раздражению, отслоению кожи, появлению ран и омертвлению тканей. Глубина поражения в тяжелых случаях может достигать мышечного слоя, сухожилий и костной ткани.
Почему возникают пролежни?
Пролежни – это отнюдь не участь только ослабленных лежачих больных, они могут образовываться вследствие любого внешнего давления, особенно часто – на участках костных выступов.
Например, пролежни нередко формируются у больных с переломами при давлении чрезмерно тугой или неровной гипсовой повязки, что ограничивает кровообращение. Известны случаи возникновения пролежней в ротовой полости в результате давления зубных протезов.
Но все же чаще всего такие осложнения наблюдаются у оперированных или травматологических больных, долгое время находящихся в вынужденном положении и получающих недостаточный уход.
Профилактика образования пролежней у лежачих больных
Для профилактики пролежней, и в домашних условиях, и в больнице, необходимо, прежде всего, обеспечить больному правильный и тщательный сторонний уход. Причем меры по предотвращению пролежней должны активно проводиться уже с первых дней заболевания. Рассмотрим основные мероприятия и средства для профилактики возникновения пролежней:
- Одним из главных правил является периодическая смена положения больного в постели (каждые 2-3 часа, не менее 8 раз в сутки). Все перемещения должны осуществляться с предельной осторожностью, чтобы не допускалось трение или растяжение кожных покровов. Облегчается задача при использовании специальной кровати.
- Рекомендуется применять для пациента матрас для профилактики пролежней (противопролежневый матрас). Наибольшее распространение получили два вида таких матрасов – ячеистый и баллонный. Принцип работы этих матрасов основано на постоянном изменении давления на тело в разных зонах благодаря регулярному нагнетанию воздуха и его сдуванию в специальных камерах (баллонах, ячейках). Это позволяет сохранить нормальное кровообращение в сдавливаемых тканях, тем самым ликвидируя причину образования пролежней.
- Для уменьшения давления на мягкие ткани в наиболее уязвимых у пациента областях следует подкладывать специальные резиновые круги, подушки, поролоновые подкладки и т.п.
- Необходимо следить за тем, чтобы простынь на постели пациента не скатывалась в складки, а на нательном белье не было грубых швов. Мокрое, загрязненное постельное и нательное белье должно незамедлительно заменяться.
- В помещении, где находится больной, следует поддерживать нормальную температуру и влажность воздуха, регулярно проветривать и проводить уборку.
Дополнительные меры профилактики пролежней
Важнейшей мерой профилактики пролежней является уход за кожей. Нужно следить за тем, чтобы кожа больного всегда была чистой, не влажной и не пересушенной. Для этого следует выполнять следующее:
- Регулярно обмывать больного теплой водой с использованием туалетного мыла и мягкой губки (лучше натуральной) с последующим аккуратным и тщательным протиранием досуха мягкой хлопчатобумажнойтканью;
- Участки наибольшего давления трижды – четырежды в день протирать камфорным спиртом, нашатырным спиртом (0,5 %), салициловым спиртом (1 %) или раствором марганцовки (1 %), совмещая это с неинтенсивным массажем.
- Если кожа пациента пересушена, следует применять увлажняющий крем (лучше детский), в случае же чрезмерной влажности – присыпки или подсушивающие мази.
- При обнаружении участков покраснения на коже необходимо выполнить вокруг этих зон легкий массаж.
Источник: https://womanadvice.ru/profilaktika-prolezhney
Профилактика пролежней у лежачих больных – алгоритм профилактики
Пролежни – это дистрофический процесс на коже и в мышечном слое, появляющийся вследствие нарушенного кровотока и лимфотока в тканях. Пролежни появляются вследствие сдавливания костных выступов твердой поверхностью извне. Наиболее подвержены их появлению люди с ограниченной подвижностью, которые вследствие своего недуга находятся в статичном лежачем положении.
Своевременная диагностика и лечение пролежней обеспечит комфортную жизнь без тяжелого процесса реабилитации. Врачи Юсуповской больницы подходят к разработке плана терапии индивидуально и комплексно, основываясь на последних достижениях медицины.
Причины появления пролежней
Пролежни – это заболевание присущее людям, по причине болезни прикованным к постели. Вследствие длительного сдавливания мягких тканей между костями и твердой поверхностью, нарушается крово- и лимфоток, развивается постепенное омертвение тканей. Факторами риска появления пролежней являются:
- неправильное питание и недостаточное количество потребляемой жидкости. С пищей мы получаем все самые необходимые элементы для нормального функционирования обменных процессов в организме, а вода в свою очередь отвечает за гидробаланс кожных покровов. В случае нарушенного белкового обмена или недостаточного увлажнения кожи существует риск развития пролежней;
- редкая смена положения больного. При нерегулярной смене позы пациента (реже 1 раза в час) риск развития пролежней увеличивается, так как длительное соприкосновение костных выступов с поверхность провоцируют возникновение повреждений;
- влажная среда. Пролежни часто возникают на влажной коже, если больной страдает повышенным потоотделением, недержанием мочи или кала. Патогенные микроорганизмы, содержащиеся в большом количестве в этих биологических жидкостях, провоцируют развитие вторичного воспалительного процесса в ранах;
- дистрофия или избыточный вес пациента. Физическое истощение мягких тканей приводит к большему сдавливанию, а тучность пациента в свою очередь увеличивает массу давления на поверхность, затрудняя циркуляцию крови в ткани в еще большей степени;
- сахарный диабет;
- нарушенная болевая чувствительность кожных покровов, неврологические заболевания, сопровождающиеся параличами или судорогами. Из-за нарушенной чувствительности кожи пациент не чувствует первых симптомов пролежней на своем теле, что существенно затрудняет процесс первичного выявления заболевания. Судороги же провоцируют дополнительное трение, повреждающее эпидермис.
Профилактика и лечение пролежней: алгоритм
Лечение пролежней, как правило, состоит из регулярных перевязок имеющихся ран и предупреждения появления новых пролежней. Терапию подбирает лечащий врач, ссылаясь на индивидуальные потребности пациента, непереносимость им определенных лекарственных препаратов и стадии самого заболевания.
Самостоятельно подбирать препараты не желательно, поскольку неумелый подход может лишь усугубить ситуацию. Обработка раны происходит один-два раза в день неагрессивными препаратами, такими как, например, хлоргексидин, после чего накладывается повязка с ранозаживляющими мазями.
Если уход за лежачим больным происходит дома без участия специалиста, перед обеззараживающими манипуляциями сначала следует оценить общее состояние пролежня – установить, имеется ли в ране наличие некроза (серо-желтые или черные мягкие ткани по краям раны), а также классифицировать степень пролежня.
Современная медицина определяет несколько видов пролежней:
- 1 стадия пролежня. Кожный покров на месте костного выступа раздражен, имеется венозная эритема, общее локальное покраснение. Пациент жалуется на повышенную чувствительность в данном месте, или напротив – на онемение. В некоторых случаях наблюдается повышение температуры тела до субфебрильных показателей;
- 2 стадия пролежня. Имеется небольшая рана, поврежден эпидермис и часть дермы. На месте локализации пролежня появляется пузырь, наполненный гнойными массами розоватого или желтоватого оттенка;
- 3 стадия пролежня. Некроз распространяется по всей глубине дермы, захватывая подкожную жировую клетчатку. Сам пролежень выглядит как кратерообразная рана с дном из омертвевшей ткани грязно-желтого или серого цвета;
- 4 стадия пролежня. Пролежень достигает сухожилий, мышц и костей. Некротические массы на дне пролежня имеют черный оттенок.
Пролежни любой стадии желательно лечить под контролем опытного врача.
Профилактика пролежней у лежачих больных: алгоритм действий
Наилучшая профилактика пролежней – это качественный и регулярный уход за больным, который может проводиться как дома, так и в стенах стационара. К основным правилам выполнения уходовых манипуляций относятся:
- регулярная смена и стирка белья неагрессивными порошками. Поскольку больной постоянно контактирует с ложем, белье, на котором он лежит, всегда должно быть чистым. Грязные простыни являются рассадником вредоносных микроорганизмов, которые могут спровоцировать развитие не только пролежней, но и других дерматологических заболеваний. Если человек страдает недержанием мочи и кала, следует пользоваться специальными средствами гигиены, такими как одноразовые подстилки или памперсы для взрослых;
- подкладывание под крестец, затылок и другие необходимые места специального резинового круга, перестеленного гипоаллергенной пленкой. Резиновый подкладной круг является незаменимым средством в уходе за лежачими больными. Благодаря полости внутри него, рана не соприкасается с поверхностью, находясь в пространстве, тем самым не возникает болевых ощущений и не происходит присоединение инфекции;
- следует регулярно, раз в час переворачивать больного на другой бок для восстановления кровообращения и предупреждения застоя лимфы и крови в определенном участке кожи;
- по рекомендации врача можно выполнять легкие расслабляющие массажи в местах возможного образования пролежней;
- регулярное обмывание лежачего больного под теплой проточной водой с использованием мягких моющих средств гигиены. По наставлению врача также следует протирать места мацерации неагрессивным антисептическим раствором, после чего используя детскую присыпку.
Источник: http://yusupovs.com/articles/rehab/profilaktika-prolezhney-algoritm-deystviy/
Профилактика пролежней у лежачих больных
С опасностью возникновения пролежней у пациентов с постельным режимом часто сталкивается медицинский персонал, а также и родные и близкие, ухаживающие в домашних условиях за больными, вынужденными в силу сложившихся обстоятельств долгое время находиться без движения. Несмотря на то что, развитие медицинских технологий за последнее время шагнуло вперед, проблема лечения и профилактики образования пролежней и сегодня достаточно актуальна.
Пролежни или декубитальная язва – это локализованное повреждение кожи и/или подкожной клетчатки, традиционно образующееся у лежащих больных над костным выступом в результате длительного сдавливания или сдавливания в сочетании со сдвигом или трением о поверхность и нарушением местного кровообращения.
В группу риска возникновения пролежней в основном входят пациенты, подвижность которых ограниченна вследствие различных причин, таких как тяжелые дегенеративные заболеваний головного мозга, спинномозговые травмы, параличи и коматозные состояния, онкологические заболевания, продолжительного послеоперационного периода, длительного лечения в реанимационных отделениях и палатах интенсивной терапии. При этом, специалисты считают, что в своем большинстве проявления нарушений и поражение мягких тканей возможно остановить и предупредить на более ранней стадии развития, но при этом четко соблюдая основные рекомендации по профилактике образования пролежней.
Основными факторами, способствующими появлению пролежней являются:
- Ограничение возможности двигаться, вследствие травм, ожогов, паралича, перелома, растяжения, операции, коматозных состояний и т.д.;
- Снижение чувствительности у больных перенесших инсульты, инфаркты;
- Ухудшение кровообращения, вызванное сердечно-сосудистой недостаточностью, атеросклерозом, эндокринными патологиями (сахарный диабет);
- Пожилой возраст;
- Сильное истощение;
- Избыточный вес;
- Повышенное потоотделение;
- Недержание у лежащих больных, особенно в сочетании с некачественным уходом;
- Неровная или неудобная и жесткая постель;
- Редкая смена постельного белья, остатки крошек пищи;
- Трение в кожной ткани, возникающее при перемещении в кровати;
- Швы и пуговицы на одежде, образование складок и грубых рубцов на простыне;
- Недостаточная подвижность.
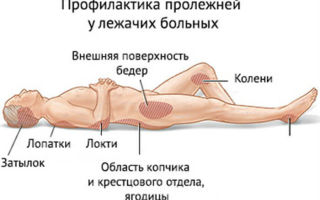
Обычно при длительном положении лежа, повреждение тканей в первую очередь образуется в области задней части головы (затылка), лопаток, спины (грудной отдел позвоночника), локтей, крестца, области бедренной и седалищной костей, коленей, пяток и даже пальцев ног. А иногда они могут возникнуть и на «не традиционных» участках кожи, таких как пальцы рук, на ушах и в слизистой полости рта.
Основные признаки и стадии возникновения пролежней
СТАДИЯ 1: Белое пятно
На данном этапе в местах возможного возникновения пролежней, части тела, подверженные давлению, недостаточно снабжаются кровью и питательными веществами.
Это может проявляться в виде белого пятна, которое обычно трудно сразу увидеть, так как при надавливании оно снабжается кровью и пропадает.
На этой стадии больной и люди, ухаживающими за ним, могут и не заметить недостаточного кровоснабжения в этом месте.
СТАДИЯ 2: Сильное покраснение кожи
Если части тела подверженные давлению и дальше продолжают плохо снабжаться кровью и/или кожа уже повреждена, вследствие трения о постель, то данные участки ткани могут воспалиться от проникновения в них бактерий. На данном этапе, на пораженном участке ткани возникает болезненные красное пятно.
СТАДИЯ 3: Образование пузырей
Если и дальше давление на пораженные участки ткани не уменьшается, то возможно и образование пузырей, эпидермис в данном случае начинает отслаиваться. А при вскрытии пузыря увеличивается опасность проникновения инфекции. Даже при последующем уменьшении давления, дальнейшая реабилитация, а также уход и лечение на данной стадии может продлиться на более длительное время.
СТАДИЯ 4: Некроз
Далее на поврежденном участке, кожа может приобрести цвет от тёмно-синего до черного, вследствие свёртывания крови и отмирания тканей. На данном этапе образования пролежней, мертвую ткань необходимо удалить хирургическими методами. И только после удаления омертвевших тканей, возможно дальнейшее заживление пораженных участков.
СТАДИЯ 5: Образование нарывов
В случае если на данном этапе некрозированные участки ткани не удалили хирургическим путем, то организм включает собственные защитные силы и самостоятельно пытается отторгнуть омертвевшую область.
Вследствие этого может образовываться глубокая и открытая гниющая рана, которая в глубину может достигнуть костей.
Данная стадия может сопровождаться такими симптомами, как лихорадка, а возможно и заражением крови или воспалением кости.
Следует обратить особое внимание, на то что последние три стадии развития пролежней значительно замедляют процесс послеоперационной реабилитации, а также возможно и ухудшение состояния лежащего больного и поэтому требуют только хирургического лечения. В связи с этим, ухаживая за пациентами, прикованными к постели, необходимо строго выполнять все рекомендации врача, как касающиеся лечения, так и мероприятий по профилактике образования пролежней.
Таким образом, опасность образования пролежней можно предупредить с помощью профилактических мероприятий.
Для этого необходимо соблюдать следующие правила ухода за лежащими пациентами:
- Осуществлять постоянный осмотр состояния потенциально опасных участков кожи, обращая особое внимание на, те, которые чаще всего могут быть подвержены процессу набухания эпидермиса при длительном контакте с жидкостью, т.е мацерации. Следует помнить, кожа, подверженная мацерации в сочетании с недержанием, может легко травмироваться.
- Положение тела больного, прикованного к постели, необходимо регулярно менять, аккуратно переворачивая, не меньше двух раз в течение дня.
- Осуществлять тщательную гигиену лежащих пациентов, постоянно протирая и обмывая потенциально опасные участки кожи. Организовать дополнительный приток воздуха, на пораженную поверхность, принимая воздушные ванны, а при первой необходимости менять постельное белье.
- Обрабатывать поврежденные участки кожи лекарственными средствами, обладающими антисептическими, антибактериальными и репаративными свойствами, назначенными лечащим врачом.
- Осуществлять легкий массаж, но при этом стараться избегать мест, где костный выступ расположен достаточно близко к коже.
- Подобрать удобное нижнее белье для больного. В первую очередь, оно не должно стеснять движений и вызывать дополнительных трений. Во-вторых, следует исключить нижнее белье, имеющее крупные и выступающие элементы, такие как молния, крупные пуговицы, кнопки и т.д., которые могут оказывать дополнительное давление на кожу.
- Постоянно соблюдать режим двигательной активности.
- Использовать противопролежневые матрасы.
Следует помнить, что лежащие больные, долгое время находящиеся без движения, подвергаются опасности нарушения трофики тканей, кровеносная система которых начинает работать не в полную силу, а особенно в тех местах, где ткани подвержены постоянному давлению тяжести тела.
Это препятствует нормальному поступлению крови в данные участки ткани, нарушается микроциркуляция и трофика. Вследствие этого наступает гипоксия, т.е. питание тканей и насыщение их кислородом прекращается. Ткань, не получая необходимых полезных веществ, начинают отмирать.
Поэтому участки кожи, длительно находящиеся под давлением тела, больше всего подвержены образованию пролежней.
Но если начать обрабатывать пораженные участки кожи заранее, еще до начала и образования воспаленных участков в целях профилактики, то можно существенно изменить течение данной патологии.
Созданный российскими учеными противовоспалительный препарат растительного происхождения «Абисил» на основе терпенов пихты сибирской рекомендован для лечения пролежней, а особенно необходим в период профилактических мероприятий по предотвращению образований пролежней у лежащих и малоподвижных пациентов. Клиническая эффективность которого доказана и подтверждена исследованиями. Препарат хорошо зарекомендовал себя в хирургической практике и показан при лечении гнойно-воспалительных заболеваний кожи и мягких тканей, а также при лечении пролежней и длительно незаживающих мокнущих ран. Обладая, высоким ранозаживляющим и обезболивающим эффектом, препарат активно влияет на регенерационный процесс, способствуя быстрому очищению воспаленной поверхности и стимулируя процесс эпителизации тканей.
Кроме того, за счет своей формы выпуска в виде масляного раствора, действующее вещество препарата проникает на всю область пораженной ткани и в труднодоступные участки и микротрещины, оказывая длительно лечебный эффект, препятствуя инфицированию раны, а также сокращая сроки заживления. Однако в любом случае, для оказания эффективного лечебного воздействия рекомендуется предварительная консультация врача и его наблюдение в ходе проводимого лечения с помощью препарата «Абисил».
В профилактических целях, для предотвращения образования пролежней необходимо потенциально опасные участки кожи обрабатывать масляным раствором Абисила тонким слоем один раз в течение суток.
А если не удалось предотвратить образование пролежней, Абисил наносят равномерно на пораженную поверхность в виде аппликаций, меняя повязки ежедневно. Перед сменой каждой повязки необходимо удалять нежизнеспособные ткани в пределах здоровых тканей раневого ложа и края пролежня.
А если возникнет необходимость ускорить и усилить действие препарата, то возможно увеличение смены повязок до двух раз в сутки и в зависимости от объема пораженной поверхности однократное использование препарата можно увеличить до 10 мл.
Далее, по мере заживления образовавшегося пролежня – 2-3 раза в течение недели. Срок лечения зависит от тяжести и форм поражения тканей. Лечение можно прекратить, по мере достижения полного заживления пораженного участка ткани.
Осуществляя все рекомендации врача, а прежде всего профилактические мероприятия по предотвращению образования пролежней, а также обеспечивая надлежащий уход, можно значительно улучшить качество жизни людей, вынужденных в силу сложившихся обстоятельств длительное время находиться без движения, а также избавить их, а также и их родных и близких от тяжелых физических и моральных страданий.
Имеются противопоказания. Перед применением необходимо консультация специалиста.
Данная информация является исключительно ознакомительным материалом и не может служить заменой очной консультации врача. Перед применением необходимо ознакомится с инструкцией и/или проконсультироваться со специалистом.
Источник: http://initium-pharm.com/profilaktika-prolezhnej-u-lezhachih-bolnyh/
Лечение и профилактика пролежней. Уход за лежачим больным
Нарушение кровообращения в результате недостатка движения у лежачих больных приводит к образованию пролежневых язв. Пролежни – это многослойное повреждение тканей в следствии их сдавливания на протяжении длительного времени.
Наиболее часто язвы локализуются на участках кожи, располагающихся над кожными выступами (крестец, ягодицы, лопатки, бедра, колени). Однако пролежни у лежачих больных могут появляться и на других участках кожных покровов, если там происходит застой крови.
Редко можно встретить эти патологические изменения на груди и затылке.
Больной, находящийся в лежачем положении продолжительное время, переживает застойные процессы в тканях, которые могут привести к их отмиранию в местах соприкасания тела с твердой поверхностью постели.
Частые причины пролежней – недостаток движения, приведший к повреждению тканей и их медленному разрушению. Вовремя обнаруженная патология хорошо поддается лечению, что помогает не допустить начало необратимых процессов.
Следует четко знать, от чего бывают пролежни, чтобы предотвратить заболевание на начальных этапах.
Как образуются пролежни – причины
Участки на коже, которые имеют меньше всего жировой прослойки, наиболее подвержены образованию пролежневых язв.
Места образования пролежней следует срочно обработать специальными средствами, иначе процесс разрушения будет активно прогрессировать, проводя к отмиранию тканей и образованию еще более глубоких язв.
Образованию пролежней способствует полная недвижимость больного, ведь если он может переворачиваться самостоятельно и периодически менять положение, то возникновение сложных язв маловероятно.
Какие стадии образования пролежней бывают:
1-й этап пролежневого процесса характеризуется покраснениями кожи. Если нажать на такой участок пальцем, то он не побелеет, как обычно. Эту стадию еще называют поверхностной. Она легко поддается терапии. Если будут приняты адекватные меры, то в этом случае получиться избежать необратимых процессов.
2-ой этап. На поверхности покрасневшей кожи начинают появляться небольшие язвочки и волдыри. Чтобы предотвратить развитие гнойных процессов, на этом этапе следует использовать специальные повязки с лекарственными препаратами.
3-й этап болезни. Места образования пролежней представляют собой глубокую язву, на которой отсутствует кожа. Проглядываются жировые и мышечные ткани, в ране уже находится гной.
4-й этап считается самым тяжелым. Пролежни с гноем уже трудно поддаются лечению. Запущен процесс разложения, который затрагивает костную ткань, сухожилия. Рана воспалена и переполнена гноем.
Пролежни на 3 и 4 этапе считаются глубокими и иногда требуют хирургического вмешательства. Следует нивелировать факторы образования пролежней, использовать специальные матрасы и кровати, менять положение больного время от времени. Чтобы снизить риск образования пролежней в других местах, необходимо делать специальный массаж, нормализирующий кровообращение в тканях.
Пролежни: лечение и уход
Лечение подбирается в зависимости от стадии пролежней. Побороть язвы только медикаментозной терапией не получиться – здесь большую роль играет уход за больным. Первым делом необходимо сменить положение пациента, чтобы снизить давление на пораженные участки кожи и нормализовать кровоток.
Полезными будут воздушные ванны – больного переворачивают и открывают раны. Лечение начальных пролежней не предполагает использование массажей, но можно массировать здоровые участки кожи. Чтобы знать, чем лечить пролежни у больных, стоит обратиться к специалисту.
Он назначит лечение в зависимости от этапа прогрессирования болезни.
Основные принципы противопролежневой терапии:
- Устранение причин появления раны. Восстановление кровообращения при помощи профильных методов;
- Обработка тканей специальными препаратами для обеспечения отторжения некротических масс;
- Обеспечение скорейшего заживления очищенных ран.
Какие мази от пролежней наиболее эффективны? Ируксол содержит в своем составе антибактериальные компоненты и ферменты коллагенеза. Благодаря этим веществам, можно очистить раневую область от отмирающих тканей, не задев здоровые клетки.
Неглубокие гнойные пролежни можно обрабатывать мазью с левомицетином, следуя инструкции к препарату. Запущенные глубокие пролежни очень часто требуют вмешательства хирурга. В этом случае больному прописывают антибиотики внутримышечно или перорально.
Уход за кожей и профилактика пролежней у лежачих больных
Грамотный сестринский уход за пролежнями включает в себя целый комплекс процедур лечебного и профилактического характера. В зависимости от стадии болезни используются различные манипуляции и лекарственные средства.
Эффективная профилактика пролежней заключается в следующем:
- Поддерживание гигиенической чистоты постельных принадлежностей и нательного белья больного, использование специальных непромокаемых трусов для взрослых при недержании мочи или кала, регулярное перестеливание постели пациента;
- Переворачивание пациента через каждые два часа для восстановления кровообращения;
- Контроль за чистотой кожных покровов, протирание потенциально «опасных» мест раствором камфорного спирта;
- Профилактика пролежней у тяжелобольных пациентов предполагает использование специального круга из резины, который подкладывают под крестец, обтирание кожи в местах мацерации холодной водой с мылом и последующая обработка этиловым спиртом.
- Если патологические процессы на коже уже начались, тогда следует обработать эти места раствором марганцовки и наложить стерильную повязку. Грамотный уход за пациентом при пролежнях будет более результативным, если использовать противопролежневый матрас.
Как размещать больного для более эффективной профилактики и лечения пролежней
Специальные кровати от пролежней помогают облегчить уход за больным и являются действенным инструментом для профилактики появления язв.
Сегодня на профильном рынке есть даже особые «умные» кровати, которые самостоятельно переворачивают больного в нужное время, избавляя от пролежней. Особый матрас против пролежней имеет гибкий каркас.
Прогибаясь в одних местах и выпирая в других, такой матрас позволяет больному устроиться на его поверхности максимально комфортно. Это приспособление облегчат медперсоналу уход за больным.
Бывают баллонные и ячеистые матрасы. Принцип их работы заключается в нагнетании воздушных масс в баллоны или ячейки по очереди. Матрас от пролежней с компрессором работает почти бесшумно, а эффект от его использования колоссальный.
Баллонные матрасы применяют чаще всего для больных с большим весом (от 100 кг). Воздух обдувает пациента, не допуская излишнего потоотделения и обеспечивая максимальный комфорт.
Такой способ профилактики пролежней является одним из эффективных и результативных.
Уход за лежачим больным в домашних условиях
Обеспечить лечение пролежней в домашних условиях можно, если больной находится на начальных этапах пролежневых поражений. Если же случай запущенный, и начались необратимые процессы в коже, тогда терапией должен заниматься врач. Но, как известно, профилактика всегда боле предпочтительна, чем любое лечение.
Поэтому, чтобы не было пролежней, необходимо использовать все вышеперечисленные методы и превентивные меры. Можно применять средства от пролежней в домашних условиях, но только после консультации с доктором. Неконтролируемое применения лекарственных препаратов может усугубить положение.
Можно наносить камфорный спирт от пролежней на места предположительной локализации язв.
Цинковая мазь при пролежнях эффективна на 1 и 2 этапе болезни, как обеззараживающее и подсушивающее средство. Специальный пластырь от пролежней применятся для лечения глубоких ран. Однако, если пролежни прогрессируют и увеличиваются в размерах, необходимо обязательно консультироваться со специалистом. Под его чутким руководством процесс исцеления пройдет более быстро.
Лечение пролежней народными средствами
Использовать народные средства стоит, как дополнительные меры к основной терапии и только после согласования с лечащим врачом. Некоторые народные рецепты могут таить в себе опасность для больного. Поэтому стоит очень осторожно внедрять их в лечение. Ведь, например, использовать от пролежней водку с шампунем на поздних стадиях заболевания очень опасно и нецелесообразно.
Сегодня на просторах интернета очень много сомнительных якобы народных рецептов, которые не только не помогут, но и ухудшат состояние больного.
Эффективный раствор от пролежней может порекомендовать только лечащий врач, а не сомнительный сайт в интернете.
Народное лечение пролежней должно быть очень осторожным и щадящим, чтобы не доставить пациенту дополнительных страданий из-за неумело использованных средств.
Если предстоит уход за лежачим больным, то стоит приложить все усилия, чтобы не допустить появления пролежневых ран на теле. А при их наличии необходимо строго следовать рекомендациям лечащего врача, осуществлять грамотный уход за пациентом, использовать все необходимые препараты и предпринимать адекватные меры. В этом случае можно предотвратить отмирание тканей и удачно побороть недуг.
Источник: https://www.iruxol.ru/lechenie-prolezhnei
Профилактика пролежней
Многие болезни могут стать причиной длительного вынужденного нахождения человека в постели.
Неподвижное лежачее положение приводит к продолжительному давлению тканей между выступающими частями костей скелета с одной стороны и поверхностью кровати, гипсом, швами одежды или постельного белья с другой стороны. Давление происходит под действием собственного веса больного. В результате такого давления образуются пролежни.
Профилактика пролежней является важнейшим элементом ухода за лежачими больными, а также компонентом реабилитации после переломов костей, параличей и др. Риск появления пролежней повышается при недостаточном уходе за кожей больного, неудобной и редко перестилаемой постели.
Зачем нужна профилактика пролежней у лежачих больных
Пролежни — это опасное и неприятное последствие вынужденного лежачего положения больного. Механизм образования пролежней заключается в длительном нарушении кровообращения в области давления на кожу. Недостаток кровоснабжения этого участка и дефицит поступающего к тканям кислорода приводит к отмиранию клеток, т.е. некрозу. Ишемия и некроз способствуют присоединению инфекции.
Опасность пролежней заключается в том, что при наличии визуально небольшого участка поражения на поверхности, повреждение находящихся глубже тканей часто более значительно.
В результате под кожей в области пролежня могут образовываться полости, карманы, обширные участки некроза соединительной ткани, мышц и костей.
Поскольку всё это является благоприятной средой для глубокого проникновения инфекции, недостаточная профилактика пролежней может закончиться гангреной, сепсисом или ампутацией конечности.
Ещё одна опасность — это позднее обнаружение пролежней, поскольку больные могут долго не ощущать дискомфорта из-за снижения чувствительности, онемения конечности.
Поэтому профилактика пролежней не только обеспечивает должный уход и комфорт для пациента, но и защищает больного от серьёзных осложнений.
Симптомы пролежней
Признаками пролежней могут быть:
- Побледнение на коже без чётких границ, которое затем сменяется синюшностью и краснотой;
- Красное пятно на коже, которое может проходить;
- Появление красного пятна на коже с жёстким уплотнённым ободком по краю;
- Участки слезшей кожи, мацерированная кожа с образованием прозрачных или тёмных волдырей, гнойных пузырей;
- Позже на месте повреждений образуются язвы.
При обнаружении на коже таких участков нужно немедленно начать их обработку по всем правилам, а также найти и устранить причину их появления (расправить складки на постели, поменять положение конечности, убрать крошки с простыни и т.д.).
Кроме того, профилактика пролежней у лежачих больных и их образования в дальнейшем подразумевает использование разнообразных приспособлений (противопролежневых матрасов, резиновых кругов под крестец и др.).
Области тела, где в первую очередь необходима профилактика пролежней
Особое внимание при уходе за лежачим больным следует уделять участкам тела, где имеются выраженные костные выступы или отростки. Эти места в группе риска по появлению пролежней.
Вот наиболее распространённые участки тела, где риск появления пролежней максимален в положении лёжа на спине:
- Область крестца, седалищные бугры костей таза — пролежни, появляющиеся на этих местах, составляют не менее 60 % от всех видов;
- Верхний край межъягодичной складки;
- Лопатки и локти;
- Область вдоль позвоночного столба, где под кожей выступают остистые отростки позвонков;
- Задняя поверхность пяток;
- Затылок.
Профилактика пролежней должна акцентировать внимание на этих участках.
В положении лёжа на животе или на боку пролежни могут появляться в области рёбер, тыла стопы, пальцев стопы, коленей.
Задачи профилактики и чем опасна недостаточная профилактика пролежней у лежачих больных
Лежачий, обездвиженный или частично обездвиженный больной требует серьёзного внимания и ухода.
Необходимо регулярно проводить туалет кожных покровов и следить за его положением в постели, поскольку очень часто человек не может даже пожаловаться на дискомфорт. В результате, незаметно для больного и того, кто за ним ухаживает, пролежни могут превратиться в глубокие раны, которые являются открытыми воротами для инфекции.
А больные, малоподвижные люди особенно уязвимы перед различного рода инфекциями, поэтому осложнения пролежней могут представлять угрозу не только для здоровья, но и для жизни.
Правильная профилактика пролежней должна выполнять следующие задачи:
- Обеспечение максимально удобного положения больного в постели с равномерным распределением давления на все области тела;
- Обеспечение нормального притока крови ко всем участкам тела;
- Предотвращение мацерации кожных покровов.
Какие меры включает профилактика пролежней у больного
Полноценная профилактика пролежней должна включать следующие меры:— обеспечение нормального осмотра и туалета кожных покровов (протирание кожи разведённым 40 % этиловым спиртом, камфорным спиртом и др. 1-2 раза в день), предотвращение их мацерации под действием трения и избыточной влажности;— улучшение притока крови ко всем участкам тела с помощью массажа (в том числе и аккуратного растирания чистым махровым полотенцем), лечебной физкультуры (профилактика пролежней может включать не только активные, но и пассивные движения больного с посторонней помощью), а также переворачивания в постели несколько раз в день;
— уменьшение давления на мягкие ткани между постелью и костными выступами (подкладывание под крестец резинового круга, обёрнутого мягкой тканью; под локти, пяточные бугры и другие выступы — подушек под локоть, держателей пятки или просто колец из ваты, обёрнутой бинтом);
— регулярная смена нательного и постельного белья (выбирать нужно мягкие материалы без складок, швов и заплаток);
— при появлении первых признаков пролежней следует выполнять все профилактические мероприятия с большей регулярностью, а также дополнить обработку этих участков камфорным спиртом, 5 % марганцовкой, мазью с пантенолом.
Профилактика пролежней помогает обеспечить комфорт лежачему больному, а также полноценную реабилитацию после болезни без неожиданных осложнений.
Источник: https://xn--d1abbmjhb8bgd6i.xn--p1ai/prolezhni_profilaktika
Лечение и профилактика пролежней: основы ухода за лежачими больными
При сохранении целостности кожного покрова немедленного терапевтического вмешательства не требуется, достаточно лишь исключить компрессионное воздействие в области воздействия.
Процедуры по уходу за лежачими и сидячими пациентами на протяжении многих лет предусматривают использование инновационных противопролежневых матрасов, мазей, кремов, перевязочных средств, терапию ультразвуком, ультрафиолетом и инфракрасным излучением.
Способы лечения образовавшихся пролежней: как быстрее избавиться?
При выборе стратегии лечения, в случае нарушений целостности кожи и развития некротических процессов, опираются на определенный алгоритм обследования с обязательным учетом не только состояния раневых поверхностей, но и общего состояния больного.
Каковы общие принципы оценки и терапии пролежневых ран?
- Лечение пролежня может иметь консервативный или оперативный подход.
- Консервативная терапия предусмотрена, как правило, при пролежнях I и II стадии.
- Для III и IV стадии чаще применяют хирургические методы по очистке раневых поверхностей от некротизированных тканей и ушивание раны методом стягиванию краев.
- В случае обширных поражений, когда стягивание краев раны невозможно, рекомендуется использовать участки здоровой кожи с непораженных мест.
От тщательного и комплексного терапевтического подхода напрямую зависит скорость заживления ран. Кроме того, в этой ситуации нет нужды в дополнительном хирургическом вмешательстве.
Успешная терапия пролежней всегда базируется на ряде принципов.
- Полное исключение или максимально возможное снижение компрессионного воздействия в области потенциального или существующего пролежня с целью восстановления кровообращения и иннервации на этом участке.
- Адекватная хирургическая обработка раневых поверхностей от некротической и маложизнеспособной ткани.
- Контроль за развитием инфекции.
- Тщательный последующий уход за раной.
Эффективные способы профилактики пролежней у лежачих больных
Снижение компрессионного воздействия в области сдавливания — это основной терапевтический принцип профилактики развития пролежней.
Для этого рациональнее использовать мягкий, упругий матрас и поролона толщиной не менее 15 см. Поверхность матраса обязательно должна быть равномерной, без утолщений и провалов.
Существуют специальные противопролежневые матрасы, однако их использование для пациентов, ведущих сугубо лежачий образ жизни, не является панацеей.
Положение больного необходимо менять каждые 2-3 часа, не допуская поперечного сдвига его мягких тканей и трения кожи о постельную поверхность. Ночное время суток не — исключение.
Допускается подкладывание дополнительных перьевых, пуховых, поролоновых или синтетических валиков под выступающие места на теле пациента. Под конечности можно разместить матерчатые мешки, наполненные пшеном — это одно из лучших средств против пролежней.
В продаже существуют специальные надувные круги, которые подкладывают под область крестца пациента.
Стоит отметить, что основной смысл всех дополнительных смягчающих средств заключается в одном — в более равномерном распределении массы тела больного на площади лежания. В таком положении снижается давление в конкретных точках.
Категорически запрещается выдергивать из-под пациентов постельное или личное белье, в том числе и мокрое, а также с усердием подталкивать под него утку!
Такие манипуляции во всех случаях гарантированно приведут к повреждениям кожных покровов. В итоге, развитие пролежней в разы обеспечено.
Если пациент не способен оказать помощь в соответствующих манипуляциях, то существует ряд специальных приемов, благодаря которым можно безопасно извлечь мокрые постельные принадлежности или подставить судно.
Основная суть заключается в элементарном действии — приподнимании пациента.
Ни в коем случае не допускается оставлять судно под пациентом на длительное время, особенно оставляя его без присмотра. При попытках усадить болящего, если это позволяет его состояние, обязательно нужно создать упорное приспособление в его ногах и за спиной.
- Диета лежачих пациентов должна быть сбалансированной по белку, углеводам и витаминам. Если нет конкретных рекомендаций врача-диетолога, рекомендуется использовать в рационе больного как можно больше продуктов, содержащих растительный белок — бобовые, различные крупы и белый хлеб.
- Кроме того, пища должна быть богато насыщена микроэлементами и витамином С. С этой целью в рацион включают рыбные блюда, кисломолочную диету, свежую зелень, овощи и фрукты.
- Вареное и, тем более, жареное мясо не — продукты первого ряда для лежачих ослабленных больных с пониженной перистальтикой кишечника. Частое использование мясных блюд приводит к тяжелым нарушениям пищеварения и, как следствие, запорам или неудержимой диарее. Последняя очень часто преследует тяжелых пациентов в случае активной терапии антибиотиками.
- В качестве питья не рекомендуется использовать сильно сладкие напитки и газированные, которые категорически запрещены.
- Объем жидкости, выпиваемой за сутки пациентом, не должен быть менее 1,5 л, если нет особых указаний лечащего врача.
- Кроме того, запрещено использовать в питании сублимированные продукты.
Постельное и личное белье больного не должно быть новым, поскольку его жесткость повышена. В нем не должно быть грубых швов, пуговиц, складок и тому подобных образований, способствующих локальному сдавливанию тканей. На поверхности лежания также не должно быть никаких посторонних объектов.
Моющие средства должны содержать минимум красителей и парфюмерных добавок, тогда аллергическое воздействие на кожу пациента будет минимальным. Лучшим средством накожной гигиены является классическое детское мыло.
Туалет промежности и половых органов должен обязательно проводиться после каждого акта дефекации и мочеиспускания, и не реже, чем через 8-10 часов в случае их отсутствия в этот период.
Пациентам с недержанием мочи ни в коем случае нельзя ограничивать питье. Она станет более концентрированной, что вызовет сильное раздражение кожных покровов.
Исключение составят случаи, когда терапия ограничивает прием жидкостей по необходимости.
Ногти у пациента и обслуживающего персонала должны быть коротко острижены. Таким образом риск повредить кожу пациента, в том числе и им самим, будет сведен к минимуму. Места, подвергшиеся длительному компрессионному воздействию, обладают сильным зудящим эффектом, поэтому пациенты часто расчесывают места потенциального пролежня.
Температурных режим в комнате пациента должен быть оптимальным и быть в пределах 19-22 градусов. Такие же условия нужно поддерживать при накрывании тела пациента одеялом. Ведь повышенная температура способствует усилению потоотделения и, как следствие, дополнительному раздражению кожных покровов на фоне увеличенных пор.
Нельзя допускать загрязненности кожи, ее повышенной сухости или влажности, такие условия достаточно сильно снижают защитные барьеры кожного эпителия. Мытье кожных поверхностей должно проводиться в чистой воде, при некоторых показаниях — в кипяченой.
Мочалка должна быть только из мягких материалов, изготовленных из специальной синтетики или хлопчатобумажной ткани.
Для повышения влажности кожи рекомендуется использовать различные детские кремы, которые подбираются индивидуально, а для сухости — классические детские присыпки, не содержащие веществ, способных провоцировать аллергические реакции на кожных покровах.
Антибактериальное мыло не рекомендовано к использованию на коже, сохраняющей свою целостность, поскольку оно пагубно воздействует на полезные микроорганизмы, повышающие накожную резистентность.
Моющие средства, содержащие спирты, рекомендуется использовать для пациентов с жирной кожей. Во время мытья не допускается трения кожных покровов с целью исключения травматизма верхних слоев эпидермиса. Высушивание кожных покровов необходимо проводить с помощью промакивания.
В отношении температурящих больных не допускается мытье водой и мылом. Лучшим средством для накожной гигиены станет обтирание слабым раствором уксуса, который готовится из расчета 1 столовая ложка 70% уксусной эссенции на стакан воды.
Для гиперемированных участков очень показаны воздушные ванны, а также массах по их периметру. Не допускается массажирование гиперемированного участка в пределах самого покраснения.
Отделение некротических участков
Мертвые ткани в области образовавшегося пролежня обязательно удаляют с целью лучшего доступа к живым, способным к заживлению, участкам, а также для исключения развития гнойно-гнилостной микрофлоры.
Удаление некротизированных участков проводят хирургическим путем под общей или местной анестезией или с помощью специальных медикаментозных средств. Хороший эффект при соответствующих показаниях дает самостоятельно приготовленный раствор соли на коньяке, из расчета 30 г соли на 150 мл коньяка.
- Обильно смоченную в этом растворе и слегка отжатую марлевую или хлопчатобумажную повязку прикладывают на рану через компрессную бумагу.
- Замену производят по мере высыхания повязки.
- Не допускается закрывать место наложения полиэтиленом или другими материалами, не пропускающими воздух.
- Перед наложением последующей повязки необходимо промывание раны, чтобы концентрация соли в ней не повышалась.
Терапия чистой раны
Хороший заживляющий эффект показывают альгинатные и гидроколлоидные повязки, накладываемые непосредственно на раневую поверхность пролежня. Кроме этого, существует достаточное количество ранозаживляющих мазей.
Желательно учитывать возможное обсеменение раны пролежня секундарной инфекцией, поэтому регулярная профилактическая обработка антимикробными средствами весьма показана.
В особо тяжелых случаях инфекционного развития на раневых поверхностях на фоне ослабленного иммунитета пациента может быть назначена парентеральная или пероральная антибиотикотерапия.
Хирургические методы лечения пролежней включают пересадку живых тканей либо стягивание кожных краев раны. Но последний метод возможен лишь в случае небольшой площади поражения.
Повязки — обязательный атрибут лечения пролежневых ран. Для их фиксации можно использовать классические бинты либо пластыри. Что касается последних, то тут рекомендованы к использованию лейкопластыри на бумажной основе.
Этот материал способствует дыханию кожных покровов, а при отрывании не повреждает наружные слои эпителия в месте прикрепления пластыря. Кроме того, при наложении пластыря необходимо учитывать смещение кожи при изменении положения тела больного. Нужно стараться избегать образования кожных складок в этом случае.
Источник: https://www.operabelno.ru/lechenie-i-profilaktika-prolezhnej-osnovy-uxoda-za-lezhachimi-bolnymi/