Лечение пролежней должно быть направлено на восстановление кожных покровов в области пролежня.
В зависимости от стадии процесса достичь этого можно консервативными мероприятиями (очищение раны, стимуляция образования грануляций, защита их от высыхания и вторичного инфицирования) либо оперативным путём (хирургическое удаление некрозов и пластическое закрытие дефекта мягких тканей).
Вне зависимости от способа лечения большое значение имеет правильно организованный уход: частая смена положения больного, применение противопролежневых матрацов или кроватей, предотвращение травматизации грануляционной ткани пролежневой раны, полноценное питание с достаточным количеством белков и витаминов.
При выборе стратегии лечения следует чётко формулировать цель и решаемые задачи.
На этапе первичной реакции целью служит защита кожных покровов; на этапе некроза – сокращение продолжительности этого этапа путём удаления некротических тканей, поддерживающих воспалительный процесс и интоксикацию; на этапе образования грануляций – создание условий, способствующих более быстрому развитию грануляционной ткани; на этапе эпителизации – ускорение дифференцировки молодой соединительной ткани и продукции эпителиальной ткани.
Большинство пролежневых язв инфицированы, однако рутинное применение антибиотиков не рекомендуют. Показанием к назначению антибактериальной терапии служат пролежни любой стадии, сопровождающиеся синдромом системной воспалительной реакции и развитием гнойно-септических осложнений.
Учитывая полимикробный характер инфекции, вызванной аэробно-анаэробными ассоциациями, эмпирически назначают препараты широкого спектра действия.
Обычно используют защищенные бета-лактамные антибиотики [амоксициллин + клавулановая кислота (аугментин), тикарциллин + клавулановая кислота, цефоперазон + сульбактам (сульперазон)], фторхинолоны (ципрофлоксацин, офлоксацин, левофлоксацин) или цефалоспорины III-IV поколения в сочетании с клиндамицином или метронидазолом, карбапенемы [имипенем + циластатин (тиенам), меропенем] и другие схемы.
После получения данных чувствительности микрофлоры переходят на схемы направленной антибактериальной терапии. Подобная практика в большинстве случаев комплексного лечения позволяет добиться излечения местных и общих воспалительных явлений, демаркации некротизированных тканей или предупредить их развитие. Применение антибактериальных препаратов без учёта чувствительности микрофлоры не снижает количество осложнений, а только приводит к изменению состава микроорганизмов, селекции устойчивых к антибиотикам штаммов.
Местное лечение пролежней – достаточно сложная проблема, так как не всегда удаётся полностью исключить причины, приводящие к их развитию; к тому же пациенты с пролежнями зачастую ослаблены длительной тяжёлой болезнью, сопровождающейся анемией и истощением. Все фазы раневого процесса при наличии пролежня резко растянуты во времени и могут составлять многие месяцы и даже годы. Местные изменения неоднородны, нередко одновременно наблюдают участки как некротической, так и грануляционной ткани.
Результат лечения во многом зависит от адекватного местного воздействия, которое служит одним из важнейших компонентов комплексной терапии больных с пролежнями.
Лечение пролежней в настоящее время применяет весь арсенал перевязочных средств, которые используют, согласуя с показаниями к применению того или иного перевязочного средства, с учётом стадии и особенностей течения раневого процесса.
В комплексе с противопролежневыми мероприятиями и местной терапией широко используют физиотерапевтическое лечение, общеукрепляющую терапию, полноценное энтеральное и парентеральное питание.
Пролежни III-IV степеней характеризуются развитием некротического поражения кожи на всю глубину с вовлечением в деструктивный процесс подкожной жировой клетчатки, фасций, мышц, а в более тяжёлых случаях и костей.
Спонтанное очищение пролежней от некрозов происходит в течение длительного времени; Пассивное ведение гнойной раны чревато развитием различных осложнений, прогрессированием гнойно-некротических изменений, развитием сепсиса, который становится одной из основных причин смерти больных.
В связи с этим у больных с подобными пролежнями лечение следует начинать с полноценной хирургической обработки гнойного очага с иссечением всех нежизнеспособных тканей, широким рассечением и дренированием карманов и гнойных затёков.
Хирургическое лечение пролежней определяется стадией и размерами пролежня, наличием гнойно-септических осложнений.
В случае развития пролежня по типу влажного прогрессирующего некроза хирургическую обработку проводят по неотложным показаниям, что позволяет предупредить распространение гнилостной деструкции на окружающие ткани, снизить уровень интоксикации и добиться более быстрого отграничения некроза. В остальных случаях некрэктомии должно предшествовать проведение противовоспалительной терапии (антибактериальная и местная терапия, физиотерапевтическое лечение), которая позволяет добиться демаркации зоны некроза и купировать воспалительные явления в окружающих тканях.
В противном случае неправильно и не вовремя проведённое хирургическое вмешательство может лишь увеличить площадь язвы и спровоцировать прогрессирование некроза.
При проведении некрэктомии труднее всего определить жизнеспособность тканей. Основная задача хирургического лечения – удаление хирургическим путём только явно девитализированных тканей до зоны появления кровоточащих участков.
Широкое иссечение пролежня в пределах визуально неизменённых, но уже подвергшихся ишемии тканей зачастую становится ошибкой и не всегда целесообразно, так как нередко приводит в формированию обширной зоны вторичных некрозов.
Дальнейшее лечение, направленное на очищение пролежневой язвы от гнойного экссудата и остатков некроза, абсорбцию отделяемого и сохранение в ране влажной среды, связывают с адекватной местной терапией.
При формировании вторичных некрозов проводят повторные хирургические обработки до полного очищения пролежневой язвы от некротических тканей.
Лечение пролежней, находящихся в I фазе раневого процесса,заключается в применении различных методов дополнительной обработки раны (ультразвуковая кавитация, лазерная абляция некрозов, применение пульсирующей струи антисептиков и вакуум-аспирация).
У больных с нижней параплегией и окклюзионными поражениями артерий нижних конечностей в ряде случаев приходится решать вопрос об ампутации или экзартикуляции конечности.
Множественные обширные пролежни нижней конечности, длительно не поддающиеся консервативным методам лечения и сопровождающиеся стойкой интоксикацией, служат показанием к ампутации конечности на уровне голени или бедра в зависимости от распространённости гнойно-некротических изменений и зоны гарантированно хорошего кровотока. При сочетании вышеуказанных изменений с декубитальной язвой области большого вертела, осложнённой гнойным кокситом и остеомиелитом головки бедренной кости, проводят экзартикуляцию конечности в тазобедренном суставе. При наличии пролежней в области седалищных бугров, промежности и крестца целесообразно использование кожно-мышечных лоскутов утильной конечности для пластики вышеуказанных дефектов.
Спонтанное закрытие пролежневых язв происходит в течение длительного времени, оно сопряжено с развитием различных опасных для жизни пациента осложнений и возможно лишь у незначительной части больных. В большинстве же случаев самостоятельное заживление декубитальной язвы невозможно или затруднено, так как остаются причины, приводящие к язвообразованию, либо размеры пролежня слишком велики.
Проведённые рандомизированные клинические исследования не выявили существенных различий в сроках заживления пролежневых дефектов при использовании хирургической обработки гнойно-некротического очага и кожно-пластических вмешательств по сравнению с консервативными методами лечения. Между тем анализ этих исследований показывает не столько неэффективность этих методов, сколько недостаточную доказанность их эффективности.
Хирургический метод в ряде случаев остаётся наиболее радикальным, а иногда и единственно возможное лечение пролежней.
В нашей стране до настоящего времени целенаправленно занимаются оперативным лечением пролежней лишь в единичных хирургических отделениях, тогда как в большинстве развитых стран существуют центры пластической хирургии пролежневых язв. В США на лечение пролежней у спинальных больных ежегодно расходуется от 2 до 5 млрд долларов.
Обращает на себя внимание то, что непосредственные расходы, связанные с оперативным вмешательством, составляют лишь 2% от стоимости всего лечения, значительная же часть средств затрачивается на консервативные мероприятия и реабилитацию больных.
Большинство ведущих хирургов, профессионально выполняющие лечение пролежней, убеждено, что на современном этапе медицины приоритетом в лечении должна стать хирургическая направленность с привлечением пластических методов закрытия раны.
Подобная тактика позволяет значительно снизить частоту осложнений и рецидивов пролежневых язв, уменьшить уровень летальности и сроки реабилитации больных, добиться улучшения качества жизни и сократить затраты на лечение.
Предшествовать этому должна адекватная подготовка больного и раны к пластическому вмешательству. Успешный исход лечения декубитальных язв тесно связан с комплексным подходом к лечению.
Необходимо полностью исключить давление на область пролежня, целенаправленно проводить другие противопролежневые мероприятия и качественный уход. Больной должен получать полноценное питание. Следует устранить анемию и гипопротеинемию, санировать другие очаги инфекции.
Кожную пластику, как лечение пролежней, следует применять тогда, когда нет общих и местных противопоказаний к операции и прогнозируется более быстрое заживление раневого дефекта и меньшее количество осложнений по сравнению со спонтанным заживлением раны.
Источник: https://ilive.com.ua/health/lechenie-prolezhney_108561i15941.html
Лечение пролежней народными средствами, консервативными и хирургическими методами – как и чем лечат пролежни и их осложнения?
Процесс лечения рассматриваемого недуга требует комплексного подхода. На начальных стадиях заболевание можно вылечить с помощью консервативной терапии, а также средств народной медицины. Более сложно лечить данную патологию у лежачих больных: без адекватного ухода патологический процесс будет стремительно развиваться, пока не приведет к плачевным последствиям.
К хирургическому лечению пролежней прибегают при обширном омертвлении тканей, с которым консервативная терапия не в состоянии справиться.
Выбор тактики лечения рассматриваемого недуга будет зависеть от степени дегенеративных процессов.
Все лечебные мероприятия делятся на консервативные и хирургические.
К операции прибегают в тяжелых случаях, когда консервативная терапия является неэффективной, и образовавшиеся раны не заживают.
Это способствует улучшению кровотока и ускорению выздоровления.
Для минимизации трения и предупреждения смещения мягких тканей пациента нужно каждые 2-3 часа переворачивать. Указанные манипуляции следует осуществлять также в ночное время суток.
Полезным будет периодическая смена положения отдельных частей тела.
Пища не должна быть твердой, холодной — либо слишком горячей. Вторые блюда лучше готовить на пару. Из первых блюд предпочтение следует отдавать молочным, овощным супам, рыбным и мясным бульонам. А вот употребление сладкой пищи стоит свести к минимуму.
Кушать нужно небольшими порциями от 5 раз в день и более.
Длинные ногти могут повредить кожные покровы. Поэтому пациенту, а также человеку, который осуществляет посторонний уход, необходимо регулярно состригать ногти.
При мокрых ранах доктор назначает мази — либо гели, содержащие антибиотики.
При обращении к средствам народной медицины следует помнить, что они не являются основным методом лечения рассматриваемой патологии, и могут применяться лишь в комплексе с традиционной терапией.
Кроме того, многие лекарственные травы способны провоцировать аллергические реакции, поэтому тот или иной рецепт следует предварительно согласовывать с лечащим доктором.
На любой стадии развития рассматриваемого недуга важным моментом является выполнение всех предписаний по уходу за больным, описанных в 1 разделе данной статьи.
Перед нанесением любой мази, независимо от стадии указанной патологии, раневую поверхность следует обработать обеззараживающими медицинскими средствами.
При обработке поврежденных участков указанными средствами пациент должен находиться в лежачем положении. Для нанесения раствора используют стерильные салфетки.
Рану следует обрабатывать до тех пор, пока гной и некротические ткани полностью не исчезнут (если таковые имеются).
Если инфицирование все-таки произошло, назначают мази, которые способны справиться с патогенной микрофлорой.
Действие указанных препаратов основано на расщеплении некротизированных волокон, что благоприятствует очищению раневой поверхности и скорейшему выздоровлению.
При отсутствии эпидермиса применяют специальные антисептические повязки: Тегадерм, Космопор, Дуодерм, Гидросорб, Пемафом. Согласовывать выбор конкретной повязки лучше с доктором.
На поздних стадиях развития рассматриваемого недуга необходимо проводить хирургическую очистку раневой поверхности от омертвевших тканей. Гнойные полости следует вскрывать, и только после этого использовать различные мази и специальные антисептические повязки.
Указанные мази рекомендуют применять в сочетании с наружной повязкой.
Вопрос о хирургическом вмешательстве может подыматься только на 3-4 стадиях развития пролежней — при условии, что консервативная терапия является неэффективной, и рана не заживает.
Кожная пластика, при надлежащей подготовке и правильной технике проведения, обеспечивает быстрое заживление патологических участков и улучшение качества жизни.
Первый вид пластики используют при пролежнях 3-й степени. Остальные два – при 4-й степени развития патологии, а также при наличии обширных некротических процессов.
Подобные хирургические процедуры не всегда результативны: в некоторых случаях происходит отторжение пересаженного материала, что чревато рядом негативных последствий.
Источник: https://www.operabelno.ru/kak-i-chem-lechat-prolezhni-i-ix-oslozhneniya/
Хирургическое лечение пролежней у больных со спинномозговой травмой
Одними из наиболее тяжелых и частых осложнений, развивающихся при повреждении спинного мозга, являются пролежни мягких тканей. По данным отечественных авторов, они появляются у подавляющего большинства больных (до 90%).
Присоединение инфекции и других неблагоприятных факторов приводит к нарушению иммунного статуса больного, способствует появлению гнойных ран, вызывает развитие тяжелого септического состояния, сопровождающегося интоксикацией, анемией, гипопротеинемией. Пролежни затрудняют проведение ранних реабилитационных мероприятий, часто из-за них откладываются чрезвычайно нужные больному оперативные вмешательства на спинном мозге.
Около 60% больных имеют пролежни IV степени. Несмотря на это, оперативное лечение применяется редко. Оперируют всего около 25% больных.
Причина низкой хирургической активности – высокий процент послеоперационных осложнений. В среднем, по данным разных авторов, только 50-75% пролежней после операции заживает первично.
В остальных случаях необходима дополнительная, достаточно длительная, консервативная терапия или повторная операция.
Отделение нейрохирургии областной больницы начало работать над этой проблемой с 2008 г.
В настоящей работе представлены предварительные результаты хирургического лечения этих больных.
За период с 2008 – 2011 гг. было оперировано 10 больных, имеющих повреждение спинного мозга, с пролежнями различных локализаций.
Преобладали больные молодого возраста -от 20 до 53 лет. У всех пациентов отмечалось поражение спинного мозга на нижнепоясничном уровне.
Локализация пролежней: в области седалищного бугра – у 5 больных, большого вертела бедренной кости – у 1, крестца – у 3, крыла подвздошной кости – у 1.
У всех больных наблюдалась нижняя параплегия с отсутствием всех видов чувствительности. У большинства пациентов наблюдался спастический синдром, который затруднял послеоперационное лечение.
Давность существования пролежня от 1 года до 3 лет. Практически у всех больных отмечалось безуспешное консервативное лечение пролежней в среднем от 6 мес до 1,5 лет.
Размеры пролежня колебались от нескольких сантиметров до гигантских – более 8 – 10 см в диаметре. Большинство пролежней имели подлежащие полости или “карманы”. Их размер всегда был больше размера пролежня, превышая его в среднем на 30-40%. В некоторых случаях наблюдалось изменение кости в виде остеопороза, параоссальных оссификаций.
Преобладающей микрофлорой при посевах из пролежней были Staphylococcus и Proteus, слабочувствительные к антибиотикам.
При оценке состояния пролежня использовалась удобная и простая классификация пролежней Адепсу for Health Саге РоНоу аnd Research (1992).
I степень – эритема, не распространяющаяся на здоровые участки кожи; повреждение, предшествующее язвообразованию.
II степень – частичное снижение толщины кожи, связанное с повреждением эпидермиса или кожи; поверхностная язва в виде ссадины, пузыря или неглубокого кратера.
III степень – полная потеря толщины кожи, развившаяся вследствие повреждения или некроза тканей, располагающихся под ней, но не глубже фасции.
IV степень – полная потеря толщины кожи с некрозом или разрушением тканей мышц, костей и других опорных структур (сухожилия, связки, капсулы суставов и т. д.). При этой степени, как и при III, можно встретить появление свищей и полостей в тканях.
Оперативному вмешательству всегда предшествовала подготовка пролежня. Она включала рациональную антибиотикотерапию, восстановление электролитного водного и белкового баланса организма, детоксикацию. Параллельно проводилась санация пролежня.
Некротические ткани, по возможности, удаляли до границы с жизнеспособными тканями.
Основными методиками оперативного вмешательства были следующие:
1) иссечение пролежня с последующей пластикой окружающими тканями:
2) иссечение пролежня с последующей пластикой перемешенным кожным лоскутом.
Иссечение пролежня с последующей пластикой окружающими тканями. Данной методикой оперировано 3 больных.
Операция заключалась в иссечении поврежденных участков кожи и капсулы пролежня, резекции измененных участков кости, с последующей пластикой окружающими тканями с применением активного дренирования раны с помощью 2 дренажей.
Промывание раны осуществлялось постоянно, растворами антисептиков в течение 5-7 дней. Швы были сняты на 15-й день.
Иссечение пролежня с последующей пластикой перемешанным кожным лоскутом. Вторая группа операций выполнялась при наличии пролежней IV степени разных размеров с наличием подлежащих “карманов” и окружающих грубых рубцовых тканей, а также в случаях повторных операций. Наиболее частая локализация: пролежни крестца, большого вертела. Данной методикой оперировано 7 больных.
Методика операции включала иссечение измененных тканей, резекцию остеомиелитичес-ки измененных участков кости с последующей пластикой раневой поверхности перемещенным кожным лоскутом на ножке. После операции использовали методику активного дренирования, описанную выше. Швы снимались не ранее 15 суток.
Первичным натяжением пролежни зажили у всех оперированных больных.
Таким образом, основными показаниями к оперативному вмешательству являются:
- 1) пролежни IV степени;
- 2) длительно не заживающие или часто рецидивирующие пролежни II и III степени;
- 3) наличие остеомиелита подлежащей кости;
- 4) наличие хронических свищей с подлежащими полостями в мягких тканях.
Основными критериями подготовленности пролежня к операции мы считаем следующие:
- 1) отсутствие некротических тканей;
- 2) наличие грануляций по всей поверхности пролежня, включая полости;
- 3) отсутствие признаков раневой интоксикации.
Таким образом, используемые хирургические вмешательства на пролежнях у больных с повреждением спинного мозга позволяют в десятки раз быстрее ликвидировать длительно существующие кожные язвы у этой наиболее тяжелой категории больных, значительно улучшив качество и продолжительность их жизни.
Источник: https://cyberleninka.ru/article/n/hirurgicheskoe-lechenie-prolezhney-u-bolnyh-so-spinnomozgovoy-travmoy
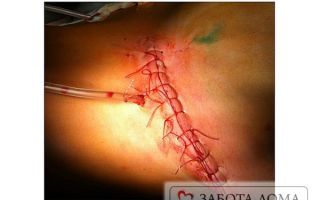
Пролежни после операции: как лечить 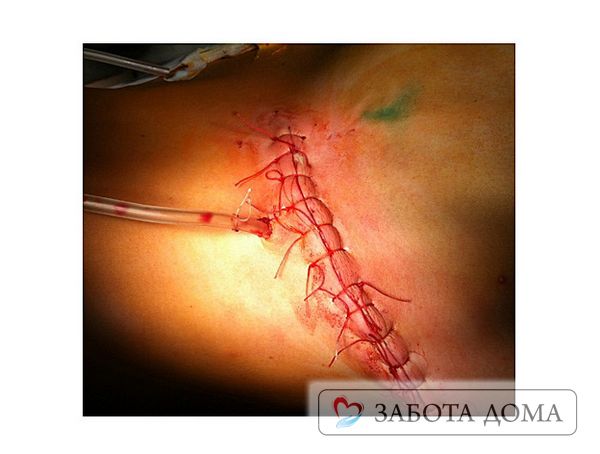
Пролежни 4 степени, обширные и глубокие, не заживающие долгое время, являются показанием к оперативному вмешательству. Когда операция сделана, процесс лечения далеко не закончен. Должны зажить швы, потом их снимают. Пролежни после операции обрабатывают медсестры в стационаре.
Но еще более эффективно будет восстановление тканей, если пригласить сиделку из патронажной службы. Индивидуальный уход за больным будет постоянным и более тщательным.
Как лечат пролежни после операции
Лечение послеоперационных швов назначается врачом и обычно включает в себя:
- установку дренажа;
- обработку оперированного участка антисептическими и заживляющими препаратами;
- общеукрепляющую терапию;
- физиотерапевтические процедуры, ускоряющие регенерацию.
После операции надо также следить, чтобы не образовывались новые пролежни, то есть соблюдать все правила ухода за кожей больного.
Гигиена в условиях стационара может стать для ухаживающих родственников невыполнимой задачей, а профессиональная сиделка справится с ней на высшем уровне.
Она будет следить за всем телом и не допустит, чтобы образовались пролежни под грудью у женщин, в паху или на пятках, на затылке.
Лечащий врач назначит список медикаментов и определит, чем промывать пролежни после операции, как обрабатывать швы, а приглашенная сиделка будет делать все в точности. Родственникам больного стоит получить подробную консультацию, как можно облегчить состояние больного и ускорить реабилитацию. Например, приобрести противопролежневые системы, подушки, надувные круги.
Если у больного прооперированы пролежни на ягодицах, лечение будет заключаться не только в специальной обработке швов, но и в обеспечении комфортного положения больного в постели с помощью широкого ряда приспособлений, снижающих давление в этой области.
Уход за кожей, профилактика пролежней – операции можно избежать
Сейчас во всем мире активно ведутся исследования по профилактике пролежней, на нее делается основной акцент в решении проблемы лежачих больных. Как известно, любую болезнь легче предупредить, чем вылечить.
Грамотный и постоянный уход за кожей, профилактика пролежней должны быть переданы в руки специально обученных людей, то есть сиделок-медсестер из патронажной службы.
Не стоит надеяться на собственные силы – этот бой некомпетентные люди могут и проиграть.
С самого первого дня болезни близкого человека его родные должны озаботиться проблемой пролежней, даже если они еще отсутствуют. Опытная сиделка-профессионал, которая знает, как избежать пролежней, – лучший способ не доводить развитие осложнений лежачего образа жизни до операционного стола.
Сиделки знают, как быстро вылечить пролежни
Если все-таки у больного обнаружены покраснения кожи, процесс еще можно остановить, если своевременно обратиться к врачу и пригласить для ухода сиделку.
Опытные специалисты хорошо разбираются в том, как быстро вылечить пролежни на ранних стадиях. Врач подберет лекарственные препараты и приспособления с учетом локализации пролежней, возраста больного и специфики основного заболевания.
Сиделка дополнит его назначения своими умелыми руками и профессиональными навыками.
Если вам дорого здоровье ваших родных людей, обращайтесь в патронажную службу «Социальная поддержка» за советом и действенной помощью. Работающие у нас сиделки-медсестры обладают разнообразным практическим опытом. Уход за тяжелобольными, профилактика пролежней для них не являются сложной задачей. Не упустите драгоценное время, когда еще возможно обойтись без операции.
Источник: https://socpatron.ru/stati/prolezhni-posle-operatsii-kak-lechit
Лечение трофических осложнений. Пролежни
Образование пролежней у спинальных больных является частым, опасным, но не обязательным видом осложнений. Они образуются только у тех больных, за которыми не был налажен адекватный уход.
Образуются пролежни, как правило, в первые 3-5 дней острого периода ревматической болезни спинного мозга, когда у больных с грубым нарушением проводимости спинного мозга в разгаре спинномозговой шок.
Участки денервированной кожи, подвергаясь двойному давлению со стороны кровати и матрацев, складок и крошек на простынях и клеенке, а также костных выступов под этими участками кожи, лишаются нормального кровоснабжения и происходит отмирание клеток кожи на различную глубину.
Подобно ожоговой ране, пролежень проходит четыре фазы развития:
- фазу омертвения слоев кожи;
- фазу реактивного отека;
- фазу гнойного демаркационного воспаления;
- фазу регенерации.
Профилактика
Процесс лечения пролежней чрезвычайно длительный от нескольких месяцев до 1,5—2 лет и может завершаться либо заживлением, либо образованием трофических язв.
Именно поэтому на первый план при лечении спинального больного выступает задача профилактики и предотвращения образования пролежней. Прежде всего, при поступлении больного кожа его тщательно очищается от грязи, обрабатывается слабыми спиртсодержащими растворами.
Больной укладывается на абсолютно гладкую без складок и швов простыню, под которой располагается либо специальный беспролежневый, либо толстый (более 20 см) поролоновый матрац. Кроме этого матраца родственниками должны быть сшиты несколько поролоновых нетугих подушек для подкладывания под костные выступы больного.
Эти подушки должны иметь углубления, куда мягко погружаются костные выступы, а точками соприкосновения с подушкой должны быть окружающие его мягкие ткани.
Успешной профилактика пролежней будет в том случае, если больному каждые 30 мин — 1 час (в том числе и ночью) меняют положение тела и конечностей в кровати и на подушечках — от небольших изменений позы до поворотов на бок.
Каждое утро целесообразно перестилать постель с заменой хорошо выглаженного белья, с предварительным тщательным туалетом всей поверхности кожи; необходимо выбрить волосы из подмышечных впадин и области лобка и промежности.
В палатах, где находятся спинальные больные, необходимо установить бактерицидные лампы для дезинфекции воздуха; режим проветривания должен быть не реже, чем 6-8 раз за сутки; режим влажной уборки с дезинфицирующими растворами не реже 2 раз в сутки; категорически запрещается скученность больных и ухаживающих в таких палатах.
Виды пролежней
Пролежни могут быть поверхностными и глубокими.
Поверхностный пролежень, как и ожог I-II степени, ограничивается поверхностными слоями кожи — эпидермисом и может быть представлен либо гиперемией, либо пузырями.
Их лечение заключается в том, что тотчас же должен быть разгружен от давления этот участок кожи, а пузырь вскрыт и обработан крепким раствором марганцево-кислого калия, который образует на поверхности корку, подсушивающую раневую поверхность.
Через 3-4 дня воспалительно-эксудативные явления стихают, а к 12-14 дню образуется пласт молодого эпителия. Если жидкость, находящаяся в пузырях, нагнаивается, то процесс затягивается, требуется полностью открыть раневую поверхность под отслоившимся эпидермисом и вести ее как гнойную рану.
При глубоких пролежнях, которые соответствуют ожогам IIIа степени, также могут образовываться пузыри, но они толстостенные, дном их является некротизированный сосочковый слой кожи. Процессы эксудации и некроза совпадают по времени, а гнойно-демаркационный вал формируется к концу 2-3 недели.
Примерно в это же время начинается постепенное отторжение струпа, под которым уже сформировались грануляции и местами образовались эпителиальные клетки. Вид такого пролежня весьма характерен – на тонком слое грануляций появляются множественные островки эпителизации.
Отторжение струпа и рост эпителиальных клеток начинается и с краев. Обычно к концу 2-го месяца пролежни заживают. Лечение таких ран заключается в местном применении мазевых повязок, содержащих антибиотики, витамин Е, каротин и др. составляющие, способствующие регенерации. Перевязки делаются ежедневно.
Область пролежневых ран не должна находиться под давлением веса тела.
Более глубокие пролежни, соответствующие ожогам IIIб степени, проявляются в двух основных формах: сухой и влажный некроз.
Участок некроза проявляется не сразу, вначале гиперемии кожи сопутствует плотный отграниченный инфильтрат, который чаще всего располагается над крестцом. К 5—7 дню появляется потемнение кожи над инфильтратом, ткани вокруг и под ним отечны.
Формирование демаркационного вала и отграничение некроза завершается только к концу 2-го месяца, и лишь к этому времени наблюдается начало отторжения сухого некроза с краев. Под ним богатая сосудами и клетками грануляционная ткань.
Такая рана заживает с помощью краевой эпителизации, но это очень медленный процесс, и он идет в ограниченных пределах . Самостоятельно такой пролежень может зажить, если его диаметр не превышает 4-5 см.
Лечение пролежней
В 1966 году В. JI. Аранович спинальным больным при появлении инфильтратов предложил производить новокаиновую блокаду III грудного симпатического ганглия, которая, по его данным, способствует рассасыванию инфильтратов и улучшению состояния кожных покровов.
Влажный некроз развивается, если под струпом образуется нагноение, чаще всего это происходит в тех случаях, когда под больным находятся сырые от мочи простыни. Уже к 5 – 10 дню лейкоциты инфильтрируют весь очаг поражения, внедряясь между коллагеновыми волокнами и расплавляя их.
Гнойно-демаркационное воспаление в очагах влажного некроза не столько носит отграничительный характер, сколько направлено на расплавление омертвевших тканей. Под струпом образуется гнойная полость, которую следует обнажить острым путем, т.е. полностью иссечь некроз.
До его иссечения у больного поднимается высокая температура, появляются симптомы интоксикации. По иссечении струпа можно видеть мышцы, покрытые серыми фасциями, отсутствие грануляционной ткани. Такая рана требует вначале применения очищающих (10% раствор хлористого натрия, риванол 1:5000), а затем мазевых повязок.
Такая глубокая рана долго выполняется грануляциями, для их образования требуется очистить дно раны от фасций, на которых грануляции не растут; дном должны быть хорошо кровоснабжаемые мышцы.
Течение пролежневого процесса в значительной мере зависит от обширности пролежней и тяжести состояния больного. Чем больше поверхность и число пролежней, чем хуже показатели крови и мочи больного, тем дольше заживают глубокие пролежни.
Нередко наблюдаются вторичное омертвение тканей, обусловленное как общими (сепсис, истощение, анемия) причинами, так и местными нарушениями (неустраненное давление на кожу, присоединение инфекции, стаз и тромбоз сосудов, сдавление их вследствие отека).
При недостаточной общеукрепляющей терапии, низком гемоглобине, плохом уходе и редких перевязках грануляции становятся серыми, дряблыми, плоскими, поверхность их покрывает толстый гнойно-фибринозный налет, краевая эпителизация прекращается. Иногда грануляции становятся отечными, утолщенными, улучшение их вида наступает сразу же после устранения недостатков общей терапии.
Каждой фазе пролежневого процесса должно соответствовать свое лечение.
В фазе омертвения слоев кожи или в стадии некроза основной задачей является ликвидация или ослабление инфекции путем освобождения раны от некротических масс, которые поддерживают воспалительный процесс и приводят к интоксикации организма продуктами аутолиза.
Систематически производят иссечение расплавленных тканей, вскрывают карманы и затеки. Эти хирургические приемы производят в пределах поврежденных тканей, чтобы не вызвать кровотечения. Применяются «вытягивающие» гипертонические растворы, мази.
Из физиотерапевтических методов применяют УВЧ-терапию и УФО, которые повышают фагоцитоз и ускоряют отторжение некрозов.
В стадии образования грануляций применяют стимулирующие рост грануляционной ткани, аппликации с озокеритом, парафином, облучение пролежня инфракрасным светом, мазевые повязки.
Следует добиваться того, чтобы раневая поверхность равномерно выполнялась розовыми сочными грануляциями, темп заполнения раны должен быть равномерным.
С этой целью на первый план выходит общеукрепляющая терапия и переливание свежей эритроцитарной массы и плазмы.
В стадии эпителизации необходимо ускорять этот процесс с помощью мазевых повязок, УВЧ и УФО-процедур. На этой стадии следует широко применять свободную кожную пластику расщепленным аутотрансплантатом, взятым с участков кожи, не подвергающихся давлению.
Для взятия аутотрансплантатов нами используется дерматом М.В. Колокольцева, который срезает кожу толщиной 0,1 – 0,3 мм. Такой трансплантат приживает за 4-5 дней, его не обязательно подшивать к краям раны, он фиксируется тем, что «приклеивается» к грануляциям сам.
В позднем периоде травматической болезни спинного мозга при наличии хронических пролежней и трофических язв показано реконструктивное хирургической лечение.
Оно проводится после того, как с помощью высококалорийного, богатого белками и витаминами питания, переливания препаратов крови, кровезаменителей удается привести показатели крови больного к норме.
Каждое оперативное вмешательство, предпринимаемое по поводу пролежня, предусматривает создание постоянного и надежного покрова в области пролежня или язвы после удаления всех нежизнеспособных тканей, плохо васкуляризированных рубцов, пораженных воспалительным процессом подлежащих костных выступов.
Поражение остеомиелитическим процессом костных выступов, расположенных под пролежнем, встречается нередко.
Это результат не только контактного проникновения инфекции из пролежневой раны, но и первичное поражение гематогенным или лимфогенным путем денервированной костной ткани.
Остеомиелит диагностируется с помощью рентгенографии. При наличии остеомиелита перед пластикой требуется произвести резекцию пораженных участков кости.
Существует несколько типов операций на старых пролежнях и трофических язвах.
1. Свободная кожная пластика по Дэвису, Тиршу, Яновичу-Чайнскому и др. Эти способы применяются при поверхностных неглубоких пролежнях с хорошо развитыми мягкими тканями на дне. Успех операции зависит от ряда условий: отсутствие рубцов на дне раны и по ее краям; отсутствие патогенной флоры; хорошо выраженные грануляции.
2. Пересадка лоскутов на ножке, которые готовят из близлежащих участков кожи, захватывающих не только все ее слои, но и подлежащую соединительную ткань.
Такой лоскут имеет собственную сосудистую сеть, нет натяжения по краям раны, он имеет достаточную толщину и приживает без образования рубцов над пролежнем. Необходимо тщательное планирование закраивания лоскута во время операции (рис. 67).
Рассчитываются до миллиметра необходимая площадь лоскута, ширина его ножки, учитывается ход сосудов, кровоснабжающих кожу лоскута, исключаются перегибы и натяжения его.
Закрытие пролежня мобилизацией окружающих тканей и свободная пересадка толстых кожных лоскутов, как правило, заканчивается рецидивами с образованием еще более обширных пролежневых ран.
Источник: http://paralife.narod.ru/library/perlmutter/lechenie-prolezhnej.htm
Пролежни
Пролежни – это локальные дистрофические изменения кожи и прилежащих мягких тканей, развивающиеся при нарушении в них кровообращения вследствие их сдавления и сопровождающиеся развитием язвенно-некротических поражений.
Актуальность проблемы
Несмотря на то, что медицина за последние десятилетия шагнула далеко вперед, вопросы профилактики и лечения пролежней у больных, длительное время находящихся на постельном режиме, по-прежнему остаются чрезвычайно актуальными: они встречаются у 50-60% больных со спинномозговой и позвоночной травмой.
При этом у 24-26% пациентов с длительно существующими пролежнями развивается остеомиелит, а вероятность летальных исходов возрастает в пять раз.
И в домашних условиях у 20-24% пациентов с различной патологией, вынужденных находиться на постельном режиме, встречаются пролежни и даже при хорошем уходе они наблюдаются у 9%больных.
Причины и механизм развития пролежней
Как правило, пролежни начинают развиваться в тех местах, где наиболее выступающие отделы костей оказывают максимальное давление на мягкие ткани в местах их соприкосновения с поверхностью кровати или кресла.
Это обычно небольшие участки кожи и подкожно-жировой клетчатки, в которых происходит сдавление сосудов с ишемией тканей, их гипоксией, развитием в них некроза и формированием плоской язвы – пролежня.
Иногда этот процесс развивается в течение нескольких суток.
Наиболее часто встречаются пролежни на крестце, где объем мягких тканей незначителен и костный массив оказывает непосредственное давление на кожу. Подобные же процессы происходят, если больной занимает в постели (кресле) сидячее положение.
Но при этом дополнительное воздействие оказывают силы сдвига, которые под влиянием силы тяжести способствуют растяжению одних участков тканей, надвигая их на другие. У пациентов с хрупкими сосудами и нарушенной трофикой это может спровоцировать разрыв капилляров и мягких тканей.
При этом обширные пролежни первично развиваются в мягких тканях без образования язвы на коже, которая развивается позже – вторично.
Наиболее часто пролежни формируются:
- В области крестца, лопаток, пяток, затылка, локтевых суставов – при длительном положении больного на спине.
- В области тазобедренного сустава (его большого вертела) и плеча, дельтовидной мышцы, наружной лодыжки и наружно-боковой поверхности коленного сустава и стопы – при длительном положении больного на боку.
- В области колен, гребней подвздошных костей, ребер, тыльной поверхности пальцев ног – при длительном положении больного на животе.
- В области копчика, седалищных бугров, лопаток, стоп – при длительном пребывании больного в сидячем положении.
Дополнительные факторы, влияющие на состояние пролежней
Длительная неподвижность пациента (например, при травмах, параличах) усугубляет течение пролежней. Было установлено, что если за ночь больной совершает менее 20 движений, риск развития пролежней резко увеличивается (здоровый человек во сне совершает малоамплитудные движения каждые 15 минут).
Трение кожи о поверхность постели и даже ее смещение (например, когда больной постепенно сползает из полусидячего положения в горизонтальное) особенно при сухой коже или, наоборот, увлажненной, являются непосредственной причиной ее травматизации и повышают риск инфицирования банальной и условно патогенной микрофлорой.
Сопутствующие поражения центральной и/или периферической нервной системы также негативно влияют на трофику тканей и у пациентов могут развиваться пролежни даже от минимальных воздействий: давления одеяла, простыни, подушки и т.д., и к концу первых суток может возникнуть трофическая язва.
Сопутствующие инфекционные и соматические заболевания, истощение, снижение иммунитета, симптомы общей интоксикации, лихорадка – все это усугубляющие состояние пациента факторы, снижающие способность тканей к регенерации и повышающие чувствительность организма к внешним воздействиям и инфекционным заболеваниям. Поэтому наилучшим средством от пролежней принято считать их профилактику с первых же дней постельного режима.
Основные клинические проявления пролежневого процесса
1-я стадия – циркуляторные расстройства
Проявляется локальной бледностью кожи, которая сменяется венозной застойной гиперемией, а затем возникает синюшность и отечность ткани, пальпаторно – это область холодная на ощупь. Этот процесс обратим, но в конце 1-й стадии на коже могут появляться мелкие пузырьки – первые признаки отслойки эпидермиса, а также чувство онемения и локальная болезненность.
2-я стадия – некротические изменения и нагноение
Проявляется некротическими и постепенно углубляющимися дефектами кожи и клетчатки, которые в дальнейшем могут распространяться на сухожилия, фасции и костную ткань. При этом первоначально могут наблюдаться явления сухой гангрены, протекающие без выраженных явлений интоксикации, общее состояние состояние больного сильно от этого не страдает.
Мумификация носит ограниченный характер и сопровождается отторжением, а рана зарубцовывается. Этот исход пролежня благоприятен для больного.
Но более часто при вторичном инфицировании гангрена протекает уже как влажная с соответствующими клиническими проявлениями, включая мощное нагноение с отторжением, развитием выраженной интоксикации и сепсиса, с летальным исходом.
3-я стадия – заживление
Проявляется процессами регенерации с развитием грануляционной ткани, рубцеванием и полным или частичным восстановлением эпителия.
Основные принципы лечения пролежней
Очень большое значение имеет правильная организация ухода и пунктуальное соблюдение правил гигиены и асептики, использование специальных антипролежневых приспособлений (резиновых кругов, валиков, матрасов, кроватей), а также периодическая перемена положения больного, полноценное питание. В зависимости от стадии развития пролежней, общего состояния больного проводят консервативное или оперативное лечение пролежней.Консервативная терапия
Направлена на очищение поверхности язвы и стимуляцию процессов ее регенерации с предупреждением вторичного инфицирования и предотвращения высыхания поверхности кожи и ее травматизации.
С этой целью используют обработку ран раствором марганцовки, водным раствором хлоргексидина, фурацилина или других антисептиков, наложение повязок с мазями, линиментами (диоксиколя, левомеколя, левосина и других).
Также эффективна физиотерапия: на начальной стадии формирования пролежней – ультрафиолетовое облучение, на стадии регенерации, заживления – СМТ, УВЧ, парафино- и озокеритолечение , фонофорез и т.д.
Оперативное лечение
Направлено на удаление омертвевших (некротизированных) тканей и закрытие образовавшегося дефекта хирургическим путем.
Обычно к нему прибегают при неэффективности консервативного очищения раны с помощью специальных адсорбирующих повязок, ферментативного некролиза и других методов.
На этапе заживления, после операции, к местной терапии (повязки с солкосерилом, апилаком и т.д.) добавляют физиотерапию.
Источник: https://klinika23.ru/hirurg/236-2012-05-26-13-30-17
Современные методы лечения и профилактики пролежней
Знаете ли вы, от чего чаще всего погибают больные, обреченные на неподвижность? Они умирают не от болезни, приковавшей их к кровати, а от септических осложнений, в частности от пролежневого сепсиса, то есть заражения крови, вызванного наличием пролежня.
Пролежни образуются у 28–90 % лежачих пациентов больниц. В Минздраве даже разработали и утвердили протокол ведения больных с пролежнями, но, несмотря на это, распространенность проблемы растет.
Причиной тому дефекты ухода, связанные с нехваткой медицинского персонала, и увеличение количества пожилых пациентов больниц. Очень часто с пролежнями приходится сталкиваться родственникам больных, находящихся на домашнем режиме.
Именно поэтому знания о том, как предупредить и лечить пролежни, полезны всем без исключения.
Как возникают пролежни?
Причиной образования пролежней является длительное давление на мягкие ткани, возникающее в результате неподвижности больного. К предрасполагающим факторам относятся сахарный диабет, лишний вес, патология кровообращения, пожилой возраст больного.
Вначале на коже в месте давления появляется неисчезающее красное пятно, на второй стадии наблюдается отслоение эпидермиса и образование поверхностной «ссадины».
На третьей стадии рана постепенно углубляется, подкожная клетчатка разрушается и инфицируется, наблюдается гнойное расплавление тканей.
На четвертой стадии зона некроза растет, захватывает мышцы и доходит до кости. Выделяющиеся при распаде тканей токсины всасываются в кровь и вызывают отравление организма.
Когда инфекция прорывается внутрь, возникает пролежневый сепсис.
Предупредить пролежни легче, чем лечить
Профилактика пролежней сводится к частому переворачиванию больного и тщательному туалету его кожи. Если изменять положение больного раз в два часа, пролежни не возникают. Этого правила также стоит придерживаться на всех этапах лечения пролежневых ран.
Для облечения ухода за лежачим больным рекомендуется использовать специальные кровати, матрацы и подушки, которые наполняются водой, гелем, воздухом и снижают давление на ткани.
Кроме того, существуют пластиковые шины, которые можно подложить под отдельные части тела. Для лечения лежачих больных существуют системы с регулируемым давлением и вибрацией, однако они чаще используются в стационарах.
Уход за неповрежденной кожей включает ее омовение чистой водой с мылом и тщательное просушивание.
Если пролежни уже появились
В случае появление пролежней, кроме обеспечения снижения давления на поврежденную область, необходим тщательный уход за кожей и раной.
Лечение пролежней на первой и второй стадии не требует операции и проводится консервативно. Главная задача — исключить внешнее воздействие на область поражения, защитить рану от инфекции и обеспечить лечение заболеваний, способствующих образованию пролежней и мешающих их заживлению.
При наличии дефекта кожи и отсутствии гноя достаточно Если изменять положение больного раз в два часа, пролежни не возникают. Этого правила также стоит придерживаться на всех этапах лечения пролежневых ран.
Для облечения ухода за лежачим больным рекомендуется использовать специальные кровати, матрацы и подушки, которые наполняются водой, гелем, воздухом и снижают давление на ткани.
Кроме того, существуют пластиковые шины, которые можно подложить под отдельные части тела. Для лечения лежачих больных существуют системы с регулируемым давлением и вибрацией, однако они чаще используются в стационарах.
Уход за неповрежденной кожей включает ее омовение чистой водой с мылом и тщательное просушивание.
Если пролежни уже появились
В случае появление пролежней, кроме обеспечения снижения давления на поврежденную область, необходим тщательный уход за кожей и раной.
Лечение пролежней на первой и второй стадии не требует операции и проводится консервативно. Главная задача — исключить внешнее воздействие на область поражения, защитить рану от инфекции и обеспечить лечение заболеваний, способствующих образованию пролежней и мешающих их заживлению.
При наличии дефекта кожи и отсутствии гноя достаточно промывать рану физиологическим раствором. Затем тщательно просушивать и обрабатывать препаратами, улучшающими местное кровообращение.
Чтобы защитить кожу от инфицирования, рекомендуется использовать пленочные повязки.
Пленочные повязки представляют собой прозрачные пленочки, которые благодаря наличию микропор дают ране «дышать» и вместе с тем преграждают пусть инфекции и позволяют визуально контролировать состояние раны.
При наличии гнойного расплавления клетчатки туалет пролежневой раны осуществляется врачом-хирургом.
В условиях перевязочной удаляются образовавшиеся пузыри и загрязнения, рана обрабатывается антисептиком и закрывается повязкой.
В качестве перевязочного материала используются пленочные, гидрогелевые, гидроколлоидные или полупроницаемые пенопластовые повязки. Обычные бинты и лейкопластыри не удовлетворяют условиям лечения пролежневых ран.
При адекватном лечении и уходе пролежневый дефект обычно закрывается в течение нескольких недель, глубокие раны рубцуются несколько месяцев.
Лечение глубоких пролежней
Пролежни третьей и четвертой степени подлежат хирургическому лечению. Распадающиеся ткани вызывают интоксикацию, зона некроза быстро растет и не имеет тенденции к ограничению, поскольку находится в условиях плохого кровообращения.
На 3–4 стадиях целью лечения является быстрое очищение раны от распавшихся тканей и гноя, уменьшение интоксикации и обеспечение условий для скорейшего заживления дефекта кожи, то есть поддержания ее во влажном состоянии.
Хирургическое очищение раны подразумевает иссечение некротических тканей, санацию раны антисептиками.
В дальнейшем уход за раной подразумевает применение антибактериальных и протеолитических и противовоспалительных препаратов, которые сдерживают развитие инфекции и способствуют затиханию воспаления.
Для ускорения заживления применяются препараты, стимулирующие репарацию и улучшающие микроциркуляцию.
Дополнительно используются физиотерапевтические методы: УВЧ, УЗ-кавитация, электрофорез с антибиотиками, фонофорез с антисептиками, низкоинтенсивное лазерное излучение, досанвализация, грязевые аппликации и электроакупунктура.
Хирургические методы лечения пролежней
В качестве методов хирургического лечения пролежней используются иссечение раны с последующей пластикой местными тканями; свободная кожная пластика; иссечение раны с последующей пластикой перемещенным лоскутом ткани или лоскутом на ножке. Процесс восстановления после операции длительный, больные находятся в стационаре до года, но в случае глубоких пролежней такое лечения является наиболее эффективным.
Важнейшим компонентом лечения оперированных больных является тренировка положением. Некоторые пациенты с трудом переносят длительное нахождение в вынужденном положении, а оно необходимо для снижения давления на рану. Обучение навыкам самообслуживания и, главное, отправления физиологических надобностей в вынужденном положении порой становится самой трудной задачей.
Источник: http://www.medkrug.ru/article/show/sovremennye_metody_lechenija_i_profilaktiki_prolezhnej