Миозит – это заболевание, поражающее мышечные ткани, при котором образуются в них болезненные узелки. Существует несколько причин, по которым возникают такие твердые образования. Заболевание охватывает разные группы мышечной ткани. Но при этом симптомы у недуга одни и те же: локальная боль в пораженной области, с постепенным ее усилением.
Причины
Воспалительный процесс в мышечной ткани может начаться по разным причинам. Различают острую и хроническую форму заболевания. В первом случае инфекционные агенты или токсины попадают в мышечную ткань либо воспаление начинается из-за перенапряжения, переохлаждения или травмы. Хроническая форма может возникнуть на фоне острой при отсутствии лечения.
В некоторых случаях хронический тип недуга образуется сразу после перенесенного инфекционного заболевания.
Формы заболевания
Из-за причин возникновения воспаления выделяют несколько видов. В зависимости от типа заболевания будут проявляться соответствующие симптомы.
Инфекционный тип заболевания
Такая форма воспаления возникает в результате перенесенного гриппа, энтеровируса. Также недуг может быть спровоцирован бруцеллезом, сифилисом, туберкулезом.
Пациент испытывает выраженную мышечную боль и общую слабость.
Если у больного воспаление возникло на фоне перенесенного лептоспироза, то оно имеет достаточно специфические симптомы.
Локализация болевых ощущений происходит в голенях, точнее, в икроножных мышцах. При движении боль усиливается. Но обычно всего неделя понадобится, чтобы боль в голенях прошла.
Это причины возникновения негнойного миозита. Если же в мышцах образуются гнойно-некротические очаги, то, скорее всего, воспаление вызвано хроническими гнойными процессами в организме. В этом случае миозит симптомы имеет более выраженные: боль проявляется сильнее, отек в месте воспаления, общее состояние пациента плохое, с лихорадкой и ознобом.
Паразитарные инвазии
Такая форма заболевания возникает в результате жизнедеятельности паразитов в мышцах. Продукты, выделяемые гельминтами, обуславливают токсико-аллергическую реакцию, которая реализуется в виде воспалений.
Оссифицирующий миозит
Такой вид болезни встречается не часто, но представляет собой серьезную болезнь. Оссифицирующий миозит – это особая форма заболевания. При этой патологии соли калия откладываются в мышечной ткани.
Возникнуть оссифицирующий миозит может по разным причинам, в зависимости от них выделяют несколько видов недуга.
Травматический оссифицирующий миозит
После полученной травмы мышечная ткань может окостенеть. Острые повреждения, вызывающие травматический оссифицирующий миозит, включают:
- перелом;
- вывих;
- ушиб;
- растяжение.
Помимо вышеперечисленных повреждений, нередко вызывают травматический миозит и незначительные повреждения, которые носит регулярный характер. Риску подвержены спортсмены и люди некоторых профессий (машинистки, пианисты).
Прогрессирующий оссифицирующий миозит
Эта форма заболевания передается по наследству и обычно приводит к серьезным нарушениям в работе опорно-двигательного аппарата. Первые симптомы возникают в младенчестве и постепенно развиваются. Миозит у детей и подростков приводит к инвалидности. В конечной стадии такой оссифицирующий миозит становится причиной окостенения глотательных и дыхательных мышц, приводящих к смерти пациента.
Дерматомиозит
Точные причины такой формы недуга неизвестны. В качестве версии врачи выдвигают вирусные заболевания или же генетическую предрасположенность. При этом есть ряд факторов, которые играют роль пускового механизма. К ним относят: простуда, переохлаждение, стрессовые ситуации, инфекционные заболевания, продолжительное пребывание под солнечными лучами.
При дерматомиозите поражаются не только мышечные ткани, но и кожные покровы.
Появляется красная или фиолетовая сыпь, локализующаяся на руках, лице, верхней части туловища. Помимо этого у пациента наблюдается субфебрильная температура, слабость, боль в мышцах.
Полимиозит
Это заболевание поражает несколько групп мышц, затрудняя движение пациента. Мышечные ткани постепенно атрофируются.
Недуг может поражать разные группы мышц.
В зависимости от места расположения различают несколько видов этого заболевания. Среди всех известных форм чаще всего встречается миозит шейных мышц, а реже всего возникает воспаление в мышцах голени.
Миозит шеи
Достаточно многих людей поражает такая форма недуга. Миозит шейных мышц не только самое распространенное заболевание такого рода, но и достаточно опасное. Шейный миозит затрагивает и височную часть, область головы и шейные позвонки, многие пациенты ощущают боль в этих зонах.
Шейный миозит может распространиться на мышцы пищевода и нарушить способность глотания пищи, а также затруднить дыхание.
Если шейный миозит не лечить, то пациенту становится трудно удержать голову, она будет постоянно падать на грудь.
Миозит шеи нередко возникает по причине переохлаждения. Еще такое воспаление могут спровоцировать простуды, чрезмерное напряжение мышц или неудобное положение тела. Самый обычный сквозняк может вызвать миозит мышц шеи.
Миозит грудной клетки
Такая форма недуга встречается нечасто. Образуются болезненные узелки в основном при переутомлении мышц. Например, работа стоматолога, вынуждающая его стоять в неудобной позе. В результате возникает слабость, несильные боли, спазмы, чувство онемения в утренние часы. Если работу, вызвавшую миозит грудной клетки не прекратить, то симптомы усилятся.
Миозит грудной клетки может распространяться на руки, плечи и шею.
Воспаление мышц голени
Воспаление, поражающее мышечные ткани голени, возникает очень редко. Его появление может стать серьезной проблемой для пациента, ведь в голенях возникает сильная слабость, в некоторых случаях даже влекущая невозможность передвижения. Дело в том, что мышца, расположенная в задней части голени, стабилизирует тело при ходьбе и беге.
Болезненность в голени может возникнуть после полученной травмы, перенапряжения или простуды.
Если в мышцу голени попала инфекция, то это чревато гнойным миозитом, для которого характерно повышение температуры, озноб и напряжение в пораженных участках.
На ранних стадиях недуг легко лечится физиотерапией и массажем голени. Кроме того, важно выявить первопричину, которая вызвала такое воспаление в голени, и проводить соответствующую терапию.
Миозит мышц спины
Несложно догадаться по названию, что локализация воспалений проходит в мышцах спины. Болезненные узелки могут возникнуть по множеству причин, начиная от травмы и заканчивая паразитами. Нередко миозит спины становится результатом профессиональной деятельности у операторов ПК или водителей, вынужденных продолжительный период находиться в неудобном положении.
Спровоцировать миозит мышц спины способны и другие заболевания, такие как остеохондроз или сколиоз.
Миозит мышц спины – достаточно распространенное заболевание у беременных, ведь нагрузка эту часть их тела существенно увеличивается при ежедневном росте плода.
В зависимости от конкретной мышцы, в которой возник миозит спины, можно выделить:
Миозит поясничных мышц
В том случае заболевание проявляется сильной болью в мышечных тканях поясничного отдела, которая усиливается в положении стоя или при наклонах. Поясничный миозит вызывает уплотнение мышц и их болезненность при пальпации.
Поясничный миозит – это одна из наиболее частых причин, вызывающих болевые ощущения в этой области.
Миозит трапециевидной мышцы
Трапециевидная мышца – это одна из мышц спины, которая нередко поражается болезненными узелками.
Также иногда воспаляются околопозвоночные или надлопаточные мышцы.
Лечение
После постановки диагноза «Миозит» лечение нельзя начинать без выявления первопричины недуга. Если воспаление началось с инфекции, то назначаются антибиотики широкого спектра действия.
Для тех случаев, когда причина воспалений в паразитах – обязательна противопаразитная терапия.
Для гнойных форм часто проводится оперативное вмешательство со вскрытием гнойника и промыванием раны антисептиком.
Если болезнь вызвана аутоиммунной реакцией организма, то врач должен назначить глюкокортикоиды и иммуносупрессоры. Такая терапия может продолжаться достаточно долго.
Для непосредственного лечения воспалительного процесса в мышечных тканях используются различные методы и средства.
Нестероидные противовоспалительные препараты
Само воспаление снимается нестероидными противовоспалительными препаратами. Они же позволяют снизить болевые ощущения. Эти препараты могут быть выписаны врачом в форме таблеток или уколов: диклофенак, ибупрофен, нурофен. А также по назначению врача могут быть совмещены с уколом витаминов группы B.
Новокаиновая блокада
Это одна из наиболее эффективных мер для снятия боли – новокаиновая блокада. Укол или несколько инъекций вводятся в самые болезненные участки пораженных мышц. Результат от укола новокаина с кортикостероидным гормоном заметен мгновенно – снижается воспаление и исчезает боль.
Местная терапия
Для местного применения часто используется мазь или гель. Согревающая мазь способствует снижению боли и мышечного спазма. Легкий самомассаж в домашних условиях, с помощью которого наносится мазь, имеет дополнительный эффект улучшения кровотока в пораженной области.
Среди мазей наиболее популярны Вольтарен, Фастум-гель, Диклофит и другие. Также для местного применения используют специальные пластыри.
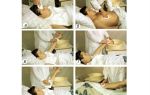
Массаж
Для пациента, страдающего от такого воспаления мышц, массаж может стать эффективным методом избавления от спазма и воспаления. Ускорение кровотока способствует быстрому выводу токсинов, скопившихся в воспаленном отделе.
Однако, следует помнить, что в случае гнойной формы заболевания массаж делать нельзя. Поэтому обязательна консультация врача для назначения таких процедур.
Лечебная физкультура
При некоторых видах недуга, например, при воспалении каких-либо мышц ноги (голени или бедра), часто назначается лечебная физкультура. Как правило, на 3–0 день после начала терапии врач назначает выполнение легких упражнений, интенсивность которых возрастает постепенно.
При этом важно разогреть мышцы до начала тренировки и не допускать резких движений, поэтому лучше проводить лечебную гимнастику не в домашних условиях, а под руководством инструктора.
Методы физиотерапии
Для внедрения анестезирующего препарата непосредственно в поврежденные ткани достаточно часто используют физиотерапию. Достичь желаемого эффекта можно с помощью воздействия магнитного поля или электрических импульсов.
Уход в домашних условиях
В домашних условиях особенно при острой форме заболевания важно обеспечить больному постельный режим. Как минимум необходимо обездвижить поврежденную область.
Также для скорейшего выздоровления пациента врач может посоветовать соблюдение диеты. Она включает в себя отказ от алкоголя, острой, жирной и соленой пищи.
При этом стоит увеличить в рационе продукты, содержащие большое количество витаминов E и B:
- бобовые;
- листья салата;
- кукуруза;
- облепиховое и подсолнечное масло;
- сельдерей.
Миозит при неправильной или несвоевременной терапии может трансформироваться в хроническую форму, вызывая регулярные новые приступы.
Важно при боли, возникающей в мышцах, обратиться к врачу для выявления первопричины и определения формы недуга.
В зависимости от проявляющихся симптомов и проведенных исследований врач назначает лечение, это может быть медикаментозная терапия, массаж или другие назначения.
При нетяжелых формах и раннем обращении в больницу пациент может избавиться от болезненных узелков в мышцах всего за несколько дней.
Источник: https://MedOtvet.com/neraspredelennoe/miozit-simptomy-i-prichiny-lechenie-miozita-v-domashnih-usloviyah.html
Миозит мышц шеи: этиология и выбор адекватной терапии
Миозитом называют воспалительный процесс, захватывающий поперечно-полосатую (скелетную) мускулатуру. Часто поражаются мышцы шеи и плечевого пояса.
Это заболевание приводит к выраженному дискомфорту и болевому синдрому, но не представляет опасности для жизни и редко становится причиной инвалидизации пациента. Чаще всего встречается миозит мышц шеи.
При лечении миозита мышц шеи необходимо учитывать причину заболевания и характер воспаления.
Причины шейного миозита
Воспаление мышц шеи может быть первичным самостоятельным процессом или одним из признаков другого заболевания. Поэтому уточнение этиологии миозита и выявление сопутствующих симптомов необходимо для подбора адекватной терапии.
Основные причины миозита с поражением мышц шеи:
- одномоментное повреждение мышечных волокон при чрезмерных нагрузках, резких нефизиологичных движениях в шейном отделе позвоночника, прямых травмах шеи;
- перенапряжение мышц при длительных статических неравномерных нагрузках, что нередко встречается у офисных работников и людей, вынужденно сохраняющих не физиологичное положение тела во время работы;
- микронадрывы мышечных волокон при судорогах или многократно повторяемых движениях шеи и плечевого пояса, особенно если они выполняются с усилием или с отягощением (что встречается у работников конвеерного производства и музыкантов);
- заболевания опорно-двигательного аппарата и особенно позвоночника, приводящие к мышечно-тоническому синдрому, асимметрии тела и дистониям;
- переохлаждение;
- аутоиммунные и системные заболевания (склеродермия, полимиозит, системная красная волчанка, дерматомиозит, ревматоидный артрит);
- оссифицирующий прогрессирующий миозит, называемый также оссифицирующей фибродисплазией, болезнью «второго скелета» или болезнью Мюнхмейера – тяжелая врожденная патология с аутосомно-доминантным типом наследования и возможностью развития в результате спонтанной новой мутации;
- инфекционные заболевания вирусной или бактериальной природы, при которых происходит прямое повреждение ткани мышц или воздействие выделяемых возбудителями токсинов;
- паразитарные инвазии (цистицеркоз, трихинеллез, эхинококкоз) с внедрением личинок в мышцы и внутренние органы человека;
- токсоплазмоз, при котором в мышцах могут обнаруживаться истинные цисты, псевдоцисты с живыми возбудителями или кальцифицированные участки;
- токсическое действие различных веществ (лекарств, алкоголя, наркотических препаратов, промышленных соединений, ядов насекомых);
- метаболические нарушения при гиповитаминозах, эндокринных заболеваниях, дефиците микроэлементов, заболеваниях почек;
- саркоидоз (мышечная форма).
У ребенка миозит мышц шеи может быть вызван неудобным положением во время сна, пребыванием на сквозняке, системными заболеваниями, инфекциями. Способствует его развитию неврологическая патология, сопровождающаяся асимметричным изменением мышечного тонуса.
Также в раннем возрасте появляются признаки диффузного прогрессирующего поражения мышц и связок при болезни Мюнхмейера.
Формы заболевания
По распространенности процесса выделяют изолированный миозит мышц шеи и множественные миозиты. К последним относят дерматомиозит, нейромиозит, полифибромиозит, полимиозит.
При этом по МКБ-10 в зависимости от формы заболевания используют код М 60 (миозит) в рубрике «Болезни мышц», либо ставят шифр основного диагноза.
Например, могут быть верифицированы дерматомиозит (М 33), оссифицирующая фибродисплазия (М 61.1) и другие болезни.
Шейный миозит бывает острым и хроническим, это зависит в первую очередь от причинного фактора. При продолжительности заболевания до 3 месяцев говорят об остром процессе. Если же симптомы сохраняются сверх этого срока, ставится диагноз хронического миозита.
Патологоанатомически по характеру воспалительного процесса выделяют серозную, паренхиматозно-интерстициальную, гнойную, пролиферативную, склерозирующую и оссифицирующую формы поражения мышц. Опасность для жизни могут представлять обширные гнойные очаги и диффузное некротическое расплавление мышечной ткани (рабдомиолиз).
Инфекционный миозит бывает гнойным и катаральным, при этом крайне редко встречается изолированное поражение мышц шеи. Диффузное воспаление мышечной ткани встречается при ОРВИ, гриппе, заражении вирусом Коксаки, туберкулезе, бруцеллезе, сифилисе.
Токсическое действие могут также оказывать бактерии, вызывающие ангину, острый пиелонефрит, сальпингоофорит и другие инфекционные болезни с поражением различных внутренних органов.
А при развитии сепсиса циркулирующий в крови возбудитель может оседать в различных тканях, приводя к формированию гнойных очагов в мышцах, подкожной клетчатке и внутренних органах.
Клиническая картина
Основным симптомом миозита мышц шеи является боль. Она носит постоянный ноющий характер, значительно усиливаясь при пальпации (прощупывании) пораженного участка и движениях. Характерно сохранение физического дискомфорта даже после отдыха и при полном физическом покое.
Пациент обычно принимает вынужденное положение и старается избегать движений с вовлечением воспаленной мышцы. Шея при этом выглядит одеревеневшей, тугоподвижной, асимметричной. Мышечная слабость при изолированном миозите вторичная; она обусловлена не парезом, а болевым синдромом.
А вот хроническое воспаление может приводить к развитию мышечных атрофий и контрактур.
Боль при шейном миозите локальная и обычно односторонняя, она захватывает шею, отдает в затылок и плечелопаточную зону. Даже при системной патологии с множественным поражением мышц неприятные ощущения не симметричны. Иногда пациенты отмечают иррадиацию боли в заушную область или вдоль руки.
При травматической этиологии болевой синдром впервые возникает не на пике физической нагрузки, а спустя некоторое время. Это является одним из диагностических отличий миозита от болевого синдрома, вызванного патологией позвоночника, радикуло- или плексопатией.
Воспаленная мышца при пальпации плотная, отечная, резко болезненная. При инфекционной форме миозита (особенно при гнойном процессе) кожа над пораженным участком краснеет, становится горячей.
Появляется отек окружающих тканей, а очаг воспаления определяется как зона уплотнения и флюктуирующего размягчения. Повышается температура тела, могут увеличиваться регионарные лимфоузлы, появляется картина общей интоксикации.
При негнойной форме миозита определяется синдром Корнелиуса – пальпаторно в толще воспаленной мышцы ощущаются неравномерные подвижные резко болезненные уплотнения разного размера.
При дерматомиозите (болезни Вагнера-Унферрихта-Хеппа) наряду с картиной хронического воспаления мышц выявляется поражение кожи в виде красно-лиловых сливных высыпаний на верхних веках, туловище, конечностях. Часто отмечается поражение легких со склонностью к гипостатическим пневмониям, множественный кальциноз мягких тканей, нарушение работы сердца.
При полимиозите клинически значимыми являются развивающиеся парезы с мышечными атрофиями и контрактурами. Чаще всего поражаются проксимальные отделы конечностей, тазовый и плечевой пояс. Миозит шейных мышц при этом является одним из симптомов. Полимиозит нередко сочетается с «сухим» синдромом Шегрена.
Диагностика
Изолированный миозит мышц шеи обычно не вызывает диагностических затруднений, обычно достаточно сбора анамнеза и клинического осмотра. При склонности к хроническому течению, множественном поражении мышц и признаках системной патологии требуется тщательное обследование пациента для уточнения характера процесса. Врачом могут быть назначены
- УЗИ;
- ЭМГ;
- анализы крови;
- рентгенография шейного отдела позвоночника.
Обязательно контролируют уровень так называемых ферментов мышечного распада: креатинфосфокиназы (КФК), лактатдегидрогеназы, альдолазы. Оценивают также уровень АлАт и АсАТ, лабораторные признаки почечной недостатоности.
При необходимости дополнительно используют МРТ или КТ, проводят биопсию пораженных мышц. При подозрении на гнойный процесс требуется консультация хирурга.
А признаки дерматомиозита являются основанием для направления пациента к дерматологу.
Как лечить миозит мышц шеи
Лечение неинфекционных и неосложненных миозитов мышц шеи проводят в домашних условиях.
Госпитализация требуется при прогрессирующем течении, гнойном воспалении, выраженной интоксикации и тяжелом состоянии пациента.
Схема лечения зависит от клинической картины и формы заболевания, в нее могут входить медикаментозная и физиотерапия, элементы мануальной терапии, иглоукалывание, лечебный массаж. В первые дни рекомендуется покой для пораженных мышц.
Основными препаратами для лечения миозита мышц шеи являются НПВС. Они используются в виде таблеток, инъекций и мазей.
При выраженном болевом синдроме НПВС применяться в составе лечебных блокад с обкалыванием наиболее болезненного участка.
Для лечения миозита мышц шеи детей назначаются только разрешенные по возрасту нестероидные и обезболивающие препараты, при этом предпочтение отдается жидким пероральным формам (сиропам, суспензиям) и наружным средствам.
Миозиты вирусной этиологии обычно не требуют применения этиотропной терапии.
При выявлении бактериальных, паразитарных и специфических поражения мышечной ткани (сифилитической или туберкулезной природы) назначаются противомикробные и антибактериальные средства в соответствии со стандартами лечения выявленных инфекций. При гнойном воспалении может быть принято решение о вскрытии очага с последующим дренированием операционной раны.
Особое внимание подбору препаратов уделяют при лечении инфекционного миозита мышц шеи у ребенка, тщательно титруя дозу для предотвращения развития инфекционно-токсического шока, сепсиса и токсического поражения печени и почек. Наружно детям применяют средства на основе камфоры, терпентинового масла, ментола.
Полимиозиты и системные заболевания нередко требуют проведения глюкокортикостероидной терапии с использованием различных схем.
Длительность такого лечения и используемые дозировки зависят от тяжести процесса, переносимости и клинического ответа на препарат.
Назначаются также десенсибилизация, цитостатики, средства для улучшения мироциркуляции, трофики и предотвращения развития осложнения от кортикостероидной терапии.
Изолированный неосложненный миозит мышц шеи имеет благоприятный прогноз, симптомы обычно исчезают полностью в течение 7–10 дней с восстановлением трудоспособности. Затяжное и рецидивирующее течение заболевания требует дообследования пациента и индивидуального подбора терапии.
Источник: https://proartrit.ru/miozit-myishts-shei/
Миозит шеи: симптомы и лечение
- Миозит шеи — довольно распространенная проблема.
- Почти каждый хоть раз в жизни сталкивался с воспалением шейных мышц.
- В большинстве случаев причиной всего этого переохлаждение.
- Если заболевание протекает в легкой форме, то пациенту по силам справиться с ним самостоятельно.
- Иногда миозит проходит сам по себе без какого-либо лечения.
Однако, иногда воспаление распространяется на соседние ткани и переходит в гнойную форму. В таком случае без помощи специалиста уже не обойтись.
Что это такое?
Миозит шеи — это воспаление шейных мышц, проявляющееся в болезненности пораженной области, мышечной слабостью и ухудшением подвижности. Обычно боль локализуется с одной стороны шеи, в этом месте возникает спазм, отечность, человеку становится трудно повернуть голову.
С одинаковой частотой патология встречается у женщин и мужчин, также может возникнуть у детей. Появление воспаления не зависит от возраста. По МКБ 10 болезнь имеет шифр М60.
В медицине выделяют следующие виды патологии:
- Интерстициальный миозит. Это воспаление, которое развивается в тканях между мышцами.
- Инфекционный. Провоцируется различными инфекционными возбудителями.
- Травматический миозит. Возникает вследствие травм шеи.
- Миозит паразитарный. Развивается вследствие проникновения паразитов в ткани мышц.
- Миозит прогрессирующий. Воспаление распространяется на все большее число мышц шейно-плечевого пояса.
- Нейромиозит. Воспаление распространяется не только на мышцы, но и нервные волокна.
- Полимиозит. При этой форме болезни поражаются сразу несколько мышечных групп. Обычно возникает у дюдей, страдающих от аутоиммунных заболеваний.
- Гнойный. Это самая тяжелая форма болезни. Стафилококк или стрептококк может проникнуть в мышцы через раны при травме или во время операции.
- Оссифицирующий миозит. Помимо мышц шеи поражаются и позвонки шейного отдела позвоночника.
- Миозит неуточненный. Возникает по неопределенным причинам.
Причины и факторы риска
Шейный миозит может возникнуть по разным причинам.
Основные из них следующие:
- Травмы шеи. Это могут быть: растяжения, ушибы, переломы. Травматический миозит — частое явление у профессиональных спортсменов, так как они постоянно сталкиваются с травмами.
- Инфекционные заболевания. Особенно часто воспаление провоцируется такими болезнями, как: грипп, ангина, тонзиллит. У человека падает иммунитет, поэтому вирусы поражают мышечную систему, вызывая воспаление.
- Глистные инвазии. Различные паразиты могут проникнуть в мышечную ткань и отравлять организм продуктами распада.
- Отравление химическими веществами, алкоголем. Токсины распространяются по всему организму, провоцируя воспалительные процессы.
- Переохлаждение. Особенно опасно находиться длительное время на сквозняке.
- Заболевания позвоночника. Человек невольно принимает удобное для него, но анатомически неправильное положение. В результате напряжения мышц развивается воспаление.
- Долгое нахождение в одном и том же положении. Например, в силу профессии или просто во время сна на неудобной кровати.
- Длительный стресс. Во время стресса в организме вырабатывается гормон кортизол, который является провокатором воспалительных процессов.
В группе риска находятся следующие категории людей:
- Офисные работники, студенты, школьники.
- Профессиональные спортсмены.
- Те, чья работа связана с пребыванием на улице.
- Страдающие остеохондрозом, сколиозом, кифозом, грыжами позвоночника.
- Имеющие в анамнезе такие болезни, как: подагра, диабет, другие системные заболевания.
Последствия и осложнения
Многие пациенты не обращаются к врачу с этой проблемой, предпочитая лечить миозит самостоятельно с помощью мазей, прогреваний и т.д. Это возможно, если воспаление несильное и возникло из-за неудобной позы или после нахождения на сквозняке. Однако, случаи сильного воспаления нельзя оставлять без врачебной помощи, иначе могут возникнуть серьезные осложнения.
Миозит имеет свойство прогрессировать, в воспалительный процесс вовлекаются все новые группы мышц. Воспаление может распространиться на мышцы пищевода, гортани, дыхательные мышцы. Тогда у больного возникнуть трудности с глотанием, одышка, кашель.
Острое воспаление без должного лечения переходит в хроническое, при котором боли будут то стихать, то обостряться. Постепенно разовьется атрофия пораженных мышц, их укорочение.
Симптомы
Главный признак болезни — это боль в воспаленных мышцах. При пальпации боль усиливается. Также усиление боли наблюдается при повороте головы. В месте поражения образуется отек и покраснение. Боль отдает в затылок, висок. У некоторых пациентов возникают трудности с глотанием, пережевыванием пищи.
Если воспаление слишком сильное, развившееся на фоне инфекционного заболевания, у больного может подняться температура, ухудшиться общее состояние. При хронической форме заболевания боль беспокоит по ночам и перед сменой погоды.
Диагностика
Диагностика заболевания не представляет трудностей. Обычно врач основывается на жалобах пациента, внешнем осмотре.
Для уточнения диагноза назначают следующие методы исследования:
- Анализ крови. При воспалении в крови обнаруживается повышение лейкоцитов.
- Анализ кала на паразитов. Проводится при подозрении на паразитарную форму болезни.
- Рентген шеи. Позволяет определить степень поражения, обнаружить, распространился ли процесс на позвонки. Также с помощью рентгенографии дифференцируют миозит от остеохондроза.
Лечение
В большинстве случаев проводят консервативное лечение миозита. Хирургическая терапия применяется при гнойной форме заболевания.
Основные методы терапии:
- Медикаментозное лечение.
- Физиопроцедуры.
- Лечебная физкультура.
- Массаж.
- Народные средства.
- Диета.
Медикаментозное лечение
Для лечения миозита шеи применяют следующие группы лекарств:
| Группа | Описание | Названия препаратов |
| Нестероидные противовоспалительные препараты | Они снимают воспаление, купируют болевой синдром, снижают температуру. При сильном воспалении используют таблетки или инъекции. Легкие формы лечатся мазями, пластырями. |
|
| Обезболивающие средства | Они не снимают воспаление, но купируют боль, улучшая состояние пациента. |
|
| Антибиотики | Назначают при инфекционной форме патологии. Применяют антибактериальные средства широкого спектра. | |
| Специальные противогельминтные средства | Если диагностирована паразитарная форма миозита. | |
| Кортикостероиды | Миозит, развившийся вследствие аутоиммунных болезней. |
|
Лечебная физкультура
Лечебная физкультура назначается после снятия острого воспаления. Упражнения направлены на увеличение подвижности шеи, восстановление кровообращения в пораженной области. Все упражнения можно выполнять под контролем специалиста в медленном темпе. Самочувствие больного не должно ухудшаться.
Массаж
Массаж в лечение миозита играет большую роль. Его должен выполнять специалист. Во время массажа снимается мышечный спазм, нормализуется кровообращение, устраняются отеки. Для усиления эффекта после сеанса полезно делать согревающие компрессы или растирать шею лечебной мазью.
Физиотерапия
Физиолечение может применяться в комплексе или выступать в качестве самостоятельного метода лечения. С помощью физиопроцедур устраняется болевой синдром, снимаются отеки, уменьшается воспаление. Самые эффективные методы: элекрофорез, ультразвук, магнитотерапия.
Народные средства
Лечить миозит народными средствами возможно. Большего эффекта добиваются, применяя народные средства как дополнение к лекарственной терапии. Широко применяются различные компрессы и растирания лечебными маслами.
Популярные народные рецепты:
- Мазь из топленого сала и хвоща полевого. Втирают на ночь до исчезновения всех симптомов.
- Компресс из свежих капустных листьев или листьев лопуха. Их привязывают на ночь к больному месту, сверху укутывают теплой тканью.
- Прогревание горячим картофелем. Картофель отваривают в мундире, горячим прикладывают к шее. Затем натирают больное место спиртовым настоем из березовых почек.
- Йодная сетка. Йод обладает противовоспалительным и противоотечным действием. На ночь нанести сетку из йода на больной участок, обычно боль стихает уже на утро.
Также полезно употреблять внутрь чаи из лекарственных противовоспалительных трав. Это может быть ромашка, липа, листья смородины.
Диета
Диета имеет немаловажное значение при лечении миозита шеи. В острый период следует исключить соленые, копченые, жирные блюда. Употреблять пищу, богатую клетчаткой и витаминами.
Особенно полезны витамины группы В и полинасыщенные жирные кислоты. Источником Омега-3 является жирная рыба. Важно соблюдать питьевой режим, так как это позволит организму быстрее выводить токсины.
Профилактика и прогноз
При современном ритме жизни сложно избежать проблем с шеей. Однако, предотвратить возникновение миозита возможно, если придерживаться нехитрых правил:
- Избегание нахождения на сквозняках. Если нужно долго находиться на холодном воздухе, шею нужно закрывать теплым шарфом.
- Своевременное лечение инфекционных заболеваний.
- Избегание травм шеи.
- Выполнение производственной зарядки при сидячей работе.
- Выбор удобного ортопедического матраса для сна.
- Прием витаминов для поддержания иммунитета, особенно в холодное время года.
- Соблюдение врачебных рекомендаций при аутоиммунных болезнях.
- Регулярное обследование на паразитов.
Прогноз заболевания благоприятный. Миозит шеи полностью излечим. Если соблюдать все рекомендации доктора, то от проблемы можно избавиться за 4-6 дней.
Видео: “Причины появления болей в шее”
Заключение
Миозит шеи — это не смертельное заболевание. Однако, оно причиняет множество неудобств пациенту, на некоторое время делая его нетрудоспособным. Поэтому нужно как можно скорее приступить к лечению, чтобы болезнь не прогрессировала и не перешла в хроническую стадию.
- Миозит – это воспаление мышечных волокон.
- Существует множество форм миозита.
- Самая опасная форма воспаления – гнойная.
- При отсутствии лечения миозит может распространиться на соседние ткани и привести к атрофии мышц.
- Лечение проходит комплексно.
- При остром миозите занятия гимнастикой противопоказано.
Источник: https://SpinaTitana.com/pozvonochnik/drugie-zabolevaniya/miozit-shei.html
Миозит мышц шеи: описание заболевания, симптоматика и методы лечения
Миозит – воспаление мышц шеи, обязательно нужно лечить, иначе он перейдет в хроническую форму. Когда появляется боль – это означает, что воспалительный процесс уже начался. Острая боль заставляет человека ограничивать движения, возможно появление головной боли.
Миозит может появиться как осложнение после респираторного заболевания или ангины. К его возникновению может привести снижение иммунитета человека. Миозит шеи является профессиональным заболеванием музыкантов и служащих, то есть людей тех профессий, у которых мускулы шеи находятся в напряжении в течение дня.
Возможно возникновение миозита шеи в результате длительного стресса или депрессии. Люди, страдающие сахарным диабетом, находятся в зоне риска этого заболевания.
Диагностике миозита помогает исследование УЗИ, оно дает возможность определить место очага болезни. Миозит шеи является самым распространенным видом подобного заболевания. Очень важен массаж для шейно-воротниковой зоны плечевого пояса. Он помогает быстрее справиться с этой болезнью. Можно делать массаж в профилактических целях.
Миозит мышц шеи дает следующие симптомы – прежде всего, боль. Человеку трудно повернуть голову, место воспаления очень болезненно на ощупь. Часто бывает иррадиация боли в верхнюю часть тела. Чаще всего болит с одной стороны шеи, но может быть и боль с двух сторон.
Появляется тяжесть в области шеи, прощупывается припухлость. Может возникнуть проблема жевания и глотания пищи, такая, что человек отказывается от еды. Возможно повышение температуры, появление кашля, который может переходить в удушье. Ночью боли ощущаются сильнее.
Шея уязвимое место, потому что в ней много окончаний нервных волокон. Каждый десятый человек, заболевший миозитом шеи, жалуется на боль в пальцах и покалывание в руках. Болевые ощущения в шее сопровождаются нарастающей слабостью всего организма. Боли бывают пульсирующего характера даже в состоянии покоя, но чаще они имеют простреливающий характер.
Как лечить современными средствами миозит мышц шеи? Чаще всего у человека боли в шее начинаются утром, и если заболевание не имеет инфекционного характера, болезнь можно вылечить за несколько дней.
Важное значение имеет изменение пищевого рациона. Лечебная диета в этом случае требует исключения из повседневной пищи сладкого и острого. Нужно выдержать строгое соблюдение постельного режима. В случае гнойного миозита возможна хирургическая операция.
Во всех случаях больному выписывают обезболивающие средства. Также всегда назначают нестероидные препараты. Они тормозят воспалительный процесс, снимают резкие болевые ощущения. Однако эти препараты нельзя принимать людям с гастритом или язвой желудка. Следует помнить, что их всегда нужно запивать целым стаканом воды.
Возможно применение современных антибиотиков, таких как мелоксикам и сумамед. Антибиотики помогают быстро снять воспаление, а после этого уходят и боли. Важное правило: во время лечения необходимо отказаться от алкоголя.
Острый миозит мышц не только шеи, но и плечевого пояса является осложненным процессом того же заболевания. Он появляется буквально через несколько часов после возникновения причины, его вызвавшей.
Лечится также как и простой миозит шеи. Только в этом случае показаны новокаиновые блокады, совмещенные с кортикостероидами. Иногда бывает достаточно одной блокады для прекращения болевых ощущений.
Нестероидные препараты в этом случае вводятся внутримышечно. В таблетках применяются спазмолитические и сосудистые препараты, такие как трентал, они нужны для нормализации кровообращения. В сложных случаях врачи назначают экстракорпоральную детоксикацию. Это очищение крови, которое проводят вне организма, помогает поставить на ноги тяжелого больного.
Бывает особая форма острого миозита шеи и плечевого пояса, которая известна как Юксовская болезнь. Она связана с отравлением рыбой и проявляется в форме местных эпидемий. Причины появления этой болезни до сих пор не изучены.
Мази помогают при миозите мышц шеи, но даже эти средства нужно использовать под контролем врача. Хорошо помогает снять боль и уменьшить воспаление мазь Апизартрон, сделанная с включением пчелиного яда, и мазь Випросал, с включением змеиного яда. Эти мази советская медицина успешно применяла с послевоенных времен и сейчас они составляют достойную конкуренцию современным препаратам.
Еще более древняя мазь Санитас, в состав которой входят скипидар и камфора, хорошо разогревает натертое место. Мазь Финалгон, которой в советское время лечилась только элита, сейчас доступна всем и очень популярна.
Боль отступает перед вьетнамским препаратом «Звездочка», несмотря на его сугубо растительный состав. Масляная основа препарата легко проникает в кожу и облегчает состояние больного.
Современный нестероидный гель Мефенет быстро уменьшает воспаление, также действует мазь Траумель С. Мази Вольтарен и Кетонал проявляют свое мощное обезболивающее действие мгновенно.
Хронический миозит отличается от острого тем, что не дает таких сильных острых болей, но зато регулярно напоминает о себе постепенно нарастающими болевыми ощущениями. При хроническом миозите боль не острая, а ноющая, но которая все равно не дает нормально двигать шеей.
При хроническом миозите главным облегчением является устранение нагрузки на болящие мышцы. Все остальные методы лечения такие же, как при остром миозите. Хорошо в этом случае обратиться за помощью к мануальному терапевту. Нужно уделять время и внимание физиотерапевтическим процедурам и лечебной физкультуре.
Большое значение для лечения хронического миозита имеет питьевой режим. Необходимо пить много, до двух литров в сутки отвара шиповника и зеленого чая. В рационе питания должно быть много рыбы, особенно жирной. Много фруктов и овощей, молочнокислой продукции и молодой зелени.
Паразитарный миозит вызывается червями-паразитами, которые активно размножаются в мускульной ткани, приводя к мышечным воспалениям. Паразитарный миозит вызывают трихинеллы при болезни трихиниллез, а также свиной цепень при заболевании цистицеркоз и бычий цепень при заболевании тениаринхоз.
Паразитарный миозит вызывает боли, отек и спастическое напряжение мышц, сопровождаемое высокой температурой, и резким увеличением лейкоцитов в организме. У этого миозита волнообразное развитие болезни, которое определяется жизненным циклом паразитов, его вызывающих. Этот вид миозита всегда сопровождается нарушениями в системе пищеварения.
Острый миозит может вызывать длительную субфебрильную температуру. Обычно температура тела небольшая, чуть выше нормы – 37,5 градусов. Но при остром миозите возможно резкое повышение до сорока градусов. Такую температуру нужно сбивать жаропонижающими препаратами. Кроме общего повышения температуры тела, наблюдается очаговое повышение температуры в районе шеи.
Субфебрильной температурой врачи называют температуру в пределах 38 градусов, которая держится в течение трех дней и более этого срока. Несмотря на то, что такое состояние позволяет нормально трудиться, врачи считают это опасным симптомом, сопровождающим заболевания.
Субфебрильная температура наблюдается не только в острых случаях миозита, но и может проявляться в большинстве обычных форм миозита. Нужно помнить, что если субфебрильная температура держится около недели, жаропонижающие препараты применять не стоит.
Они не только не влияют на уменьшение температуры в этом случае, но и понижают защитные силы организма, которые сами борются с повышением температуры. Субфебрильная температура при остром миозите держится до тех пор, пока не спадет воспаление мышц.
Аутоиммунный миозит – это сложный вид миозита, при котором воспаление мускульной ткани вызывается тем, что клетки, принадлежащие к иммунной системе данного организма, нападают на клетки мышечной массы.
Обычно такое воспаление является отдельным заболеванием, но также может являться осложнением ревматоидного артрита, красной волчанки или склеродермии. Аутоиммунный миозит редко встречающееся заболевание, но он опасен тем, что с большим трудом поддается лечению. Обычно с этой болезнью сталкиваются женщины в возрасте после сорока лет.
Такой миозит может быть локальным, если воспалилась одна мышца, и полимиозитом, когда воспаляются несколько мышц. Трудность лечения связана с тем, что организм человека вырабатывает антитела к собственным мышечным тканям, образуя иммунные комплексы, которые циркулируют по организму. Атакуются не сами мышцы, а их оболочки, которые состоят из соединительной ткани.
У аутоиммунного миозита две формы: хроническая и подострая. Симптомы болезни развиваются волнообразно, начинаются с нарастающей мышечной слабости, в результате которой больному человеку становится трудно себя обслуживать.
Потом появляется ноющая нарастающая боль, которая временами пропадает. До больных мышц трудно дотронуться, у них наблюдается местное повышение температуры. Появляется дермопатология в виде высыпаний на коже с сильным зудом.
Лечат этот вид миозита ревматологи, которые назначают глюкокортикостероиды и иммунодепрессанты. Хорошо помогает экстракорпоральное лечение в виде плазмофереза или гемосорбции. В результате лечения у человека полностью восстанавливается утраченный объем движений.
Какой врач может лечить миозит – не такой простой вопрос. Обычно при болях в шее люди обращаются к терапевту. Медицинская статистика утверждает, что 96% миозитов лечат терапевты. Но в сложных и острых случаях они направляют пациента на консультацию к ортопеду или ревматологу. В отдельных случаях к травматологу. Возможно направление на консультацию к неврологу.
Терапевт обычно кроме медикаментозного лечения назначает УВЧ для прогревания больного места и массаж. Терапевт необходим для того, чтобы отделить симптоматику миозита от инфаркта миокарда, менингита, острого тромбоза, которые имеют сходные симптомы с миозитом.
Эта схожесть симптомов показывает, насколько опасно самолечение данного заболевания. В тоже время многое зависит от квалификации и опытности терапевта, к которому человек попадает на первичный прием.
Лечение миозита происходит в поликлинике, в стационар такой пациент попадает очень редко, только если воспалительный процесс распространился на большую группу мышц и в домашних условиях с ним не справиться. Также в стационар попадают больные люди, имеющие кроме миозита другую, сопутствующую этому заболеванию патологию.
То, к какому специалисту терапевт направит такого больного на консультацию, зависит от причин возникновения болезни. Это либо внешние причины, связанные с перенапряжением мышц, травмами, воздействием сквозняка.
Такой миозит легче вылечить, чем тот, что возник от внутренних причин, таких как воздействие паразитов, инфекционные болезни, аутоиммунные причины.
Чтобы воздействовать на начальную причину болезни, терапевт назначает препараты, содержащие гормоны и антибиотики.
Миозит из-за своей болезненности, возникнув, нарушает все планы людей и ломает их привычную жизнь. Поэтому все стремятся поскорее вылечиться. Однако врачу временами нелегко поставить точный диагноз, в результате пациент вынужден начать поход по врачебным кабинетам.
Боли миозита не возникают сами собой, сначала должна быть нарушена система кровообращения человека.
Застой крови создает возможности размножения патогенных микроорганизмов, что ведет при переохлаждении или небольшой травме к началу воспалительного процесса, после чего возникают резкая боль и опухоль.
Поэтому, чем быстрее больной миозитом человек обратится к врачу, тем скорее наступит его выздоровление и болезнь не перейдет в хроническую форму.
Источник: https://medikoff.net/?p=4598
Миозит шеи
Шейным миозитом называют воспаление в мышцах шеи. Многим знакомо состояние, когда накануне «продуло», а с утра невозможно повернуть голову, потому что больно. В некоторых случаях так проявляется миозит.
Вообще выделяют две формы заболевания: диффузную и локализованную.При диффузной страдают разные группы скелетных мышц, при локализованной — только определенные, например, шейные.
Иногда можно услышать не совсем корректный термин «миозит шейного отдела позвоночника». Позвоночник — это позвонки, межпозвонковые диски и суставы, а при миозите по определению поражение возникает в мышцах.
Почему возникает шейный миозит?
Существуют разные формы болезни, вызваны они различными причинами.
Воспалительные заболевания. Некоторые болезни характеризуются хроническими воспалительными процессами в разных частях организма, в том числе в мышцах шеи.
Обычно они вызваны аутоиммунными состояниями, при которых иммунные клетки начинают вести себя «неправильно» и атаковать собственные ткани.
Например, шейные мышцы (но не они одни) могут страдать при таких заболеваниях, как дерматомиозит, полимиозит.
Инфекционные болезни. Самая распространенная причина — вирусы. Воспаление в мышечной ткани может возникать при гриппе, простуде. Реже виновниками становятся болезнетворные грибки и бактерии.
Прием некоторых лекарств. При этом в мышцах не всегда обнаруживают воспаление (такие состояния называют миопатиями). Причиной могут быть статины (лекарства, которые используют для снижения в крови уровня «вредного»холестерина), альфа-интерферон и др.
Отравления. Например, алкоголем, кокаином.
Травмы. Травмирование шейных мышц с последующим развитием воспалительного процесса может произойти в результате слишком интенсивных спортивных занятий.
Какие формы заболевания выделяют?
В зависимости от длительности течения выделяют две формы заболевания:
- острый миозит шеи — развивается очень быстро, например, после переохлаждения, неловкого сильного движения, во время простуды, но симптомы его сохраняются недолго;
- хронический миозит шеи — бывает вызван хроническими воспалительными заболеваниями, инфекциями, иногда является продолжением острой формы.
Лечение миозита мышц шеи
Можно ли вылечить миозит шеи? Это зависит от его причины.
Если воспаление вызвано травмой или возникло после того, как «продуло», оно обычно проходит достаточно быстро, даже не нужно специальное лечение.При гриппе и простуде прогноз также благоприятный.
Специальное лечение миозита шейных мышц не обязательно — после того как человек выздоравливает от инфекции, проходят и симптомы воспаления в мышечной ткани.Бактериальные инфекции становятся причиной болезни редко, при этом врач пропишет вам курс антибиотиков.
Принимать их нужно строго по времени, так, как указано в назначении.Сложнее лечение хронического миозита шеи, вызванного воспалительными заболеваниями, такими как дерматомиозит и полимиозит.
Сегодня не существует препаратов и методик, которые могли бы полностью излечить эти патологии. Но правильная терапия помогает держать симптомы под контролем, восстановить функции мышц.
Симптомы миозита шеи
Характерный симптом шейного миозита, который знаком многим людям — ноющая боль в шее. Нередко она возникает утром, после пробуждения. Человек неожиданно обнаруживает, что не может повернуть голову вправо или влево, наклонить её, потому что от этого становится больно.
Болевые ощущения вызваны отеком, который приводит к мышечному спазму. Иногда в области пораженной мышцы можно заметить отечность и покраснение на коже. В толще мышц иногда прощупываются болезненные уплотнения.Такими симптомами проявляется острый миозит мышц шеи. Обычно они проходят достаточно быстро, даже без специального лечения.
Но заболевание может переходить в хроническую форму. При этом симптомы миозита шейного отдела периодически рецидивируют, постоянное напряжение мышц приводит к перекосу — спастической кривошее, смещению шейных позвонков, способствует образованию межпозвонковых грыж.
Источник: https://medica24.ru/zabolevaniya/miozit/miozit-shei

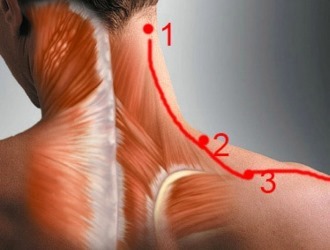 Миозит шеи — довольно распространенная проблема.
Миозит шеи — довольно распространенная проблема.