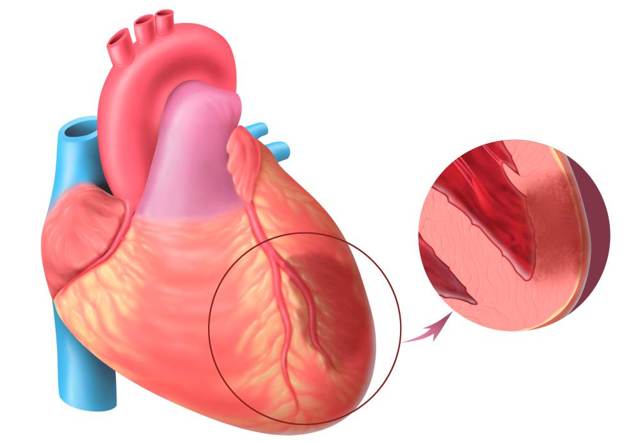
ИБС (или ишемическая болезнь сердца) — одна из самых актуальных проблем современной кардиологии и медицины в целом. Ее опасность заключается в высокой летальности, особенно если речь идет о представителях пенсионного и предпенсионного возраста. Согласно статистике наиболее вероятный риск заболеть есть у мужчин 55-64 лет.
Механизм развития ишемии у пожилых
У человека с ишемией к сердцу поступает меньшее количество крови. Вследствие этого сердечная мышца страдает от нехватки кислорода или отмечается снижение коронарного кровотока.
В обоих случаях описанный сценарий создает условия для необратимого повреждения тканей. Заболевание может иметь острое или хроническое течение.
Однако итог всегда будет одинаковым — дистрофия мышцы, её склероз или некроз.
У пожилых ИБС протекает особенно тяжело. По статистике примерно у 80% людей она заканчивается инфарктом, а трое из четырёх умирают от осложнений. Примечательно, что чем больше продолжительность недуга, тем выше риск печального исхода.
Происходит это по многим причинам:
- Кардиомиоциты отмирают и постепенно происходит их замена соединительной тканью. Это влечет за собой аритмию, а в будущем и сердечную недостаточность. Особенно учитывая тот факт, что предсердия и желудочки с возрастом расширяются и плохо справляются со своими функциями.
- Снижается концентрация калия, а содержание натрия и кальция, наоборот, повышается. Такой дисбаланс неблагоприятно сказывается на здоровье артерий и вен.
- В стенках артерий формируются уплотнения, они становятся неэластичными. Это провоцирует полное или частичное перекрывание просвета сосудов.
- В капиллярах тоже происходит замещение клеток соединительной тканью. Указанное явление нарушает процесс поступления кислорода к сердцу.
Причины ИБС у людей преклонного возраста
Первостепенная причина развития ишемических нарушений — это атеросклероз. Он инициирует заболевание, как минимум, в 97% случаев. Однако атеросклероз может иметь различную степень выраженности.
Когда коронарные сосуды сужаются более чем на 75 % от своего обычного диаметра, клетки сердечной мышцы уже отрицательно реагируют на недостаток кислорода.
В большинстве описанных ситуаций у больных развивается так называемая стенокардия напряжения.
Кроме того, большую роль в формировании ишемии играет спазм венозных артерий. Он ещё больше усугубляет стеноз и ухудшает работу сердца. Также непосредственной первопричиной недуга может являться тромбоэмболия.
Отдельно выделяют факторы, которые способствуют ИБС:
- Гиперлипидемия или увеличенное содержание жиров в крови. Является последствием неправильного питания, нарушения обмена веществ.
- Повышенное артериальное давление. Доказано, что гипертония увеличивает шансы заболеть примерно в 2-6 раз.
- Предиабет или нарушение толерантности к углеводам. Очень часто становится предшественником сахарного диабета 2-го типа, вызывает ожирение и другие проблемы со здоровьем.
- Табакокурение. Клинические испытания показывают, что у лиц, ежедневно выкуривающих больше 20 сигарет в день, риск заболеть выше в два раза по сравнению с теми, кто не злоупотребляет никотином.
- Низкая физическая активность. Гиподинамия вредит организму в целом и сердечно-сосудистой системе в частности. Особенно если она сочетается с лишним весом.
Кроме того, нельзя забывать и о генетическом факторе — если у близких родственников присутствуют подобные патологии, нужно более внимательно относиться к собственному здоровью.
Симптомы и признаки ИБС
В немолодом возрасте ишемия редко проходит бессимптомно. Зачастую её сопровождает перечень характерных симптомов:
- одышка;
- слабость;
- усиленная потливость;
- тошнота;
- проблемы с дыханием, например, ощущение нехватки воздуха;
- тахикардия.
Если к перечисленным признакам добавилась острая боль в грудине, положение дел может быть опасным. Особенно, когда болевые ощущения не проходят после приема медикаментов. При таких обстоятельствах значительно увеличивается вероятность инфаркта. Ему сопутствует также сильное беспокойство, появлется чувства страха смерти.
Загрудинная боль, которая часто отдает в область левой лопатки, также может указывать на стенокардию. У больного, помимо других признаков, может появиться чувство тяжести и сильный дискомфорт. В особо тяжелых ситуациях возможно наступление коронарной смерти.
При подобном диагнозе человек теряет сознание, у него отсутствует пульс и дыхание, наблюдается расширение зрачков. Для спасение жизни необходимо срочно применять методы реанимации больного.
Чтобы обезопасить себя от осложнений, важно знать, что ИБС у людей преклонного возраста могут спровоцировать даже самые обычные, казалось бы, вещи: физическая нагрузка, резкая смена погодных условий и даже банальное переедание. Они вызывают стойкое повышение АД, а это в свою очередь приводит к ишемии.
Диагностика ИБС у престарелых
У пожилых ИБС часто протекает нетипично. Это создаёт определённые трудности для диагностики. Именно поэтому крайне важно обратиться к хорошему специалисту, который назначит все необходимые исследования.
Диагностические мероприятия начинаются с беседы с пациентом. Человек рассказывает о своих жалобах, предоставляет все необходимые сведения, касающиеся анамнеза. Затем врач проводит осмотр пациента, который включает в себя аускультацию, пальпацию и перкуссию.
На основе собранных сведений специалист может поставить предварительный диагноз, однако для его подтверждения или опровержения необходимо пройти ряд дополнительных обследований.
Электрокардиограмма — это самая важная процедура при подозрении на ишемию. Она позволяет провести мониторинг электрических полей, которые образуются при работе сердца.
Благодаря этому ЭКГ дает возможность определить существующие ухудшение и вовремя распознать надвигающийся инфаркт.
Пожилым людям кардиологи советуют проходить эту процедуру регулярно — не только при подозрении на сердечно-сосудистую патологию, но и в целях профилактики.
Помимо электрокардиограммы, диагностирование ишемической болезни включает некоторые лабораторные исследования крови. Среди основных параметров, которые проверяются: уровень сахара, общего холестерина, триглицеридов, липопротеидов. Кроме того, рекомендовано сдать печеночные пробы. Особую важность имеет определение АЛТ и АСТ.
Если с диагностированием ИБС возникли трудности, кардиолог может назначить ряд дополнительных исследований. Например, суточный мониторинг ЭКГ. Также много важной информации можно получить благодаря внутрипищеводной ЭКГ, коронарографии, функциональным пробам с нагрузкой.
Лекарства от ишемии: медикаментозное лечение
Терапевтические мероприятия при ИБС включают использование внушительного количества лекарственных средств. Всех их можно поделить на несколько основных групп.
Антиангинальные средства
Их основная задача заключается в том, чтобы устранить диспропорцию между потребностью миокарда в кислороде и реальным объемом, который к нему поступает. В данной ситуации проблему можно решить по-разному: снизить саму потребность или же наладить коронарный кровоток.
Поскольку с возрастом в сердечно-сосудистой системе наблюдаются необратимые изменения, улучшение кровоснабжения сердечной мышцы часто является неразрешимой задачей. По этой причине предпочтение отдаётся препаратам, снижающим потребность в кислороде.
К ним принадлежат нитриты, антагонисты кальция, бета-адреноблокаторы и др.
Источник: https://pro-vozrast.ru/uhod/ishemiya_serdtsa_u_pozhilyh/
Ибс у пожилых людей
Главная › Вопросы
09.12.2019
- Ишемическая болезнь сердца (ИБС) – одна из самых частых патологий сердца.
- Ишемия – это местное снижение кровообращения в результате сужения сосудов, которое приводит к временному расстройству или стойкому повреждению органа.
- При ИБС страдает миокард – сердечная мышца, главный рабочий орган сердца.
- Дефицит кровоснабжения вызывает его кислородное голодание и ведет к нарушению его функционирования.
Чаще всего ИБС возникает из-за атеросклероза сосудов, которые снабжают само сердце кровью, — двух коронарных артерий и отходящих от них более мелких ответвлений. ИБС имеет разные клинические проявления.
Классификация ИБС
- Согласно классификации Всемирной организации здравоохранения, существует 6 форм клинических проявлений ИБС, и при постановке диагноза ИБС обязательно указание на его конкретную форму.
- Самые распространенные формы ИБС:
- Кроме того, в перечень заболеваний группы ИБС входят внезапная коронарная смерть, кардиосклероз, нарушения сердечного ритма и сердечная недостаточность.
- Также существует атипичная форма ИБС – безболевая.
Видео: Ишемическая болезнь сердца — причины, диагностика, лечение
Симптомы ишемической болезни сердца
Симптомы ИБС зависят от формы проявления болезни. Острая загрудинная боль, не снимаемая обычными лекарствами, является признаком инфаркта миокарда.
Приступы сжимающей загрудинной боли с иррадиацией в левую руку, плечо, лопатку, иногда в нижнюю челюсть и зубы, говорят о наличии стенокардии. Часто стенокардия ощущается не столько как боль, сколько как дискомфорт и чувство тяжести.
При внезапной коронарной смерти больной теряет сознание, у него останавливается дыхание, отсутствует пульс и расширены зрачки.
- Факторы риска появления ишемической болезни сердца
- Этому могут предшествовать приступы дискомфорта за грудиной, страх смерти, перепады настроения.
- Усиление сердцебиения и одышка при умеренной физической нагрузке говорят о нарушениях сердечного ритма.
- Одышка и сердцебиение являются также признаками сердечной недостаточности.
Но кроме того, она часто сопровождается головокружениями, потемнением в глазах, отеками ног. Больной с сердечной недостаточностью не выдерживает даже небольшой физической нагрузки.
Особенности болезни в пожилом возрасте
ИБС в пожилом возрасте имеет гораздо большее распространение по сравнению с людьми молодого и среднего возраста.
Ведь склеротические изменения в сосудах – это одна из проблем старения. А кроме того, с возрастом снижаются и резервные возможности сердечно-сосудистой системы.
У пожилых сердечные боли при ИБС менее резкие, но более длительные, ощущаются как стеснение в области сердца и левой руке.
- Факторы атеросклероза при ишемической болезни сердца
- Отдавать боль может в такие нехарактерные места, как челюсть, лоб, затылок, шея.
- У ИБС в пожилом возрасте более тесная связь с приступами гипертензии: стенокардия вызывает повышение артериального давления и наоборот.
- Приступы стенокардии могут быть вызваны атмосферными явлениями, перееданием и чрезмерной физической активностью.
Диагностика ИБС
- Диагностика ИБС основывается на данных, полученных из опроса пациента и физикального обследования (осмотр, пальпация, аускультация, перкуссия), – по ним ставится предварительный диагноз.
- Для уточнения диагноза проводятся специальные инструментальные исследования.
- Обязательным при подозрении на ИБС является выполнение электрокардиограммы (ЭКГ), она дает объективную информацию о наличии острого состояния инфаркта миокарда.
- Характерные биохимические изменения в организме ИБС больного выявляются лабораторными исследованиями крови – важен уровень общего холестерина, липопротеидов, триглицеридов, сахара крови, АЛТ и АСТ.
- В определенных случаях используются такие методы диагностики, как функциональные пробы с нагрузкой, суточное мониторирование ЭКГ, внутрипищеводное ЭКГ, коронарография.
- Диагностика ИБС у пожилых людей осложняется тем, что в этом возрасте часто встречаются безболевые и атипичные формы заболевания.
Лечение ИБС у пожилых
Основные принципы лечения ИБС у пожилых аналогичны общей практике. Очень важно при лечении ИБС у пожилых своевременно выявлять и лечить сопутствующие заболевания (анемия, болезни печени и почек и др.).
Медикаментозное
Медикаментозная терапия при ИБС у пожилых людей используется для поддержания давления в норме, а также для нормализации уровня холестерина и свертываемости крови.
Препараты «от давления», как правило, назначают принимать постоянно, так как при ИБС очень важно исключить скачки давления и спазмы сосудов.
Для поддержания работы сердца назначают бета-блокаторы, нитраты и диуретики. Для снижения риска образования бляшек и тромбов проводится терапия антиагрегантами (н-р, аспирин), холестеринснижающими препаратами, антикоагулянтами.
Специфика лечения пожилых больных заключается в том, что у этой группы пациентов своя дозировка и необходимо обращать внимание на наличие побочных эффектов.
Лечение ИБС народными средствами
Боярышник известен своими лечебными свойствами для страдающих сердечно-сосудистыми заболеваниями. Он и давление нормализует, и иммунитет повышает.
Настой цветов боярышника по стакану в день рекомендуют народные целители больным ИБС в период простуды и стресса.
Еще один рецепт с боярышником для больных ИБС. Ягоды боярышника измельчить, смешать с травой пустырника 1:1. 1,5 ст.л. смеси залить стаканом кипятка, настаивать сутки. Пить по стакану за 30 минут до приема пищи.
Сборы трав
При болях в сердце народная медицина предлагает следующее средство. Мелисса, тмин, барвинок, корень валерианы, цветки боярышника, омела белая (3:2:2:3:4:6). 2 стакана настоя 2 раза в день.
Ишемическая болезнь сердца лечение народными средствами
Боярышник (цветки), пустырник, хмель, конская мята (4:6:3:3). Настой употреблять в течение дня по 1-2 глотка страдающим ишемией.
Больным с приступами стенокардии рекомендуют свежеприготовленную смесь 1 ч. л. тертого хрена и 1 ч. л. меда принимать утром за час до еды, запивать стаканом воды.
Заключение
При лечении ИБС у пожилых людей нельзя забывать и об общих рекомендациях:
- ограничение физической нагрузки;
- ограничение потребления воды и поваренной соли;
- существенное ограничение потребления животных жиров, жареных, копченых, соленых продуктов, высококалорийной пищи;
- отказ от спиртного и курения.
Ишемическая болезнь сердца у пожилых людей
Лента статей RSS:
Поиск статей:
Ишемическая болезнь сердца у пожилых людей встречается довольно часто. Ни для кого не секрет, что болезни сердца находятся на первом месте по уровню летальных исходов. Шутить и медлить с лечением таких недугов не стоит. Важно знать тревожные симптомы, чтобы своевременно обратить на них внимание и незамедлительно начать лечение.
Ишемическая болезнь сердца (ИБС) – одна из самых частых патологий сердца. Ишемия – это местное снижение кровообращения в результате сужения сосудов, которое приводит к временному расстройству или стойкому повреждению органа. При ИБС страдает миокард – сердечная мышца, главный рабочий орган сердца.
Дефицит кровоснабжения вызывает его кислородное голодание и ведет к нарушению его функционирования. Чаще всего ИБС возникает из-за атеросклероза сосудов, которые снабжают само сердце кровью, — двух коронарных артерий и отходящих от них более мелких ответвлений. Ишемическая болезнь сердца имеет разные клинические проявления.
Самые распространенные формы ИБС: инфаркт миокарда и стенокардия.
К особенностям ишемической болезни сердца у пожилых людей можно отнести: 1. Неяркую эмоциональную окраску приступа, слабую выраженность или отсутствие вегетативных проявлений; 2. Незначительную интенсивность боли и ее сдавливающий характер, ощущение стеснения в области сердца, которое отдается в левое плечо, руку, под левую лопатку.
Часто ощущается не боль, а тяжесть с левой стороны грудной клетки. Боль может быть локализована в верхней части живота, прямо под грудиной. Боль, охватывающая грудную клетку, область шеи или левый плечевой сустав, может быть проявлением стенокардии; 3.
Необычную иррадиацию боли, когда она отдается в челюсти, затылке, шее, лбе или чувствуется только в этих зонах; 4. Повышение артериального давления может и спровоцировать, и сопровождать приступ стенокардии; 5. Приступы одышки, нарушение сердечного ритма, неврологические симптомы.
Для людей престарелого возраста больше характерна безболевая или атипичная форма протекания болезни; 6. Изменения сердечного ритма как в сторону понижения до 50 ударов в минуту, так и в сторону повышения до 120 ударов в минуту; 7.
Характерный своеобразный феномен ишемической болезни сердца у пожилых людей, заключающийся в появлении боли в области сердца по утрам даже после самой незначительной нагрузки. В течение дня при той же нагрузке боли не ощущается.
Провоцирование приступов стенокардии: • Метеофакторами — это может быть изменение атмосферного давления, повышение или понижение температуры, увеличение влажности воздуха; • Обильным приемом пищи — переполненный желудочно-кишечный тракт способствует высокому стоянию диафрагмы, вздутию кишечника и относительному уменьшению кровоснабжения сердца; • Тяжелой физической нагрузкой. Также приступ может быть спровоцирован и небольшой физической нагрузкой, но совершенной сразу после приема пищи; • Приемом жирной пищи, активизирующей процесс тромбообразования. Приступ стенокардии и ишемической болезни сердца у пожилых людей наблюдается через несколько часов после приема жирной пищи, особенно перед сном. Диагностика ишемической болезни сердца проводится различными методами: 1. Проба с физической нагрузкой под контролем электрокардиографии (ЭКГ) служит для снятия показаний датчиков электрокардиографа при применении пациентом физической нагрузки, к примеру, при ходьбе на беговой дорожке с возрастающим темпом. Появление дискомфорта в груди, наличие характерных изменений кардиограммы говорят о возможном заболевании; 2. Стресс-эхокардиография и сцинтиграфия миокарда с фармакологическими препаратами проводятся для пациентов, которые не могут самостоятельно выполнить физические нагрузки. В этих случаях применяются специальные лекарственные препараты, действие которых направлено на изменение потребности миокарда в кислороде путем усиления сердцебиения и сократимости;
3. Коронароангиография служит для определения характера, места и степени сужения коронарной артерии, которая питает сердечную мышцу. Это рентгеноконтрастный метод.
Читать еще: Какие бывают тонометры
Вот уже третий год в БУ ХМАО-Югры «Окружная клиническая больница» функционирует консультативное отделение №2 КДП – это отделение амбулаторной кардиологии, которое включает в себя прием врачей-кардиологов, аритмологов, кабинеты функциональной и ультразвуковой диагностики, а также дневной кардиологический стационар. Отделением руководит врач-кардиолог высшей квалификационной категорией, к.м.н. Франц Мария Валерьевна.
Также в отделении работают два врача функциональной диагностики и один врач ультразвуковой диагностики.
Выполняются все возможные методы исследований сердечно-сосудистой системы, такие как ЭКГ, ЭхоКГ (УЗИ сердца), ультразвуковое исследование сосудов артерий и вен, суточное мониторирование ЭКГ и АД, функция внешнего дыхания, стресс-тест (проба с физической нагрузкой на беговой дорожке под контролем ЭКГ), стресс-эхокардиография, чрезпищеводная эхокардиография, сцинтиграфия миокарда. Таким образом, отделение амбулаторной кардиологии в поликлинике является единственным в округе, где выполняются все известные в мире на данный момент методы диагностики болезней системы кровообращения.
В дневном кардиологическом стационаре выполняются амбулаторно коронароангиографии – это исследование сосудов сердца, при котором через небольшой прокол у основания кисти вводится тонкий катетер. Через катетер в ваш организм вводится контрастное вещество, видимое в рентгеновском излучении, в сосуды, питающие сердечную мышцу.
В результате, врач на экране монитора увидит, как вещество растекается по сосудам и где есть препятствие, то есть атеросклеротическая бляшка, которая суживает просвет коронарной артерии и на сколько процентов.
Есть в структуре отделения и уникальные, единственные в округе аппараты для лечения пациентов в сложных клинических ситуациях, когда либо исчерпаны все возможности лечения, включая хирургические методы или когда противопоказано оперативное лечение. Это ударно-волновая терапия (УВТ) и усиленная наружная контрпульсация (УНКТ).
УНКП терапия является неинвазивным методом лечения пациентов, страдающих стенокардией и сердечной недостаточностью. Показания для ударно – волновой терапии: стенокардия напряжения I – IV ФК не подлежащая хирургическому лечению.
Источник: https://pro-serdze.ru/voprosy/ibs-u-pozhilyh-lyudej.html
Ишемическая болезнь сердца опасна для пожилого человека
Какие симптомы у пожилого человека говорят о развитии ишемической болезни сердца? Какие таблетки при стенокардии принимать нельзя, а какие – нужно всегда иметь при себе? Читайте в статье. В ней мы также рассмотрим причины ИБС и рекомендуемые отечественными врачами меры лечения и профилактики.
Будьте внимательны: на стадии стенокардии симптомы болезни не обязательно будут явными! Они вполне могут имитировать гастрит, остеохондроз позвоночника или бронхит. В результате за помощью человек не обращается, и спокойно живет до того момента, пока болезнь не переходит в острую стадию – инфаркт миокарда.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца (ИБС) – это когда сердечная мышца (миокард) не получает столько кислорода, сколько ему нужно для нормальной работы.
Это собирательное название для трех заболеваний, куда входят:
-
-
- стенокардия – ее разные виды;
- инфаркт миокарда;
- образование рубцов после перенесенного инфаркта (постинфарктный кардиосклероз).
-
Развивается болезнь, когда большая или меньшая ветвь коронарной артерии (это сосуды, питающие миокард) вдруг становится уже, чем положено. Тогда участок миокарда, к которому этот сосуд нес кровь (то есть, кислород), питается хуже. Это и называется ишемией.
Ишемия может развиться остро – когда в сосуде оказался тромб или тромбоэмбол (например, пузырек газа или жира), и он перекрыл артерию. Тогда питаемый сосудом участок отмирает. Это называется инфарктом миокарда, или, по другой классификации – острой ИБС.
Если же просвет коронарной артерии уменьшается постепенно (например, в нем растет атеросклеротическая бляшка), или сосуды сжимаются только периодически, не доставляя кровь к миокарду,– это стенокардия. Вместе с постинфарктным кардиосклерозом она относится к хронической ИБС.
Сужение коронарной артерии — это механизм развития ИБС
Именно о хронической болезни мы и будем дальше говорить.
Почему пожилые болеют чаще
Ишемическая болезнь сердца – это самое частое заболевание у пожилых людей. У этой категории лиц патология протекает тяжелее, и у восьми из десяти человек старше 65 лет стенокардия переходит в инфаркт миокарда. От него, а также от других осложнений ИБС, умирает около 75% пожилых людей – три из четырех. Самое ужасное – это то, что каждые 5 лет смертность увеличивается вдвое.
Почему так происходит?
Дело в возрастных изменениях:
-
-
- Клетки миокарда (кардиомиоциты) постепенно замещаются соединительной (не рабочей) тканью. Это приводит к расширению желудочков и предсердий, что приводит к сердечной недостаточности.
- Снижается уровень калия, повышается концентрация кальция и натрия. Вместе с тем, что вместо нормальных клеток появляется соединительная ткань, импульс не может пройти или вынужден «перескакивать» с одного оставшегося кардиомиоцита на другой. Развиваются аритмии. Самые частые – это фибрилляция предсердий, слабость синусового узла, желудочковая экстрасистолия.
- Стенки артерий изменяются: в них тоже появляется соединительная ткань. Поэтому они уплотняются, теряют способность расширяться в ответ на появление в них бляшек или тромбов. В результате бляшкам и тромбам легче перекрыть просвет сосуда.
- В мелких капиллярах тоже развивается соединительная ткань. Из-за этого обмен кислородом и питательными веществами между капилляром и тканью (в данном случае, сердца) нарушается. Это еще больше ухудшает питание миокарда.
-
Кто находится в зоне риска по ИБС?
Это:
-
-
- курящие;
- любители «пропустить рюмочку»;
- гиподинамичные;
- любители поесть жирных продуктов;
- страдающие ожирением;
- имеющие эндокринное заболевание, в особенности, сахарный диабет.
-
Если вы видите, что ваш родственник относится к таким людям, срочно принимайте меры – он сильно рискует умереть от инфаркта миокарда!
Симптомы
Типичное проявление хронической ишемической болезни сердца – это боли в сердце, возникающие после физической нагрузки:
-
-
- поднятия тяжести;
- поднятия по лестнице;
- быстрой ходьбы;
- плотной еды, особенно если она жирная;
- ходьбы против ветра, особенно холодного.
-
Эти симптомы особенно часто проявляются с утра, что обусловлено особенностью нервной регуляции сердечной деятельности. Поэтому, если вашему родителю больше 60 лет, не нужно позволять ему зимой по утрам расчищать машину или бежать против ветра на транспорт. Лучше на это время подвозить родителей или нанимать такси.
К сожалению, у пожилых людей часто наблюдаются нетипичные симптомы хронической ИБС. Это:
-
-
- чувство переполненности, тяжести, жжения или сжатия за грудиной;
- одышка;
- боль в нижней челюсти, слева;
- нарастающая аритмия;
- головокружение;
- боль или тяжесть в животе, «под ложечкой»;
- резкая слабость, особенно в ногах;
- изжога.
-
Диагностика
В молодом возрасте диагноз ставится по ЭКГ, снятому во время нагрузочных тестах (пробе с велотренажером или беговой дорожкой). В пожилом возрасте такая диагностика затруднительна – из-за риска осложнений. Поэтому, диагноз ставится по:
-
-
- суточному мониторированию ЭКГ (холтеровскому), которое можно выполнять и в домашних условиях;
- УЗИ сердца с определением, как оно сокращается, сколько крови выбрасывает в систолу;
- радионуклидной сцинтиграфии миокарда (по возможности). Этот тест определяет зоны ишемии и плохой подвижности миокарда. Это исследование можно заменить ПЭТ-КТ, если его проводят в вашем городе.
-
Если три этих теста показывают ишемию, нужно рассмотреть необходимость коронарографии – введения контрастного вещества в сосуды сердца и последующий рентген. Это исследование помогает оценить проходимость сосудов и, при необходимости, запланировать объем операции по увеличению диаметра сосуда.
Лечение
Лечить пожилых людей от ИБС довольно сложно. Это обусловлено тем, что стенокардия зачастую сочетается с:
-
-
- нарушениями ритма;
- хроническим бронхитом;
- дисциркуляторной энцефалопатией;
- сахарным диабетом;
- артериальной гипертензией;
- увеличением объема левого желудочка;
- повышением в крови уровня холестерина и гомоцистеина (особенно у пожилых женщин);
- нарушением работы почек.
-
Кроме того, снижается и переносимость лекарственных препаратов, и возрастает количество необходимых лекарств (и, соответственно, их побочных эффектов).
Немедикаментозное лечение
Лечение ИБС начинается с нормализации образа жизни пожилого человека. Нужно бросить курить и употреблять алкоголь – с помощью нейро-лингвистического программирования или другого метода.
Кроме того, коррекции должна подвергнуться диета. Даже если родственник не страдает избыточной массой тела. Нужно отказаться от:
-
-
- жирной пищи (кроме авокадо и лососевой рыбы: их, наоборот, употреблять надо – в них содержатся полезные для сердца омега-6-ненасыщенные жирные кислоты);
- яиц: белки нужно получать из вареного нежирного мяса и рыбы;
- любых жареных блюд;
- высококалорийных блюд;
- копченостей, особенно содержащих большое количество жира;
- соленых продуктов, в том числе соленых сыров, маринадов и солений.
-
ЛФК при ИБС — возможность снизить потребность в препаратах
В программу немедикаментозного лечения ишемической болезни входит также повышение физической активности. Какую можно давать нагрузку, должен определить врач после обследований – степ-теста или тредмил-теста (если это позволяет сердечная недостаточность человека).
Медикаментозное лечение
Как мы уже говорили, терапия подбирается в стационаре. В ней нуждается 50-70% всех людей. Назначаются препараты, задача которых – снизить частоту приступов, предупредить развитие инфаркта миокарда, улучшить выживаемость и сократить время, которое придется лежать в больнице по любому поводу.
Это такие препараты:
Нитраты
Они расширяют артерии, уменьшают нагрузку на сердце – за счет того, что сердцу нужно будет преодолевать меньшее сопротивление сосудов, в которые оно выталкивает кровь. Их назначают при любой стенокардии, даже если она не сопровождается болью.
Самый известный представитель этой группы – «Нитроглицерин». Его придется носить с собой и принимать по 1-2 таблетки под язык, если человек почувствует боль в сердце или другой симптом стенокардии из вышеперечисленных.
Для постоянного приема назначаются нитраты, имеющие пролонгированное действие: «Кардикет», «Изокет» и другие. Они выпускаются в виде таблеток, спреев, которые надо брызгать под язык, пластырей или мазей, наносимых на кожу.
Если на фоне их приема приходится часто принимать «Нитроглицерин», значит, нужно снова обращаться к врачу для коррекции дозировки.
Начиная принимать нитраты, нужно помнить следующее:
-
-
- после приема нужно немного посидеть – может кружиться голова, так как снизится давление;
- будет болеть голова. Боль снимается ментолом: в «Валидоле» или «Корвалоле».
-
Если голова болит сильно и постоянно, посоветуйтесь со своим лечащим врачом. Альтернативой нитратам могут стать препараты-сиднонимины. Это «Молсидомин» и его аналоги.
Бета-блокаторы
Это очень большая группа препаратов. Их задача, блокируя один из видов рецепторов к адреналину и норадреналину, которые управляют работой сердца, уменьшать потребность миокарда в кислороде. Бета-блокаторы урежают частоту сердцебиений и снижают давление.
Выбор препарата делается врачом, так как только медицинское образование позволяет оценить, нужны те бета-блокаторы, которые действуют на все бета-рецепторы в организме, или только на бета-рецепторы в сердце. Или, может нужно блокировать бета-рецепторы и стимулировать альфа-рецепторы.
Ингибиторы ангиотензин-превращающего фермента
Эти препараты ошибочно считаются многими как снижающие артериальное давление. На самом деле, основное их действие – профилактика сердечной недостаточности: чтобы при ишемии и гипертонии миокард не «накачивался», ибо за этим неизбежно последует его дряблость. Даже если сердечная недостаточность уже развилась, ингибиторы АПФ предотвращают ее прогрессирование.
В малых дозах проявляется этот эффект и артериальное давление не снижается. В больших (10-30 мг/сутки) дополнительно оказывается и антигипертензивное действие.
Самым известным представителем этой группы является «Эналаприл».
Ингибиторы кальциевых каналов
Они действуют подобно бета-блокаторам, только через перекрытие каналов в клетках, куда входит кальций. Это препараты типа «Фенигидина» («Нифедипина») или «Верапамила». Они не рекомендуются для приема пожилыми людьми, если только у них нет нарушения ритма.
Другие препараты
Препараты для лечения конкретно ишемии обязательно назначаются вместе с другими лекарствами:
-
-
- Разжижающими кровь: это «Аспирин кардио», «Клопидогрель» и другие препараты.
- Метаболическими (которые улучшают обмен веществ в пострадавшем миокарде). Это «Предуктал MR» и его аналоги.
- Уменьшающими количество «плохого холестерина», то есть атерогенных (усугубляющих атеросклероз) жирных кислот (пишутся в анализе как ЛПНП и ЛПОНП). Это препараты из групп статинов или фибратов. Назначаются они только врачом. Обязательны для приема после перенесенного инсульта или операции на сердце.
- Устраняющими нарушение ритма – в зависимости от типа аритмии. Обязательно лечить фибрилляцию предсердий, желудочковые и наджелудочковые экстрасистолии и тахикардии, полную атрио-вентрикулярную блокаду и синдром слабости синусового узла. Именно они ухудшают прогноз и часто являются непосредственной причиной смерти.
- Поливитаминными комплексами, содержащими никотиновую кислоту и полиненасыщенные жирные кислоты.
-
Липидограмма (анализ на жировые фракции и холестерин) сдается также каждые 2-3 месяца. Если человек принимает фибраты или статины, а его ЛПНП и ЛПОНП остаются высокими вот уже полгода, ему показано очищение крови с помощью таких процедур как плазмаферез или каскадная плазмасорбция.
Если у пожилого человека имеется фибрилляция предсердий на фоне ИБС, ему может быть показано хирургическое лечение: разрушение пучка Гиса током (абляция пучка Гиса) с последующей имплантацией кардиостимулятора.
Физиотерапия
По показаниям назначаются:
-
-
- сухие углекислые ванны;
- криотерапия;
- гипербарическая оксигенация.
-
В некоторых случаях это лечение позволяет не только улучшить качество жизни, но и снизить дозировку назначаемых лекарственных препаратов.
Хирургическое лечение
Суть операции аорто-коронарного шунтирования
Не всегда медикаментозное лечение приводит к желаемому результату. Иногда атеросклеротическая бляшка в коронарной артерии может расти настолько быстро, что предотвратить инфаркт миокарда можно только хирургическим путем:
-
-
- поставить в суженную артерию стент – несжимаемую трубочку, которая всегда будет обеспечивать проходимость сосуда;
- или провести аорто-коронарное шунтирование – установка собственной вены как дополнительного пути от аорты до того места, где заканчивается сужение коронарной артерии.
-
После любой из операций требуется 1,5-месячная реабилитация и пожизненный прием антикоагулянтов. Каждый 1-2 месяца придется контролировать свертываемость крови, но это мелочи жизни по сравнению с тем, что:
-
-
- повысится качество жизни;
- значительно снизится риск умереть от инфаркта миокарда.
-
Профилактика
Избежать развития ИБС возможно – если после 50 лет (а женщинам – при первых симптомах климакса) начать выполнять те мероприятия, которые описаны в разделе «Немедикаментозное лечение».
Источник: https://ElderCare.ru/ishemicheskaya-bolezn-serdca-ibs-u-pozhilyx-lyudej/
Ишемическая болезнь сердца – симптомы и лечение
Изменение образа жизни: если вы курите, откажитесь от этого, чаще прогуливайтесь на свежем воздухе, снижайте избыточную массу тела.
Избегайте опасности употребления жирных продуктов и придерживайтесь диеты с низким содержанием соли и сахара. Тщательно контролируйте уровень сахара, если страдаете диабетом. ИБС не лечится только приёмом нитроглицерина.
Чтобы продолжать активную жизнь необходимо наладить контакт с кардиологом и следовать его указаниям.
Лекарства при ИБС
Кардиолог может посоветовать лекарственную терапию, если изменения образа жизни ему покажется недостаточным. Препараты назначает только лечащий врач.
Чаще всего назначаются препараты, снижающие риск тромбозов (аспирин, плавикс). Для снижения уровня холестерина могут длительно назначаться статины.
Сердечную недостаточность следует лечить препаратами, улучшающих функцию сердечной мышцы (сердечные гликозиды).
У тех, у кого в анамнезе не было сердечных заболеваний, аспирин снижает вероятность инфаркта миокарда, но не изменяет общий риск смерти. Он рекомендуется только для взрослых, которые подвергаются опасности образования тромбов, где повышенный риск определяется как “мужчины старше 60 лет, женщины в постменопаузе и молодые люди с фоном для развития ИБС (гипертония, диабет или курение).
- Антитромбоцитарная терапия
Клопидогрель плюс аспирин (двойная антитромбоцитарная терапия, DAAT) больше уменьшает вероятность сердечно-сосудистых событий, чем только приём аспирина. Данный препараты противопоказаны пациентам имеющим желудочно-кишечные язвы или желудочное кровотечение в анамнезе. Антитромбоцитарная терапия должна проводится пожизненно.
Адреноблокаторы снижают частоту сердечных сокращений и потребление миокардом кислорода. Исследования подтверждают увеличение продолжительности жизни при приёме β-адреноблокаторов и снижение частоты сердечно-сосудистых событий, в том числе и повторных. β-адреноблокаторы противопоказаны при сопутствующей лёгочной патологии, бронхиальной астме, ХОБЛ.
- β-адреноблокаторы с доказанными свойствами улучшения прогноза при ИБС:
- Карведилол (Дилатренд, Акридилол, Таллитон, Кориол).
- Метопролол (Беталок Зок, Беталок, Эгилок, Метокард, Вазокардин);
- бисопролол (Конкор, Нипертен, Коронал, Бисогамма, Бипрол, Кординорм);
Препараты этой группы, снижают уровень холестерина в крови за счёт уменьшения его синтеза в печени, либо угнетают усвоение холестерина, поступающего с пищей, влияя на причины возникновения атеросклероза.
Медикаменты применяются с целью снижения скорости развития существующих атеросклеротических бляшек в стенке сосудов и профилактики возникновения новых.
Отмечается положительное влияние на степень прогрессирования и развития симптомов ИБС, на продолжительность жизни, также эти препараты уменьшают частоту и тяжесть сердечно-сосудистых событий, возможно способствуя восстановлению просвета сосуда.
Целевой уровень холестерина у больных с ИБС должен быть ниже, чем у лиц без ИБС, и равняется 4,5 ммоль/л. В анализах крови целевой уровень ЛПНП у больных ИБС должен составлять не более 2,5 ммоль/л. Определение уровня липидов необходимо проводить каждый месяц. Основные препараты: ловастатин, симвастатин, аторвастатин, розувастатин.
Относятся к классу препаратов, повышающих антиатерогенную фракцию липопротеидов — ЛПВП, при снижении которой возрастает смертность от ИБС. Применяются для лечения дислипидемии IIa, IIb, III, IV, V.
Отличаются от статинов тем, что снижают триглицериды и могут повышать фракцию ЛПВП. Статины преимущественно снижают ЛПНП и не оказывают значимого влияния на ЛПОНП и ЛПВП.
Поэтому максимальный эффект проявляется при комбинации статинов и фибратов.
Нитроглицерин является основным препаратом, купирующим загрудинные боли в области сердца. Нитраты преимущественно действуют на венозную стенку, уменьшая преднагрузку на миокард (путём расширения сосудов венозного русла и депонирования крови).
Неприятным эффектом нитратов является снижение артериального давления и головные боли. Нитраты не рекомендуется использовать при артериальном давлении ниже 100/60 мм рт. ст.
Современными исследованиями доказано, что приём нитратов не улучшает прогноз пациентов с ИБС, то есть не ведёт к увеличению выживаемости, и поэтому используются как препарат для купирования симптомов ИБС.
Внутривенное капельное введение нитроглицерина, позволяет эффективно бороться с явлениями стенокардии, преимущественно на фоне высоких цифр артериального давления. Каждый пациент с ИБС должен знать, что если приём нитроглицерина в домашних условиях не снял боль за грудиной, то необходимо вызывать скорую помощь, так как возможно развился инфаркт.
Коронарная ангиопластика и стентирование
Это современная технология восстановления проходимости коронарных артерий при ИБС. Смысл заключается в раздувании атеросклеротической бляшки специальным баллоном и укреплении сосудистой стенки металлическим каркасом – стентом. Коронарная ангиопластика проводится без разрезов у пациентов с тяжёлой стенокардией или инфарктом миокарда.
Аортокоронарное шунтирование
Открытая операция при сужениях коронарных артерий. Смысл заключается в создании обходного пути для крови. В качестве обхода применяются собственные вены или артерии пациента.
Операция может проводиться с искусственным кровообращением или без него.
Из-за развития технологии коронарной ангиопластики аортокоронарное шунтирование отступает на второй план, так как является более травматичным и используется только при обширных поражениях коронарного русла.
Профилактика
До 90% сердечно-сосудистых заболеваний можно предотвратить, если избежать установленных факторов риска. Профилактика включает в себя адекватные физические упражнения, снижение ожирения, лечение высокого кровяного давления, здоровое питание, снижение уровня холестерина и прекращение курения.
Лекарства и физические упражнения примерно одинаково эффективны. Высокий уровень физической активности снижает вероятность ишемической болезни сердца примерно на 25%.
При сахарном диабете жёсткий контроль сахара в крови уменьшает сердечный риск и другие проблемы, такие как почечная недостаточность и слепота.
Всемирная организация здравоохранения (ВОЗ) рекомендует “низкое или умеренное употребление алкоголя” для снижения вероятности развития ишемической болезни сердца, в то время как злоупотребление является для сердца очень опасным.
Диета
Диета с высоким содержанием фруктов и овощей снижает опасность развития сердечно-сосудистых заболеваний и смерти.
Вегетарианцы имеют более низкий риск сердечных заболеваний из-за их большего употребления фруктов и овощей.
Было показано, что потребление трансжиров (обычно содержащихся в гидрогенизированных продуктах, таких как маргарин) вызывает атеросклероз и увеличивает риск развития ишемической болезни сердца.
Вторичная профилактика
Вторичная профилактика-это предотвращение дальнейших осложнений уже существующих болезней. Эффективные изменения образа жизни включают:
- Контроль веса в домашних условиях
- Отказ от вредных привычек – прекращение курения
- Избегать потребления трансжиров (в частично гидрогенизированных маслах)
- Уменьшение психосоциального стресса
- Регулярное определение уровня холестерина в крови
Физическая активность
Аэробные упражнения, такие как ходьба, бег трусцой или плавание, могут снизить риск смертности от ишемической болезни сердца. Они уменьшают кровяное давление и количество холестерина в крови (ЛПНП), а также увеличивают холестерин ЛПВП, который является “хорошим холестерином”. Лучше лечиться физкультурой, чем подвергать себя опасности хирургических вмешательств на сердце.
Подробнее о лечении в нашей клинике
Источник: https://angioclinic.ru/zabolevaniya/ishemicheskaya-bolezn-serdtsa/
Ишемическая болезнь сердца – симптомы, лечение, причины болезни, первые признаки
При ишемической болезни сердца терапия, в первую очередь проводится медикаментозно. Для этого используют комплекс различных групп препаратов, таких как ингибиторы АПФ (Энаприл, Лизиноприл), бета-блокаторы (Анаприлин), нитраты (Нитроглицерин), статины (Аторвастатин), антиагреганты (Аспирин), антикоагулянты (Варфарин).
В комплексе эти препарат помогают поддерживать артериальное давление в нормальном состоянии, снимать сердечные приступы, поддерживать вязкость крови в разжиженной форме, снижать уровень вредного холестерина низкой плотности и предотвращать появление тромбов.
Такая помощь при ишемической болезни сердца поможет избежать более радикальных методов лечения и возникновения осложнений.
Помимо перечисленных препаратов пациентам нередко назначают различные поливитаминные комплексы для поддержания организма и иммунной системы, противовоспалительные препараты нестероидного характера, антигипоксанты, диуретики. Данные препараты назначаются для улучшения эффективности комплексной терапии.
Не стоит забывать о лечении народными средствами и травами. Существует большое количество растений, которые способны оказывать вспомогательное воздействие. Например, боярышник, чеснок, хрен, валериана и пустырник.
Боярышник благоприятно влияет на сердце и состав крови, чеснок является противовоспалительным средством, хрен улучшает кровообращение, валериана и пустырник помогают нормализовать давление при сопутствующей гипертонии.
Описанные выше лекарства составляют комбинацию средств для лечения ишемической болезни сердца. Конкретные методы лечения, лекарственные средства и их дозировку должен назначить непосредственно лечащий врач после проведения всех необходимых анализов.
Лечится ли ишемическая болезнь сердца? На сегодняшний момент нет. Но организм нужно поддерживать и избегать осложнений.
При данном типе заболевания нельзя заниматься самолечением и бесконтрольным лечением, так как это чревато серьезными осложнениями и даже вероятностью летального исхода.
Хирургическое лечение ишемической болезни сердца
В случае неэффективности остальных методик применяют хирургическое лечение ишемической болезни сердца. Это сложная и опасная процедура, характеризуемая длительной реабилитацией.
При ишемической болезни сердца шунтирование делают в случае наступления инфаркта.
При ишемической болезни сердца операция иногда остается единственным вариантом (в случае выявления высокого риска развития осложнений).
После шунтирования обеспечивается высокий приток крови к сердцу, благодаря образованию нового канала, который снижает нагрузку на пораженные сосуды. Например, если ишемическая болезнь возникла вследствие тромбоза коронарной артерии, проводится ее шунтирование. В результате увеличивается необходимый для притока крови просвет и кровоснабжение сердечной мышцы приходит в норму.
Шунтирование обычно предполагает длительную реабилитацию: не менее 6 месяцев. В этот период необходимо:
- Ограничивать физические нагрузки;
- Не поднимать тяжести;
- Избегать стрессов и эмоциональных нагрузок;
- Соблюдать низкохолестериновую диету;
- Не употреблять алкоголь;
- Отказаться от курения.
Продолжительность функционирования шунтов составляет около 6 лет. После их изнашивания может быть назначена повторная операция для замены. Сразу после операции движения пациента не должны быть ограничены.
Первые недели необходимо делать легкую гимнастику, разминая суставы кистей, стоп и шею. Также необходимо ходить. В день рекомендуется пройти не менее 50 метров (в зависимости от самочувствия).
Это поможет предотвратить такие осложнения как пневмония, вызванная застаиванием жидкости в бронхах.
После выписки из больницы физическую активность стоит ограничивать. Но это не означает, что двигаться не нужно вообще.
Обычно перед выпиской врач проводит обследования организма на готовность к дальнейшей жизнедеятельности и выдает рекомендации по комплексу упражнений, которые могут помочь в данном случае. Также нужно обязательно ежедневно ходить.
Расстояние нужно рассчитывать индивидуально таким образом, чтобы не перегружать организм. Прогулки на свежем воздухе должны стать ежедневным ритуалом.
Трудоспособному человеку, перенесшему шунтирование, возможно, придется сменить вид деятельности. Чтобы увеличить продолжительность жизни клапана, нельзя давать большую нагрузку на сердце. Если работа отнимала много сил и энергии, связана с частыми стрессами или физическими нагрузками, то ее нужно сменить на более щадящий вид деятельности.
Итак, при лечении ишемической болезни сердца чаще всего можно обойтись медикаментозным способом и поддержанием здорового образа жизни. Делать это нужно под непосредственным контролем врача.
В случае возникновения риска инфаркта или наступления других осложнений, назначается операция, которая (благодаря вживленном шунту) поможет улучшить кровоснабжение сердца и благоприятно повлияет на качество жизни.
Лекарства
Источник: https://yellmed.ru/bolezni/ishemicheskaya-bolezn-serdca