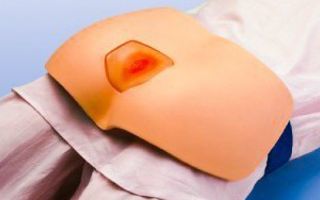
Выбор методов и средств зависит от степени тяжести заболевания, а также зоны поражения. Важно начинать профилактику с первых дней болезни.
Рассмотрим конкретные терапевтические подходы, которые позволят ответить на вопрос как лечить пролежни у лежачих.
Чем лечить пролежни у больных сахарным диабетом
Консервативное лечение применяется при тяжелых проблемах с язвами, которые трудно заживляются. Мероприятия данного метода направлены на достижение следующих результатов:
- Удаление некротических остатков вокруг ран;
- Повышение кровоснабжения (трофики в эпителии);
- Заживление мокрых пролежней, ликвидация пузырей;
- Регенерация поверхностных тканей.
Принцип терапии основан на активной профилактике возникновения и развития заболевания. Размягчающие мази, плотные повязки могут привести к прогрессированию состояния. Поэтому, чтобы избежать появления некроза (гибели тканей), нужно соблюдать условия испарения влаги и использовать одежду пропускающую кислород.
Антибактериальные мази применяют только при возникновении мокрых ран с содержание гноя. Общая терапия, направленная на защиту от бактерий, допустима с учетом патогенности микрофлоры вокруг пролежней. Другим способом является хирургическое вмешательство.
Оно направлено на восстановление поврежденных участков кожи при помощи пересадки здоровых.
Медицинские мази при лечении пролежней
Далее мы предлагаем познакомиться с ответом на актуальный вопрос, чем лечить пролежни у лежачих больных при условии нахождения дома. В первую очередь, важно отметить эффективность средств, улучшающих кровообменные процессы в организме.
Также мази оказывают антибактериальное и антисептическое воздействие на раны, дабы исключить появление бактериальных инфекций в пораженных зонах.
Одними из известных средств для лечения пролежней у лежачих больных является следующие медикаментозные препараты для заживления и регенерации кожных покровов:
- Актовегин и Солкосерил – комбинируемые препараты, которые ускоряют лечение глубоких повреждений. Последнее средство используется в 25% выпуске. Сначала наносится Солковерил и после его полного впитывания применяется Актовегин. Продолжительность лечения не должна превышать 2-х недель.
- Бетадин – высокопроцентное йодсодержащее средство с включением полимерных регенерирующих соединений. В процессе использования не доставляет дискомфорта, исключает образование раздражений, так как не содержит спирт. Дезенфицирует разрывы кожной ткани и удаляет омертвелости.
- Бепантен – отличное регенерирующее средство, которое благотворно воздействует на поврежденные участки ткани. Рекомендовано применение в комбинации с антисептическими или антибактериальными средства. Используется при наличии глубоких ран.
- Гидрогель Интрасайт – производится в виде густого геля, который необходимо использовать для заживления глубоких ран. Эффективен для отделения и удаления экссудата, что приводит к быстрому заживлению.
- Дермазин – серебросодержащий препарат, который предупреждает развитие патогенной микрофлоры в ранах. Мазь быстро впитывается и исключает образование липкого налета.
- Циндол – цинксодержащая мазь, влияет на высушивание кожи вокруг пролежней, помогает заживлению и регенерации клеток. Используется на начальных стадиях, при отсутствии глубоких ран. Срок использования не ограничен, вплоть до полного выздоровления.
- Стелланин – обеззараживающее средство с содержание диэтилбензимидазолия трийодида. Восстанавливает кожные покровы, эффективен при наличии трофических язвенных образований.
- Ируксол – мазь, приводящая к скорой грануляции, созреванию и отхождению пораженных тканей на язвах. Свежий эпителий появляется уже на 1-2 неделю использования и приводит к окончательному выздоровлению.
- Левомеколь – антибиотик содержащий препарат, который влияет на ускорение заживления в зонах образования пролежней. Рекомендован при наличии глубоких пролежней.
Лечение пролежней на ягодицах
Профилактика образования пролежней на ягодицах заключается в регулярных гигиенических процедурах с применением моющих спреев, кремов и впитывающей влагу присыпки. После на пациента одеваются абсорбирующие памперсы-трусы или подгузники, человек укладывается на пеленку. Положение больного необходимо менять каждые два часа со сменой жесткости зон пребывания.
Лечение пролежней на ягодицах осуществляется в соответствия с анатомическими особенностями участка. При образовании язв первой стадии используются специальные салфетки мультиферм, которые обеспечивают местное лечение и дезинфицируют пораженный участок.
Лечение глубоких и гнойных пролежней
Нагноение на теле возможно, начиная со второй стадии развития заболевания.
В рану могут попасть стафилококковая или стрептококковая инфекции, что приведет к рожистому воспалению (характерно при ослабленном иммунитете, имеет локальное расположение с плотной холодной припухлостью) или флегмоне (красные нагноения без границ, теплые на ощупь). Воспаление может развиваться по типу сепсиса, что часто приводит к летальному исходу (сейчас встречается редко, только при невосприимчивости к антибиотикам).
При первичном появлении гноя от него необходимо быстро избавиться с помощью перекиси водорода, масла чайного дерева, физраствора. Далее необходимо использовать медикаментозную терапию для улучшения общего состояния организма, накладывать повязки с применением специальных мазей.
Мертвые ткани подлежат регулярному удалению и должны промываться и очищаться. Антибактериальные мази наносятся в раны любой глубины до полного заполнения. Выбор необходимо обсудить с врачом или самостоятельно ознакомиться с показаниями (см. список выше).
На третьей стадии при появлении необратимых процессов применяют средства для регенерации тканей, препараты, восстанавливающие соединение кожных покровов.
Особенности лечения прогрессирующих пролежней 2-4 стадии
Хирургическое лечение в стационаре
Данный способ лечения заключается в конструировании и максимальном восстановлении пораженного участка тела. Зачастую для операции выбирают здоровый лоскут кожи, который не нарушает целостность территорий с глубокими пролежнями.
В послеоперационный период для возобновления мышечной или связочной целостности нередко применяются: фонофорез антисептиков (ультразвуковая процедура для глубокого проникновения лекарств); электрофорез антибиотиков, лазерная терапия, УВЧ, грязевые аппликации.
Повязки при лечении пролежней
Выбор повязок основывается на целях пациента, состоянии кожи и содержимом раны. Нормальное состояние язвы: наличие грануляции, чистота и средняя влажность (2-4 стадии). Перед накладыванием повязки медсестра и лечащий врач должны оценивать нынешнее состояние раны и целесообразность того или иного метода лечения.
| № | Разновидности применяемых повязок | Название или производитель/ комбинирование | Особенности использования |
| 1 | Гидроколлоидные | Комифил Плюс с альгинатом и гелями Эмалан, Пурилон | Используются при чистых ранах 2 стадии и неинфицированных 3 стадии. Гели применяются для заполнения мертвого пространства. |
| 2 | Пленочные прозрачные | (Комифил, Гидрофилм) | Рекомендованы при риске сдвига или трении, хирургической обработке, обработке альгинатными наполнителями на срок от 3 до 5 дней. Нельзя применять при экссудации и в качестве покрытия мазей с ферментационной активностью. |
| 3 | Гидрогелевые | Пурилон гель, Гидросорб-комфорт, Гидротак | Для неглубоких ран с нечеткими краями и их увлажнения при возможном риске смещения. |
| 4 | Повязки с альгинатной пропиткой | Для лечения инфекций, а также при умеренной или сильной экссудацией. Для удаления повязки возможно орошение или смачивание. | |
| 5 | Пористые губки | Полиуретановые губки Biatain | Болезненные пролежни второй степени, мелкие повреждения третьей степени. |
| 6 | Ионизированные | Аргогель, Атрауман Аг, Биатен АГ,Витаргол-спрей, Аргокрем; Silvadene | Раны с риском возникновения или инфицированные бактериями. |
| 7 | Наполненные продуктами пчеловодства | ВоскоПран, Воскосорб | Применяются для лечения пролежней 2 и 3 стадии. |
| 8 | Наполненные йодом | Не используются у больных с проблемами щитовидной железы и большими ранами, которые требуют ежедневной замены. |
Источник: https://yazdorov.win/diabet/chem-lechit-prolezhni-u-bolnyh-saharnym-diabetom.html
Пролежни при сахарном диабете
Худейте на 1 КГ каждый день!
Для этого нужно всего 20 минут…
..раны у пожилых людей .. бабушка лежит вот уже как пол года .. мы её поварачиваем мажем .. но пролежни растут просто огромные .. открытые раны всё гнёт и незнаем что делать .. крутим со сороны в сорону её сейчас руги все водяные .. что делать и ноги водяные
Средства, которые не помогают при лечении пролежней.
Даже против самых легких пролежней, поверхностных и не более 0,5 см. в диаметре малоэффективны обычные больничные мази (например, Кароталин ).
Ни в коем случае нельзя использовать мазь Вишневского (хотя хирурги в районной поликлинике уверены, что можно, но хирурги из отделения гнойной хирургии о таких рекомендациях отзываются нецензурно).
Ни в коем случае нельзя использовать растительные средства народной медицины, имеющие дубильный (вяжущий) эффект (кора дуба, кора ивы, калганный корень, настой зеленого грецкого ореха, скумпию и др.).
Я неоднократно встречала в травниках совет использовать их в лечении пролежней и труднозаживающих ран, но один раз на практике увидела, что из этого получается. Поверхностный пролежень примерно 0,5 см.
в диаметре и 1 мм глубиной после обработки калганом сначала подсох и стал выглядеть очень аккуратно, но потом верхний слой сошел, и ранка увеличилась чуть ли не в два с половиной раза. Один знакомый специалист по народной медицине очень хвалил свою мазь с добавлением дегтя, экстракта календулы и мумие (на вазелиновой, по-моему, основе), но с использованием этой мази небольшие поверхностные пролежни заживали месяца три. В общем, мазь можно использовать, только если есть доподлинная уверенность в том, что она хотя бы не навредит.
Неглубокие поверхностные пролежни.
Самое лучшее средство для их лечения солнечный свет или кварцевая лампа, подсушивание на воздухе и, естественно, уменьшить до минимума нагрузку на поврежденную область. Солнце прекрасно действует и на пролежни, и на ожоги даже через оконное стекло.
Дополнительные фитотерапевтические средства компресс из каланхоэ перистого (аптечный спиртовой препарат сока неэффективен) и мумие. Каланхоэ применяют для очистки поврежденной поверхности. Свежий лист нужно помыть, немного нацарапать ногтем и прилепить пластырем или прибинтовать к ране на 6-8 часов. Обычно эффект заметен уже на 2-3 день лечения.
Мумие на этом этапе принимают внутрь, в виде раствора в кипяченой воде или молоке. Лучше натощак утром или вечером. А еще лучше не раствор, а кусочек мумие размером в 2 спичечных головки под язык. 10 дней курс, 5 дней перерыв, при необходимости повторить.
Если пролежень начал уменьшаться в размерах и стал менее глубоким, раствором мумие можно промыть и рану, это ускорит заживление. (Для более глубоких пролежней мумие наружно лучше не применять, именно из-за ускорения заживления кожи. Можно получить ситуацию, когда кожа зарастет, а под кожей останется незаживший свищ.) Внимание! Каланхоэ перистое, обычное комнатное растение, часто путают с другим видом каланхоэ или со столетником (алоэ), и все они в народе называются доктор . Каланхоэ, у которого по краю листа сидит ряд деток , каланхоэ с толстыми круглыми листьями и оранжевыми цветками, каланхоэ оленьи рога это не те виды. Вреда от них вроде бы не будет, но и пользы тоже.
Отличия от алоэ. Если вы не уверены, алоэ у вас или каланхоэ, попробуйте крохотный кусочек листа на вкус. Каланхоэ имеет травянистый, немного кисловатый или слегка вяжущий вкус, а алоэ очень горький и неприятный. Это тоже хорошее лекарственное растение, но применяется оно для других болезней.
Дополнительное фитотерапевтическое средство пихтовое эфирное масло. На рану не лить! Небольшим количеством обрабатывать постельное белье, повязки снаружи, одежду и т.д. дополнительная дезинфекция.
Глубокие пролежни.
Иногда при глубоких пролежнях применяют народное средство: помещают больного в ванну с раствором стирального порошка или хозяйственного мыла.
Глубокие пролежни нужно оперировать, никуда не денешься.
Другое дело, что после операции их все равно придется заживлять, и все равно заживление не гарантировано.
Самые лучшие из известных мне результатов были достигнуты при помощи обработки ран медицинским лазером (сеанс полчаса в день) и строгим ограничением позиционной нагрузки на область пролежней.
Аэрозоль Пантенол. Если у неё нет алергии тото мёдом с алоэ Облепиховое масло помогает. Мазь Левомеколь вам поможет, на упаковке всё описано, как применять. Лечите обязательно, бывали случаи что человек попросту сгнивал из-за пролежней.
Почему её советую-у самого были пролежни, попал в сильную аварию 4 года назад, год не ходил, лежал на спине, начали появляться пролежни на копчике, Левомеколем начали мазать ещё в больнице, продолжили дома, и всё окей стало.
Не слушайте других, я-то сам испытал это на себе, и знаю каково это всё& Ну конечно же, чуть не забыл. Сначала рану надо обработать перекисью водорода, или подобным антисептиком, а потом уже Левомеколем мазать.
и марлевую повязку накладывать Полежни образуются в местах наибольшего давления (затылок,локти, крестец,пятки) необходимо менять положение каждые 2 часа, места обрабатывать камфорным сптртом, но не пороженные. Если уже запущенный случай обратитесь к хирургу, он очистит раны, и назначит уход Я где то читала что пролежни это всё. т.е. конец, как бы грустно это не звучало.
поищите в интернете, у меня у бабули появились пролежни и она прожила только 3 недели . Вот такой ответ. Во избежание пролежней, положить специальный матрас,лучше водяной.Почаще поворачивать,если можно перемещать.Каждое утро протирать и смазыват кремом для детей.Ну а когда уже образовались пролежни,очень трудно бороться с ними.
Промыват рану дизенфектантом и смазывать заживляющем кремом.От пролежней хорошо помогает легкий массаж.А вообще проблема большая;легче предупредить чем лечить. Источник:много лет ухаживаю за больными в Италии и никогда не допускала пролежни. В аптеке продаются салфетки с серебром от пролежней, замечательно помогает мазь актовегин. конечно спец матрас-это хорошо,но очень дорого.
подсушивайте пролежни не горячим феном,обрабатывайте камфорным спиртом.если-это уже гнойные раны-перекись,любая мазь с антибиотиком. и очень чистые тряпочки,белье.можно делать примочки с диоксидином Есть антипролежневый матрас с воздушным компрессором + специальные салфетки с пропиткой . Но все это достаточно дорого.
Обрабатывайте пораженные участки антисептиками перекисью водорода 1-3%,слаборозовым раствором марганцовки и фурациллином . Если обработка вызывает боль- предварительно применяйте ЛИДОКАИН 10% в аэрозольной упаковке (побрызгать). Затем- левомиколь или пантенол . Можно бальзам СПАСАТЕЛЬ хорошо эпителизирует раны.И обязательно поворачивать пациентку в течении дня .Неоднократно .
Бабулю надо всё время переварачивать и постилить льняные простани если бы раньше это сделали и пролежней не было&. Вам нужен Жир страуса эму. Один американский доктор применяет жир эму для борьбы с пролежнями. Мы начинаем применять жир при пролежнях 1-го класса, когда кожа воспалена. Мне думается, что благодаря высокой впитываемости жира мы можем предотвращать образование пролежней, а не только лечить уже появившиеся , отмечает он. Марганцовокислый калий,левомеколь,актовегин
если глубокие пролежни ,то нужно хирургическое вмешательство , очистка, затем обработка кварц лампой и приобретите гомеопатическое средство МАЛАВИТ гель и жидкость инструкция прилагается , не повреждённые места надо обрабатывать спиртом и смазывать нетральным кремом детский или аптечный вазелин слегка массируя, больного часто поворачивать давать доступ воздуху к телу, массировать можно и варежкой сшитой из махрового полотенца.
Причины образования пролежней и принципы лечения
Существует несколько факторов риска образования пролежней:
- — при снижении питания и недостаточном питье;
- — при избыточном весе или истощении;
- — при курении;
- — при сердечнососудистых заболеваниях;
- — при сахарном диабете;
- — при недержаниях кала и мочи;
- — при травмах и заболеваниях головного и спинного мозга;
- — при сильном потовыделении (повышенная температура);
- — при грязной коже;
- — при наличии в постели крошек и мелких предметов;
- — при швах, складках и пуговицах на белье;
- — при аллергической реакции, возникшей вследствие употребления средств по уходу за кожей.
Основные принципы лечения пролежней
Многие люди в случае появления пролежней рассчитывают на помощь порошков, присыпок, мазей и других препаратов. Не стоит этого делать! Для начала нужно устранить причины, которые их вызывают. Следует освободить места, которые поражены пролежнями, от сдавливания, для того чтобы кровь свободно могла поступать к месту поражения.
Прежде чем рассмотреть принципы лечения пролежней, стоит разобраться с понятием ран вообще. Почему появляются раны и как они развиваются? На ткани сначала происходит действие повреждающей силы (при пролежнях — сдавливание).
Оно нарушает питание тканей, а в последствии — и их омертвление. Действие повреждающей силы не постоянно и если прекратить или ослабить ее действие, произойдет восстановление повреждения за счет нормального кровообращения.
При этом некротизированные ткани начнут отвергаться, и произойдет постепенное заживление раны путем грануляции и эпителизации.
Существует три принципа лечения пролежней:
- — необходимо, в месте поражения, восстановить кровообращение максимально, устранив причины образования пролежней;
- — нужно добиться отторжения некротизируемых масс, т.е. пролежня;
- — максимально способствовать быстрому заживлению очищенных ран.
Восстановление кровообращения
Следует использовать выше приведенный профилактический комплекс по восстановлению кровообращения.
Отторжение некротических масс
Для отторжения некротизированных тканей, используют следующее:
- — хирургическим путем проводят механическое удаление масс пораженных некрозом;
- — для самостоятельного отторжения омертвевших тканей применяются лекарственные препараты, такие как Ируксол мазь. В домашних условиях используются влажные повязки со смесью поваренной соли и коньяка (соответственно, 30г и 150мл).
Такую повязку для отторжения некроза накладывают под компрессную бумагу. Менять ее следует по мере необходимости. Перед тем, как налаживают новую повязку, рану обязательно промывают для того чтобы не произошло повышенное содержание соли в ране.
Принципы лечения очистившихся ран
Для того чтобы заживление раны прошло результативно и быстро необходимо создать для нее соответствующие условия содержания.
Для этого следует использовать, например, альгинат (салфетки и порошок для засыпания раны), повязки гидроколлоидные (Duoderm, Hydrocoll, Hydrosorb), которые способствуют не только очищению, но и заживлению раны. Ценовая категория таких повязок высока.
Кроме этого можно применять мази: «Актовегин», «Левомиколь», «Солкосерил», «Левосин», масло облепихи и многие другие. Зачастую осложнение в лечении пролежней происходит из-за присоединения вторичной инфекции.
В этом случае следует применять антибактериальные и антисептические средства борную кислоту, порошок белого стрептоцида, перекись водорода (3% раствор), 1:5000 раствор фурациллина, мази «Левосин» или «Левомиколь». Если у пожилых и ослабленных пациентов тяжелый случай заживления ран, то, по показаниям, начинают применение внутрь антибактериальных препаратов.
В случае больших площадей поражения и сложно заживающих пролежней, после устранения причины их образования, лечение проводят только хирургическим методом — пересадкой кожи.
Во время лечения пролежней применяются повязки. В местах, где это возможно, следует повязки фиксировать при помощи марлевого бинта, а в иных случаях лейкопластыря. Однако не всякий пластырь подходит для этого.
Пролежни лечатся долго, а значит, лейкопластырь будет применяться длительное время, но при этом могут возникнуть некоторые проблемы. Во-первых, пластырь препятствует дыханию кожи и выделению серозной жидкости из раны. Во-вторых, при снятии лейкопластыря применяемого длительное время появляются дополнительные пузыри и раны.
Во избежание такого рода осложнений, следует использовать пластырь, который имеет бумажную основу. Под ним кожа дышит, а нанесенный на его поверхность клей, хорошо удерживает повязку, при снятии такого пластыря не происходит дополнительного травмирования кожи.
Фиксируя повязку пластырем нельзя его сильно натягивать, во избежание мелких кожных складок. К тому же, перемещая больного, у него происходит смещение и натягивание мягких тканей, что приводит к образованию дополнительных складок на коже.
Тщательного и правильного ухода требует кожа вокруг пролежня. Ее промывают с мылом легким нажатием на кожу методом промакивания. После мытья требуется обязательное подсушивание кожи.
Добиться этого можно при помощи 1% раствора марганцовокислого калия, бриллиантовой зелени, мази, в состав которой входит цинк.
Наиболее оптимальное использование цинкосодержащей мази, потому что применяемые повязки не прилипают к краям раны и как следствие не происходит травмирования нового эпителиального слоя и грануляции раны.
Глубокие пролежни следует тампонировать или закрывать очень рыхлой повязкой.
Лечение такой неприятной проблемы с кожей, как пролежни при сахарном диабете, является весьма кропотливым процессом и требует немалых усилий. Для этого обязательно соблюдайте следующие правила:
- Нужно, чтобы кровать была очень мягкой (конечно, если к этому у больного нет противопоказаний.
- Постельное белье, на котором постоянно лежит больной сахарным диабетом, должно быть чистым и сухим (желательно меня его каждый лен), мягким, а так же не иметь складок (для это нужно натянуть простыню, а затем зафиксировать ее, к примеру, матрасом), ну и обязательно следить, чтобы на постели не было крошек.
- При желании можно подложить под область таза резиновые надувные круги.
- Кожа не должна долго контактировать с мокрым бельем.
- В течение дня больного обязательно переворачивать со спины на бок и оставлять его в таком положении хотя бы на пару часов.
- Участки, которые подвергаются давлению, нужно обязательно аккуратно массировать, чтобы в этих местах улучшилось кровообращение.
- Одежда и температура (в том числе и одеяло (должны быть оптимальными, чтобы кожа у больного не потела.
- Кожу нужно каждый день протирать дезинфицирующим раствором: полотенцем, которое смочено водой, раствором уксуса (на стакан воды берут 1 ст.л. уксуса), одеколоном, камфарным спиртом, либо водкой.
- Пару раз в день в наиболее уязвимых местах кожу людей страдающих сахарным диабетом нужно обмыть кипяченой прохладной водой с мылом, затем вытереть насухо полотенцем и растереть одеколоном, водкой или камфорным спиртом.
Как бороться с пролежнями
Источник: http://maleka.ru/prolezhni-pri-saharnom-diabete/
Лечение пролежней при сахарном диабете
Опубликовано:04 ноя 2015,16:32
При таком нелегком заболевании, как сахарный диабет, лечение ожогов, пролежней, и уж тем более трофических и диабетических язв представляет не только существенную проблему, но и в отдельных случаях даже угрозу жизни (повреждения начинают быстро загнаиваться)!
Вот почему человеку требуются эффективные средства для гарантированного и быстрого лечения пролежней и других повреждений кожи.
Как избежать пролежней
Лечение такой неприятной проблемы с кожей, как пролежни при сахарном диабете, является весьма кропотливым процессом и требует немалых усилий. Для этого обязательно соблюдайте следующие правила:
- Нужно, чтобы кровать была очень мягкой (конечно, если к этому у больного нет противопоказаний).
- Постельное белье, на котором постоянно лежит больной сахарным диабетом, должно быть чистым и сухим (желательно меня его каждый лен), мягким, а так же не иметь складок (для это нужно натянуть простыню, а затем зафиксировать ее, к примеру, матрасом российского проиводства), ну и обязательно следить, чтобы на постели не было крошек. Saharniy-Diabet.com настоятельно советует купить матрасы российского производства в интернет магазине “Анатомия Сна”.
- При желании можно подложить под область таза резиновые надувные круги.
- Кожа не должна долго контактировать с мокрым бельем.
- В течение дня больного обязательно переворачивать со спины на бок и оставлять его в таком положении хотя бы на пару часов.
- Участки, которые подвергаются давлению, нужно обязательно аккуратно массировать, чтобы в этих местах улучшилось кровообращение.
- Одежда и температура (в том числе и одеяло (должны быть оптимальными, чтобы кожа у больного не потела.
- Кожу нужно каждый день протирать дезинфицирующим раствором: полотенцем, которое смочено водой, раствором уксуса (на стакан воды берут 1 ст.л. уксуса), одеколоном, камфарным спиртом, либо водкой.
- Пару раз в день в наиболее уязвимых местах кожу людей страдающих сахарным диабетом нужно обмыть кипяченой прохладной водой с мылом, затем вытереть насухо полотенцем и растереть одеколоном, водкой или камфорным спиртом.
Однако если пролежни все же появились, то их нужно до двух раз в день смазывать раствором слабой марганцовки, раствором спиртовым зеленки, лимоном, разрезанным пополам, либо камфорным спиртом. Так же может помочь и кварцевание – например, аппаратом “Солнышко”.
Если же на коже у больных сахарным диабетом появились пузыри, то их смазывают раствором спиртовым зеленки и накладывают на это место сухую повязку. Так же можно вместо бриллиантового зеленого использовать и слабый раствор марганцовки.
Источник: http://www.saharniy-diabet.com/prolezhni-pri-saharnom-diabete
Лечение пролежня на пятке при сахарном диабете
При сахарном диабете, под воздействием патологических изменений в обменных процессах, развиваются множественные осложнения, которые затрагивают функции внутренних систем организма.
Поражаются практически все органы, в том числе и кожные покровы.
Пятна, язвы, огрубевшие участки кожи являются частым проявлением заболевания у диабетиков.
Причины поражения кожи
Нарушения углеводного обмена, характерные для сахарного диабета, вызывают образование повышенного содержания в организме инсулина или же, при недостатке гормона, увеличенную концентрацию сахара в крови.
Повышенное содержание сахара негативно влияет на кровообращение и функцию нервных окончаний, расположенных в кожных покровах. Это приводит к снижению чувствительности конечностей, повышению склонности к появлению повреждений ног. К тому же вследствие заболевания защитные силы организма ослаблены и функция регенерации мягких тканей нарушена.
В результате диабетики не сразу замечают появившиеся на теле повреждения, из-за низкой скорости восстановления клеток ранки долго не заживают, а по причине ослабленного иммунитета к общей картине присоединяются бактериальные или грибковые инфекции.
Таким образом, к причинам появления кожных пятен при диабете можно отнести:
- повышенное содержание глюкозы в крови;
- высокую концентрацию инсулина (инсулинорезистентность);
- нарушение циркуляции крови в конечностях;
- снижение иммунитета;
- поражение нервной системы (нейропатию);
- аллергическую реакцию на инсулин и сахаропонижающие препараты;
- грибковые и бактериальные инфекции.
Пролежни 2 степени
На второй стадии развития пролежней осуществляется их формирование, однако открытых ран еще нет. Чтобы не допустить их образования проводят много терапевтических действий:
- Очищают и промывают пораженные участки перекисью водорода, камфорным спиртом и физраствором;
- проводят обработку средствами, обеспечивающими хорошее кровообращение в тканях кожного покрова;
- подсушивают ксероформом, пудрой-присыпкой с бетулином, Тенториумом Плюс-Про;
- накладывают прозрачные пленочные или гидрокоплоидные повязки. Эта процедура осуществляется с использованием Тегадерма, Гидрофилма, Блистерфилма, Космопора;
- меняют повязкина губчатые полиуретановые, гидрогелевые, гидрополиметные полупроницаемые;
- используют специальные пластыри для закрытия ран. Очень эффективно применение Мультиферма и Крмфил Плюса.
Если у больного присутствует воспалительная реакция и патология не реагирует на лечение, а наоборот, активно прогрессирует, лечащим врачом назначается терапия с помощью антибактериальных средств.
Лечение при сахарном диабете
Для восстановления притока крови следует регулярно проводить профилактические мероприятия. Кроме того, важно применять препараты, способствующие отторжению тканей, среди которых оптимальным является крем «Актовегин».
Актовегин – лекарственное средство, добываемое из крови телят.
Можно также приготовить самостоятельно лечебную смесь. Для этого взять сто пятьдесят грамм коньячного напитка, развести в нем тридцать грамм соли, а затем делать из полученного состава примочки.
Важно знать о том, что народные средства применяются для лечения пролежней на ягодицах в самом начале развития заболевания. Во всех остальных случаях нужна консультация специалиста.
Цветы календулы
Сухое сырье в количестве двух чайных ложек заливается 400 мл кипящей воды и настаивается 15 минут. Перед тем, как использовать отвар для промывки ран, он процеживается.
Травяной сбор
Данный рецепт отвара дает эффективные результаты. Измельченную кору дуба, сушеные листы белой березы и черной бузины смешать в равных пропорциях, набрать две полные столовые ложки и залить тремя стаканами кипящей воды. Отвар следует оставить на четыре часа, затем процедить, долить воды и настаивать в течение шести часов. Это средство используется в качестве примочек.
Мазь на растительном масле
Помимо пролежней, этим средством лечатся фурункулы, ожоги и места обморожений. В эмалированную кастрюлю влить половину литра нерафинированного масла, поставить на медленный огонь и довести до кипения.
Всыпать туда сто граммов пчелиного воска, еловую серу не больше одной горсти. Смесь нужно варить в течение 60 минут, после чего добавить отрезанные от десяти репчатых луковиц донышки вместе с шелухой.
Процеживается средство в стеклянную емкость через марлю, сложенную в несколько слоев. Спустя определенный промежуток времени, мазь станет густой и приобретет желтый цвет.
Перед тем, как ее использовать, требуется подготовка участка кожи. Для этого он протирается смоченным в растворе марганцовки ватным диском.
Процедура повторяется три или четыре раза в течение дня.
Если у больного сахарным диабетом появились пролежни, их лечение на первой стадии сводится к смазыванию утром и вечером пораженных участков раствором перманганата калия, зеленкой. Эффективные результаты дает обработка соком лимона.
Для этого плод разрезают на две части и протирают больное место. Полезно проводить кварцевания.
При более тяжелых формах пролежней, рекомендуется применение хирургических методов, предполагающих иссечение омертвевшей ткани и пересадку кожи.
Ускорение отторжения ткани осуществляется путем смазывания поврежденных участков мазью Ируксол.
Источник: https://diabetanetu.ru/prolezhni-sakharnom-diabete-le/
Лечение пролежней в домашних условиях
Практически каждому тяжело больному человеку со строгим постельным режимом и ограниченной подвижностью не понаслышке знакома такая проблема, как появление пролежней.
Они представлены большими пятнами в виде продавленной повреждённой кожи разной степени развития.
Без должного лечения пролежни могут спровоцировать серьёзное заражение тканей и развитие инфекций, которые сложно подаются лечению.
Почему возникают пролежни?
В основном пролежни образуются в связи с ограниченной подвижностью лежачего больного, который не может менять своё положение с необходимой частотой. Оттого кожа продавливается, грубеет, происходит омертвление тканей. Однако не все люди подвергнуты этим проблемам, существует определённая группа риска, у которой появляются пролежни по ряду причин:
- Возраст старше 65 лет;
- Лишний вес;
- Раздражители: крошки, пуговицы, другие посторонние предметы в постели;
- Несвоевременная недостаточная гигиена;
- Недержание;
- Чрезмерная потливость;
- Неправильное питание;
- Полный паралич;
- Кома;
- Плохое кровоснабжение.
Важно вовремя начать лечение пролежней, чтобы не допустить развития заболевания, так как на поздних стадиях избавиться от проблемы довольно сложно.
Стадии пролежней
В медицине выделяют четыре стадии развития пролежней. Каждая обладает характерными симптомами, зависящими от степени поражения тканей.
Для первой стадии характерны:
- покраснение кожи;
- загрубение покрова;
- небольшая отёчность.
В данном случае своевременная терапия даст наилучший результат, так как эпидермис не подвержен структурному нарушению. Лечат первую степень заболевания в домашних условиях без сложных лечебных процедур.
Вторая стадия пролежней включает симптомы:
- нарушение верхнего слоя кожного покрова;
- подкожные отслоения;
- начало процесса отслоения эпидермы.
На третьей стадии начинаются серьёзные проблемы. Участки кожи полностью отмирают, проявляются жировая и мышечная ткани. Поражение сопровождается гниением и выделениями.
Четвёртая стадия пролежней — самая сложная для лечения. В процесс разрушения вовлекаются костные ткани и сухожилия. Глубокие раны заполняются гноем, а жировая ткань полностью подвергнута диструкции. На последней стадии помочь может исключительно хирургическое вмешательство.
Своевременное лечение заболевания поможет избежать нежелательных последствий, поэтому следует начинать терапию на раннем этапе, чему вполне может поспособствовать традиционная медицина и народные средства.
Лечение в домашних условиях
Лечение пролежней в домашних условиях осуществляется комплексно. Помогают медикаменты, народные средства и ряд необходимых мер по уходу за больным. Особенно эффективны методы на ранних стадиях проявления заболевания.
Основная цель домашнего лечения — не допустить развития болезни и перехода на следующую ступень. При первых признаках наличия пролежней прибегают к определённым способам:
- Соблюдение гигиены больного;
- Обеспечение удобного места и чистоты окружения;
- Своевременная смена позиции пациента;
- Использование вспомогательных атрибутов, противопролежневых резиновых кругов;
- Применение медикаментов и мазей;
- Дополнительная терапия с помощью народных средств;
- Наблюдение за состоянием заболевшего.
Способы лечения зависят от степени поражения кожных покровов и стадии заболевания. В связи с этим разнится уход за больным, применение традиционной медицины, количество приёмов лекарственных препаратов и время смены постельного белья, одежды и повязок, если таковые используются.
При домашнем лечении в первую очередь необходимо проконсультироваться с опытным врачом, чтобы не допустить ошибок в выборе методов терапии. Только с его согласия позволяется использование народных средств и медикаментозных препаратов.
Уход за больным
В зависимости от стадии пролежней меняется и домашний уход за лежачим больным. Каждая стадия имеет ряд предписаний, которые следует неукоснительно соблюдать для обеспечения заболевшему комфорта и надлежащего лечения. Вместе с тем не стоит забывать об использовании специальных медикаментов.
Появление первых пролежней является предупреждением о неправильном присмотре за больным. В таком случае необходимо сменить тактику мероприятий по уходу и обратить внимание на:
- сухость постельного белья;
- состояние одежды заболевшего;
- чистоту помещения;
- опрятность места размещения больного;
- наличие посторонних предметов в постели.
По необходимости рекомендуется приобретение противопролежневых резиновых кругов, которые не дадут телу тереться о ткань и постельную поверхность, что может усугубить состояние пациента. Не стоит массажировать поражённые участки эпидермы или вокруг них.
Медикаменты
Использование медикаментов при лечении пролежней должно происходить по предписанию врача. Медикаментозные препараты оказывают на организм больного определённые эффекты:
- антисептический;
- заживляющий;
- восстанавливающий;
- иммуностимулирующий.
Терапия при первой стадии пролежней
Лечение пролежней на первой стадии является в своём роде комплексом профилактических мер, которые не допускают развития болезни и одновременно залечивают поражённые участки кожи.
К наиболее распространённым препаратам от пролежней для наружного применения относятся:
- мазь Левомеколь;
- гель Актовегин;
- мазь Селкосерил;
- камфорный спирт;
- облепиховое масло.
Также следует чаще менять положение больного, чтобы избежать длительного давления на конкретные участки тела. Помимо этого особое внимание стоит уделить физиотерапевтическим занятиям: сгибание-разгибание рук и ног, для обеспечения правильного кровообращения. Как дополнительный фактор выступает здоровое питание, согласованное с врачом.
Лечение второй степени поражения
На второй стадии кроме вышеописанных мер применяют специальные антисептики. В основном используют хлоргексидин. Он является дополнительным средством к мазям и маслам.
Наносить любое средство на кожу следует осторожно, аккуратными лёгкими движениями, чтобы не повредить воспалённый кожный покров.
Хорошо справляются с проблемой повязки с использованием гидрогелей. Их прикладывают к поражённому участку и слегка сдавливают по краям, чтобы компресс держался. Приобрести подобные повязки или аппликации с ранозаживляющим эффектом можно в аптеке.
Третья стадия заболевания
Лечение третьей стадии пролежней включает:
- Консультирование с хирургом;
- Применение противовоспалительных препаратов;
- Медикаменты для улучшения кровообращения;
- Использование абсорбирующих повязок с губчатой структурой;
- Очищение кожи от некротических масс.
Обязательно применять средства для восстановления кожного покрова, назначенные врачом. Наиболее эффективными препаратами для лечения третьей ступени пролежней считаются:
- Гидрокортизон, оказывающий противовоспалительный эффект;
- Пирикарбат, для стимулирования кровоснабжения;
- Куриозин или Винилин, предназначенные для заживления ран и восстановления кожного покрова;
- средства, содержание трипсин, способствующий разжижению жидкостей и расщиплению омертвевших тканей.
В случае, если проблема не перешла в четвёртую стадию, хирургическое вмешательство может не потребоваться.
Лечение четвёртой стадии пролежней
Прибегают к хирургии уже на четвёртой ступени заболевания. В этом случае хирург занимается удалением омертвевших тканей. Дополнением к лечению идут описанные ранее методы терапии. Для ускорения заживления ран и эффективности восстановления используют:
- лазерную терапию;
- фоноферез;
- электроферез;
- ультравысокочастотное воздействие.
После операции следует приобрести специальный матрас для лежачих больных, который поможет ослабить давление на эпидерму и не будет раздражать кожу. Применение каких-либо медикаментозных средств, примочек, народных рецептов в данном случае возможно исключительно при согласовании с лечащим врачом.
Народные средства
Народные средства эффективны для лечения пролежней на первой стадии, иногда на второй, а также после хирургического удаления тканей. В традиционной медицине для лечения пролежней используют:
- компрессы;
- примочки;
- отвары для протираний;
- присыпки;
- лёгкие растирания.
Прибегать к данным методам следует с разрешения врача, при этом важно учитывать индивидуальную непереносимость и возможные аллергические реакции. В остальном домашние средства практически не имеют противопоказаний.
Лист каланхоэ
Каланхоэ обладает выраженным антисептическим действием, однако применять его следует крайне осторожно, чтобы не усугубить ситуацию и не прожечь истончённую кожу. Для лечения пролежней понадобится следовать указанным шагам:
- Лист каланхоэ разрезается вдоль;
- Внутренняя сторона прикладывается к ране;
- Поверх заматывается марля или бинт;
- Повязку не рекомендуется прижимать;
- Держат компресс 25 минут.
Повязка с каланхоэ помогает вывести имеющиеся лишние жидкости из раны, ускоряет заживление и подсушивает.
Картофельный крахмал
Картофельный крахмал — отличная замена обычным присыпкам. Он впитывает лишнюю влагу, не подпаривая тело. В применении картофельный крахмал крайне прост:
- Зачерпнуть небольшое количества крахмала;
- Тонким слоем посыпать пролежень начиная от краёв к центру;
- Повторить действие ещё дважды, чтобы крахмал покрыл рану поверхностно.
Хотя у картофельного крахмала нет побочных действий и дозировка не опасна для здоровья больного, не следует насыпать слишком много. В противном случае крахмал смешается с выделениями из раны и загустеет.
Можно использовать данный способ для профилактики пролежней, ежедневно после гигиенических процедур посыпая тело больного в наиболее уязвимых местах.
Облепиховое масло
Облепиховое масло можно приобрести в аптеке или сделать самостоятельно в домашних условиях. Приготовить лечебное облепиховое масло можно из свежих ягод. Делается оно согласно рецепту:
- 1 килограмм ягод облепихи ставим под пресс;
- Отжимаем сок, процеживаем и отфильтровываем;
- Откладываем ёмкость в прохладное место до появления маслянистой поверхности;
- Масло аккуратно снимаем ложкой в стеклянный сосуд тёмного цвета.
Применять готовое облепиховое масло следует для обработки пролежней. Масло оставляют до полного впитывания и только после надевают на больного одежду. В некоторых случаях в качестве дополнения к облепихе используют эфирные масла. Такие протирки помогают улучшить кровообращение и повышают способность тканей к регенерации.
Пищевая сода
Применение соды крайне эффективно для лечения пролежней при наличии волдырей с гноем. Нужно развести две столовые ложки пищевой соды в стакане кипячённой воды. В растворе смачиваем льняное полотенце и прикладываем его к поражённому участку кожи.
Полотенце оставляем до полного остывания. После снятия на ткани должен остаться гной из волдырей. Процедуру повторяем с новым чистым полотенцем пока гной не выйдет полностью. Затем пролежень можно посыпать картофельным крахмалом для подсыхания.
Лук
Из обыкновенного лука готовят мазь, способствующую лечению пролежней любой стадии. Для её приготовления понадобятся:
- две большие луковицы;
- пчелиный воск или церковная свеча;
- растительное масло;
- водяная баня.
Приготовить масло можно двумя способами: посредством жарки или сварить. Луковицы мелко шинкуются, заливаются маслом и жарятся или варятся. Масло сливается в отдельную посуду. Добавляют воск, заранее растопленный на водяной бане, и помещают в подготовленную ёмкость.
Смесь следует хранить в холодильнике и использовать дважды в день для смазывания пролежней. Наносить мазь рекомендуется тонким слоем.
Пшено
Использование тёплого пшена для лечения пролежней — популярный народный метод. Для этого необходимо купить несколько килограмм пшена и распарить его. Проводить процедуру можно на водяной бане. Следите за температурой пшена — оно должно быть тёплым, но не горячим.
Пшено вынимается, отжимается и перекладывается в льняные или хлопчатобумажные мешочки. Эти мешочки следует подложить под тело больного, специально под участки, поражённые заболеванием. Держат их в течение четырёх часов, затем смесь убирается. На другой день для приготовления мешочков используют свежее пшено.
Ежедневное использование этого способа поможет наладить кровообращение в организме. Также пшено вытягивает лишнюю жидкость из ран.
Профилактика пролежней
Не менее важна, кроме основного лечения лежачего больного, своевременная профилактика появления пролежней. Чтобы избежать нежелательных последствий при уходе за больным нужно уделять внимание ключевым моментам:
- Больной не должен находиться в одном и том же положении больше двух часов.
- Регулярные обтирания, смена постельного белья и одежды пациента.
- Важно соблюдать предписанный врачом рацион питания.
- Рекомендовано обильное питьё.
- Ежедневная проверка тела больного на наличие пролежней.
- Тело больного всегда должно быть сухим.
- В постели исключены посторонние мелкие предметы (крошки, пуговицы).
- Постель должна быть застелена по правилам, без складок.
- Следует использовать специальные матрасы и подушки.
- Осуществление мышечной деятельности больного с помощью физиотерапии.
Главное в профилактике пролежней — избегать долгого давления тела на определённые участки кожи, что в свою очередь провоцирует застои в кровоснабжении организма.
Источник: https://fitohome.ru/babushkiny-recepty/prolezhni-lechenie-v-domashnix-usloviyax.html
Лечение пролежней больных сахарным диабетом
Пролежни являются неприятным осложнением различных болезней, при которых нарушается питание или происходит сдавливание тканей со смещением. Причем подобные язвы образовываются не только у лежачих пациентов.
Нередко пролежни образуются при сахарном диабете, чему способствует постоянно повышенный уровень глюкозы в крови. Такое осложнение называют диабетической нейропатией.
Уход за диабетиком с трофическими нарушениями требует времени и определенных усилий. Поэтому важно знать, как помочь диабетику в такой ситуации.
Причины и стадии пролежней
У пациентов, не занимающихся двигательной активностью, происходит сдавливание сосудов и кожи.
Это приводит к застойным процессам и некрозу тканей в области соприкосновения тела с твердой поверхностью.
Язвы формируются в зависимости от места положения тела:
- лежа на животе – скулы, лобок;
- на боку – лодыжки, бедро, колени;
- на спине – затылок, крестец, лопатки, седалищный бугор, пятки.
К развитию трофического процесса приводит сильное увлажнение или пересыхание кожи. Если покровы не дополучают влаги, то их защитный слой отшелушившаяся, а переизбыток воды способствует загниванию. Все это усугубляется отсутствием поступления крови в место сдавливания.
Пролежни появляются очень быстро, но их терапия довольно продолжительная и не всегда эффективная. Чаще всего они формируются у диабетиков пожилого возраста.
Существует 4 степени отмирания кожи. На начальном этапе пораженная область отекает, краснеет, на ней возникают эрозии и небольшие трещины. При этом видимых ран нет, а место раздражения иногда становится багровым, как проходящий синяк или укус от насекомого.
Для третьей стадии характерно формирование глубокой раны. А на четвертой через язву становятся виды кости, мышцы и сухожилия.
Стоит заметить, если появились пролежни при сахарном диабете лечение нужно проводить как можно скорее.
Лечение
Если у диабетика образовались язвы, на начальной стадии их терапия сводится к нанесению Перманганата калия и зеленки на пораженные участки. Не будет лишним кварцевание, а в случае возникновения пузырей, рана обрабатывается зеленкой и закрывается сухой повязкой.
В запущенных случаях могут проводиться хирургические манипуляции. Во время операции врач иссекает отмершие ткани и делает пересадку кожных покровов.
На второй стадии, для предупреждения образования открытых ран, осуществляют комплексное лечение, включающее:
- очищение и промывание пораженных участков физраствором, камфорным спиртом и перекисью водорода;
- обработка препаратами, улучшающими кровоснабжение в тканях;
- подсушивание кожи присыпкой с Бетулином, Ксероформом;
- наложение гидрокоплоидных либо пленочных повязок с применением Космопора, Тегадерма, Блистерфилма или Гидрофилма;
- смена повязок на гидрогелевые, полиуретановые губчатые, полупроницаемые и гидрополиметные;
- применение пластырей, закрывающих язвы (Комфил Плюс, Мультиферма).
При воспалительных процессах и отсутствии эффективности лечения может быть проведена антибактериальная терапия. Однако выбор препаратов должен согласовываться с эндокринологом, так как многие антибиотики нельзя применять при диабете.
Касательно мазей, то лучшими средствами, содержащими ионы серебра, являются Аргосульфан, Дермазин и Сульфаргин. Их назначают при первых симптомах трофических нарушений, так как они препятствует инфицированию, улучшает трофику тканей и устраняет болезненные признаки.
Нередко трофические образования обрабатывают Цинковой мазью, которая оказывает подсушивающее и антисептическое действие. Кроме того, она устраняет боль и снимает отечность.
Чтобы снять воспаление с пораженной области часто используют мазь Стелланин. Средство применяют на 3 и 4 стадиях пролежней.
Лекарство наносят на кожу 3 р. в сутки. Также его можно намазывать на пластыри либо повязки.
Кроме вышеописанных мазей, существует ряд других кремов, используемых на разных стадиях пролежней:
- Первая – Иркусол, Актовегин, Левосин, Солкосерил, Вулнузан, Альгофин.
- Вторая – Тиотриазолин, Метилурацил, Бетадин.
- Третья – Ируксол, Левосин, Алантан Плюс, Альгофин, Мефенат, Солкосерил.
На четвертой стадии лечение мазями не эффективно, поэтому проводится хирургическое вмешательство. Также не стоит забывать об иммуностимулирующей терапии. С этой целью диабетику можно давать средства, укрепляющие иммунитет. Также могут использовать такие витаминные комплексы, как Доппельгерц, Алфавит Диабет и прочие.
Если в течении 2 недель консервативной терапии величина пролежневой раны на уменьшается на 30 %, тогда врач должен поменять лечебную схему.
Народные средства
Помимо мазей, при диабете можно обрабатывать пролежни различными средствами, предлагаемыми народной медициной. Так, больные места рекомендовано протирать лимоном, разрезанным на 2 части.
Чтобы подсушить и обеззаразить трофическое образование используют календулу. Для этого 2 ч. л. высушенных цветков заливают кипятком (350 мл) и оставляют на 15 минут. Затем настой фильтруют и промывают им раны.
Также можно приготовить отвар, оказывающий комплексное действие на основе:
- коры дуба;
- черной бузины;
- белой березы.
Измельченные и высушенные компоненты смешивают в одинаковом количестве, чтобы получилось 2 ст. ложки. Затем все заливают 250 мл кипятка и настаивают 4 часа.
После отвар фильтруют, доливают в него воду и оставляют все на 6 часов. На основе полученного средства делают примочки.
При пролежнях у диабетиков нередко используют мазь из растительных составляющих. Для ее приготовления в эмалированную емкость наливают 0.5 литра масла растительного (не рафинированное) и доводят все до кипения. Затем в кастрюлю всыпают пчелиный воск (100 г) и горсть еловой серы.
Когда мазь пожелтеет и загустеет ее можно использовать. Но прежде надо подготовить кожу, протерев ее раствором марганцовки.
Профилактика
Существует ряд правил, которые следует соблюдать все диабетикам с ограниченной двигательной активностью, и тем, у кого уже есть раны. Поэтому нужно позаботиться о том, чтобы постель была достаточно мягкой. При этом белье всегда должно быть натуральным, сухим чистым, без складок.
В случае необходимости под таз кладут надувные круги. На протяжении дня пациента надо переворачивают со спины на бок, оставляя его в таком положении на несколько часов.
Области, на которые оказывает максимальное давление, необходимо массировать. Это позволит разогнать застоявшуюся кровь.
При диабетической нейропатии или диабетической дермопатии пораженные участки надо обмывать кипяченой водой с мылом. После кожа вытирается насухо и протирается спиртосодержащим средством.
Устранить боль и воспаление поможет гвоздичное масло. Его применяют в местно, когда ткань пропитывают маслом и прикладывают к пораженной зоне, либо перорально (5-7 капель).
Чтобы ускорить процесс регенерации, готовят специальное жирное средство. Для этого смешивают сливочное и живичное масло (по 1 ст. л.). Полученную смесь на носят на дефект 3 р. в день.
Лечение пролежней при сахарном диабете
Источник: http://zabotaold.ru/uhod/lechenie-prolezhnej-bolnyh-saharnym-diabetom.html