Кровотечением называется истечение крови из кровеносных сосудов, наступающее вследствие нарушения их целостности.
Общепринята следующая классификация кровотечений:
Первичные кровотечения возникают при повреждении различных кровеносных сосудов тотчас или в ближайшее время после ранения или травмы.
В зависимости от источника, откуда оно произошло, кровотечения разделяют на
- артериальные — из артерий; артерио-венозные — из артерий и вен при одновременном их повреждении;
- венозные — из венозных сосудов;
- капиллярные — из капилляров;
- паренхиматозные — из паренхимы различных органов.
Признаки различных видов кровотечения
- 1. Артериальное. Кровь вытекает струей, фонтаном. Количество выбрасываемой крови зависит от калибра сосуда и величины раны сосуда. Цвет крови алый, яркий. Артериальное кровотечение останавливается при сдавлении сосуда в промежутке между раной и сердцем.
- 2. Артерио-венозное. Кровь быстро заполняет рану. Цвет крови красный. Прижатие сосуда выше раны не останавливает кровотечения, но кровь становится темной. Прижатие сосуда ниже раны не останавливает кровотечения, кровь становится алой.
- 3. Венозное. Кровь льется равномерной медленной непульсирующей струей. Цвет струи темный. Прижатие сосуда выше раны усиливает кровотечение.
- 4. Капиллярное. Кровотечение из тканей происходит, как из губки, кровоточащих сосудов не видно.
- 5. Паренхиматозное. Сосуды паренхиматозных органов тесно связаны с соединительно-тканной стромой органа, поэтому на разрезе (при ранении) они зияют и не спадаются.
Кровотечение обильное, трудно останавливаемое.Вторичные кровотечения развиваются после того, как первичное кровотечение — от прямого повреждения кровеносного сосуда — остановилось самопроизвольно или было остановлено с помощью тех или иных лечебных приемов. Вторичные кровотечения однократные, но могут и повторяться.
Тогда их называют повторными, или рецидивирующими.
Различают ранние и поздние вторичные кровотечения.
Ранние вторичные кровотечения возникают в ближайшие 2-3 дня после ранения вследствие отхождения тромба, соскальзывания лигатуры или при выпадении из стенки сосуда инородного тела, закупоривающего дефект.
Ранние вторичные кровотечения встречаются редко и возникают чаще всего во время транспортировки раненого без достаточной иммобилизации поврежденной конечности.Поздние кровотечения обычно проявляются на 10-15 день, а иногда и через несколько недель после ранения.Причины вторичных кровотечений.
Повышение АД при применении лекарственных средств — способствует выталкиванию из сосуда неорганизованного тромба; давление на сосуд вставленного дренажа, металлического инородного тела (пуля, осколок), смещенного костного отломка — приводит к образованию пролежня сосуда, следствием чего и является вторичное кровотечение; неправильные технические приемы при остановке кровотечения — приводят к соскальзыванию или развязыванию наложенных на сосуд лигатур. Гнойно-воспалительные процессы в ране нередко вызывают гнойное размягчение и расплавление тромба, что также приводит к вторичному кровотечению.
К причинам возникновения вторичных кровотечений относятся сепсис, приводящий к расплавлению тромба, а также состояния, нарушающие репаративные процессы вообще и сосудов, в частности: кровопотеря, травматический шок, белковая недостаточность и т. д.
Таким образом, потеря 1,5-1,7 л крови -опасна, а 2,5 л — смертельна. Однако в клинике отмечены отклонения, связанные с индивидуальной чувствительностью к кровопотере. На чувствительность к кровопотере влияют следующие факторы.
Возраст — дети и старики переносят кровопотерю хуже; пол -к кровопотере более устойчивы женщины; быстрое истечение крови — приспособительные механизмы не успевают включиться, при длительном, хроническом кровотечении приспособительные механизмы компенсируют кровопотерю; общее состояние организма: кровопотерю переносят хуже лица истощенные, ослабленные, физически переутомленные, подвергшиеся переохлаждению, перенесшие болезни и операции, ожиревшие и т. д.
Симптомы острой кровопотери. Бледность кожных покровов и видимых слизистых оболочек, сухость кожных покровов. Заостренные черты лица. Потемнение в глазах, шум в ушах, головокружение, тошноты, рвоты — объясняются раздражением коры головного мозга и рвотного центра вследствие гипоксии. Пульс частый, слабый, вплоть до нитевидного.
Снижение артериального и центрального венозного давления. При АД 60-50 мм рт. ст. и ниже отмечаются нарастающие нарушения высшей нервной деятельности: вначале появляются беспокойство, затем страх, чувство надвигающейся катастрофы, паническое выражение лица, крик, дезориентация, депрессия, спутанность и, наконец, утрата сознания (Н. Stone и соавт., 1965).
За потерей сознания следуют судороги, непроизвольное выделение мочи, кала и смерть.
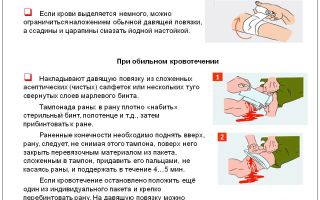
Первая медицинская помощь при наружном кровотечении заключается в максимально быстрой временной остановке кровотечения любыми имеющимися в распоряжении средствами.
Первая медицинская помощь при кровотечениях на поле боя всегда оказывается в сложных условиях и сводится к применению следующих временно останавливающих кровотечение способов (в зависимости от повреждения артерии или вены).
Пальцевое прижатие артерии выше места ранения на поле боя применяется редко.
В МПБ или в МПП метод используется как предварительный, чтобы раненый не терял крови, при контроле или смене ранее наложенного жгута прибегают к остановке кровотечения другим способом, пример, с помощью наложения кровоостанавливающего зажима на кровоточащий сосуд.
Пальцевое прижатие артерий применяется в точках, где артерия проходит над костью, к которой она и прижимается. Височную артерию прижимают к височной кости, наружную верхнечелюстную артерию — к углу нижней челюсти. Сонную артерию прижимают к шейным позвонкам у внутренней поверхности грудинно-ключично-сосковой мышцы на границе средней и нижней трети ее.
Подключичную артерию можно прижа1ъ пальцем к I ребру позади средней трети ключицы, а подкрыльцовую артерию — к проксимальному концу плечевой кости со стороны подмышечной впадины. Пальцевое прижатие плечевой артерии к плечевой кости осуществляется по внутренней поверхности двуглавой мышцы плеча.
Бедренную артерию прижимают к проксимальному концу бедренной кости под паховой связкой.Пальцевое прижатие артерии позволяет прекратить кровопотерю на период, необходимый для остановки кровотечения каким-либо способом, например с помощью жгута. В этом основное значение пальцевого прижатия при оказании первой медицинской,доврачебной и первой врачебной помощи.
Максимальное сгибание конечности.
Чтобы остановить кровотечение из подмышечной впадины, локтевой области, паховой области, подколенной ямки и из областей, близко прилежащих к ним, на сгибательную поверхность сустава кладут комок ваты, скатанную одежду и над ними сгибают до отказа соответствующий сустав, фиксируя затем руку или ногу в согнутом положении бинтом, косынкой или поясом. Способ широкого распространения не получил, однако с его помощью иногда можно выйти из затруднительного положения. Он не применим при наличии огнестрельных переломов конечностей. Вынос и эвакуация раненых с забинтованными в таком положении конечностями затруднены.
Давящая повязка на поле боя в период Великой Отечественной войны была применена у 27,6 % раненых при кровотечении из артериальных или венозных сосудов мелкого калибра, а также при капиллярном кровотечении из ран. Для наложения давящей повязки обычно используют содержимое одного или двух индивидуальных перевязочных пакетов.
Наложение жгута является основным способом временной остановки кровотечения на поле боя и в войсковом районе. Во время Великой Отечественной войны с этой целью его применяли у 65,7 % раненых. Жгут тяжело отражается на судьбе конечности, вызывая ишемию дистального отдела конечности.
Наиболее сильно травмируются нервы при прижатии их к костной основе, где меньше мышц и нервные стволы расположены вблизи костной ткани (средняя треть плеча — лучевой нерв, верхняя четверть голени — малоберцовый нерв).
Жгут, наложенный на длительное время (2 ч и более), вызывает истинную ишемическую гангрену конечности, поэтому в неморозный период времени через 2 ч, а в холодный период через 1 ч необходимо распустить (ослабить) жгут для временного восстановления по коллатералям кровотока в дистальном отделе поврежденной конечности и повторно наложить жгут с целью транспортировки пострадавшего.В связи с этим существует единственное показание к наложению жгутам артериальное кровотечение при ранениях конечностей. На поле боя кровоостанавливающие жгуты часто накладывают без достаточных к тому оснований. М. А. Ахутин, П. А. Куприянов, Т. И. Эменсон и др. (1953) считают это неизбежным: на поле боя, под прицельным огнем противника, ночью или в холодное время года санитар или санитарный инструктор часто руководствуются косвенными признаками: пропитывание кровью одежды и обуви, а также ощущениями самих раненых. Тем не менее наложение жгута на поле боя даже без достаточных к тому оснований представляет меньшую опасность для жизни раненого, чем отказ от его наложения при наличии кровотечения. Весь личный состав вооруженных сил должен знать правила наложения жгута и уметь правильно его накладывать. Он накладывается при ранениях крупных артерий.
Источник: http://zabotaold.ru/uchrezhdeniya/kak-dejstvovat-esli-iz-prolezhnya-techet-krov-prichiny-i-dejstviya.html
Пролежни кровоточат: что делать
Как говорят врачи, способов лечения пролежней столько же, сколько и людей, у которых они есть. Действительно, каждый организм индивидуален, и то, что спасает одного больного, совершенно не подходит другому.
Поэтому, если кто-то в семье слег в постель с тяжелой болезнью, надо заранее позаботиться и приобрести в аптеке препараты для профилактики пролежней, предварительно проконсультировавшись с хирургом, который должен посетить больного на дому и осмотреть его.
Лечатся ли пролежни у пожилых? «Социальная поддержка» говорит «да»
Многие люди, не обладающие медицинскими знаниями, спрашивают врачей, лечатся ли пролежни у пожилых или стоит приготовиться к самому худшему. Заранее паниковать не стоит. Если будет организован правильный уход за больным, приобретены нужные лекарства и противопролежневые приспособления, вероятность возникновения пролежней очень существенно снижается.
Стоит знать, что пролежни иногда появляются в нехарактерных местах. Например, у достаточно полных женщин с крупной грудью могут возникнуть пролежни под грудными железами, где концентрируется пот и возникают благоприятные условия для размножения патогенных бактерий.
Надо учитывать это при уходе за лежачей больной, обеспечить чистоту и сухость этого участка тела. Необходимо подкладывать мягкие прокладки из натуральных материалов, чтобы грудь не соприкасалась с грудной клеткой, и часто их менять.
Бывает, что возникают пролежни на ухе, чем лечить их, подскажет врач или опытная сиделка.
Порядок лечения примерно одинаков при любой локализации пролежня:
- обработка дезинфицирующими средствами, не травмирующими кожу;
- накладывание мазей или ранозаживляющих повязок;
- подсушивание больного участка специальными антисептическими присыпками.
Чтобы избежать пролежня на ушной раковине или вокруг нее, надо обеспечить правильно положение головы больного, когда уши не соприкасаются с подушкой. В этом случае помогут гелевые протекторы для затылка Трулайф, они продаются в аптеке.
Если пролежни кровоточат
Нередко бывает, что уход за кожей больного достаточный, а пролежни кровоточат, что делать в таких случаях? Обязательно вызвать врача, который разберется в причинах, подберет другие препараты для дезинфекции и заживления ран.
Возможно, сильная кровоточивость вызвана сахарным диабетом или не слишком тщательным контролем постельного белья, где накапливаются крошки от еды, простыня собирается в складки.
Уход медсестры за больными с пролежнями поможет в тяжелых случаях
Когда за больным ухаживают плохо, глубина ран увеличивается, разрушается не только поверхность кожи, но и эпителий, затем мышц и появляется пролежень до кости, что делать, никто из родственников не представляет. Выход один – срочно вызывать врача.
Еще немного – и может начаться остеомиелит или гангрена. Если такой пролежень образовался на руке или ноге, вполне вероятна ампутация конечности. Глубокие пролежни лечатся оперативным путем, хирург делает пластику, накладывая лоскут кожи больного, так как регенерация уже невозможна.
Крестец и спина – наиболее подверженные пролежням участки тела, ведь они испытывают самое большое давление веса тела больного на поверхность постели. Этим местам нужно уделять особое внимание и регулярно их осматривать.
При малейшем подозрении надо вызывать врача и нанимать патронажную сиделку, которая знает, как пролежни лечить на крестце, спине и любых других местах.
Патронажная служба «Социальная поддержка» предлагает профессиональный уход медсестры за больными с пролежнями. Наши медсестры накопили солидный опыт в этой области, знают методики лечения и успешно справляются с самыми тяжелыми ситуациями.
Источник: https://socpatron.ru/stati/prolezhni-krovotochat-chto-delat
Как действовать, если из пролежня течет кровь: причины и действия
При ограничении подвижности у пациента возникают участки тела, на которые оказывается патологическое давление. Обычно это происходит в области костных выступов.
В случае непрерывного сдавливания тканей более двух часов в кровеносных сосудах наблюдаются застойные явления, возникает ишемия, а затем и некроз. Процесс образования пролежня начинается с эпидермиса кожи, постепенно переходя на более глубокие слои.
В начальных стадиях пролежень локализуется в толще кожи (первая и вторая стадии), затем некрозу подвергаются более глубокие слои – подкожно-жировая клетчатка (третья стадия), мышцы и кости (четвертая стадия).
Образуются глубокие пролежневые язвы, в процессе их образования некротизируется соединительная ткань, стенки кровеносных и лимфатических сосудов, мышечные фасции, сухожилия, надкостница.
Некрозы в первой и второй стадии редко дают такое осложнение. Кровеносные сосуды в местах сдавливания облитерированы, кровоток в них нарушен, при механическом повреждении кровь из пролежня появляется в виде отдельных капель, и останавливается самостоятельно.
Кровотечения отличаются по механизму возникновения и по интенсивности.
Кровотечение возникает при повреждении сосудистой стенки, причинами которого могут служить разные факторы. Выделяют:
- Острые — вследствие нарушения проницаемости стенок сосудов;
- Механического происхождения;
- Аррозивные;
- Кровотечения вследствие нарушения свертываемости крови;
- Искусственные (кровопускания).
При образовании пролежневой язвы чаще наблюдаются аррозивные геморрагии. Появление крови из пролежня означает, что стенка кровеносного сосуда подверглась аррозии – деструктивным изменениям с образованием отверстия. Это происходит вследствие гнойного расплавления тканей.
Интенсивность кровотечения напрямую зависит от размера поврежденного сосуда и скорости тока крови в нем.
Интенсивным и смертельно опасным является артериальное кровотечение, при котором возможен летальный исход.
Существуют определенные факторы, способствующие возникновению геморрагии.
- Заболевания системы крови (гемофилия);
- Эндокринные заболевания (сахарный диабет);
- Недостаточная гигиена, крошки и складки на белье;
- Плохой уход за пациентом ;
- Травмирующие действия при перевязках (сильное трение, механическое повреждение поверхности пролежня).
При появлении крови необходимо оценить интенсивность геморрагии. Способы остановки зависят от характера поврежденного сосуда.
Такое осложнение возникает редко. Если из пролежня течет кровь алого цвета, видна пульсация – это признак того, что повреждена артерия.
Помощь больному должна быть оказана незамедлительно, так потеря даже 10-15% от объема циркулирующей крови опасна для ослабленных и истощенных больных, прикованных к постели.
У лежачих пациентов наблюдается хроническая гиповолемия, что значительно осложняет восстановление после кровопотери. Первая помощь заключается во временном перекрытии просвета артерии при помощи жгута или пальцевого прижатия.
Мелкие артерии перекрываются при тугой тампонаде раны. Местно используется пузырь со льдом. Такое кровотечение требует срочного оперативного вмешательства, при котором поврежденный сосуд ушивается. При этом назначают общее лечение, переливание крови, плазмы.
Кровь из пролежня темного цвета, пульсация не выражена, кровопотеря сильная – это признаки венозного кровотечения. При поражении крупных сосудов наблюдается сильная гиповолемия, поэтому реагировать нужно незамедлительно.
Перекрывается просвет сосуда, если пролежень располагается на конечности – накладывается жгут, не более чем на 2 часа. Наложение жгута используется как вынужденная мера, если невозможно остановить кровь из пролежня другими способами. Рана туго тампонируется перевязочным материалом, гемостатической губкой. Местно холод.
Окончательная остановка кровопотери возможна в условиях стационара, когда проводится хирургическая обработка раны с ушиванием поврежденных сосудов.
Важно! Обязательным условием перевязки при остановке крови из пролежня является тщательная антисептическая обработка язвы, чтобы не допустить повторного инфицирования и гнойного расплавления тромбов и сосудистой стенки.
В качестве общего лечения назначают Эпсилон-аминокапроновую кислоту, Викасол, Витамин Р.
Если наблюдаются кровянистые выделения в течение продолжительного времени, средней интенсивности, рана заполнена сгустками — это признак капиллярной аррозивной геморрагии. Чаще всего от гнойного расплавления страдают именно капилляры, поэтому такой вид кровопотери встречается наиболее часто.
Когда кровит пролежень, проводят обработку раны раствором перекиси водорода, удаляют некротический налет и инфицированные сгустки. После этого тампонируют рану при помощи перевязочного материала с использованием кровоостанавливающих средств:
При неглубоких кровоточащих пролежнях в лечении используют прижигающие средства, такие как раствор бриллиантовой зелени, настойка календулы.
В качестве перевязочного материала, если кровопотеря незначительная, можно использовать гидрогелевые салфетки (Гидросорб), которые следует менять по мере загрязнения.
Если пролежень кровит в течение продолжительного времени, делают тампонаду гемостатической губкой, что дает хороший кровоостанавливающий эффект.
Сопутствующее общее лечение, например сосудосуживающие препараты, средства, влияющие на свертываемость крови, применяют только по рекомендации врача. Из народных средств при всех видах геморрагий помогает отвар крапивы, принимают внутрь по ½ стакана три раза в день.
При глубоких некротических язвах необходима консультация врача, именно он решает, как лечить кровоточащий пролежень. Самолечение в этом случае опасно хронической кровопотерей и значительным ухудшением состояния пациента.
Источник: https://wallps.ru/lezhachij-bolnoj/kak-dejstvovat-esli-iz-prolezhnya-techet-krov-prichiny-i-dejstviya
Причины и механизм развития пролежней
Причины и механизм развития пролежней
Пролежни (decubitu) – это дистрофические, язвенно-некротические изменения кожи, подкожной клетчатки и других мягких тканей, развивающиеся вследствие их длительного сдавления, нарушения местного кровообращения и нервной трофики.
Место образования пролежней зависит от положения больного, наиболее частые места их локализации:
- в положении на спине: затылок, лопатки, локти, крестец, пятки;
- в положении сидя:лопатки, седалищные бугры, стопы ног;
- в положении на животе: ребра, гребни подвздошных костей, колени, пальцы ног с тыльной стороны;
- в положении на боку: область тазобедренного сустава (область большого вертела).
Для предупреждения возникновения пролежней очень большое значение имеет правильно организованный уход: частая смена положения больного, применение противопролежневых матрасов, полноценное питание с достаточным количеством белков и витаминов.
В возникновении пролежней основную роль играют два фактора – трофические расстройства в организме и длительное сдавливание мягких тканей.
В зависимости от преобладания одного из этих факторов пролежни делят на экзогенные и эндогенные.
Экзогенные пролежни. В возникновении экзогенных пролежней основную роль играет фактор длительного и интенсивного сдавливания мягких тканей (особенно в тех местах, где близко расположены костные выступы: в области лодыжек, бугра пяточной кости, мыщелков и вертелов бедренной кости и т.п.) между костью и каким-либо внешним предметом (поверхность матраца, гипсовая повязка, шина и т.д.).
Эндогенные пролежни.
В возникновении эндогенных пролежней главную роль играет фактор ослабления организма, глубокого нарушения его основных жизненных функций и трофики тканей (истощенные тяжелобольные, нередко страдающих сахарным диабетом, вынужденные в течение длительного времени лежать в постели неподвижно). Эндогенные нейротрофические пролежни возникают у больных с органическими нарушениями нервной системы (контузия спинного мозга, кровоизлияние в мозг и т.д.). Основную роль в возникновении этого вида пролежней играют резкие нейротрофические расстройства.
Стадии развития пролежневого процесса
Описание механизмов возникновения пролежней
Практический опыт показывает, что даже при обязательном выполнении всех требований гигиены пролежни все же могут появляться (Л.А.Лютко, 2005).
Почему у здоровых людей никогда не бывает пролежней? – Они могут свободно двигаться, перемешать тяжесть своего тела при ходьбе, сидя, лежа и даже во сне.
У больных, долгое время находящихся в постели или кресле, часто появляются пролежни. В чем же причина?
Каждая клетка человеческого организмы нуждается в поступлении кислорода, воды и питательных веществ, а также в удалении из нее продуктов жизнедеятельности.
Кровь приносит по системе капилляров к клеткам необходимые вещества и уносит «отходы»; таким образом, осуществляется обмен веществ, необходимый для поддержания жизнедеятельности клетки.
Этот процесс происходит до тех пор, пока кровь движется по капиллярам. Что же происходит, если часть из них по какой-то причине перестает работать?
Тончайшие капилляры кожи при оказании на них давления перекрываются. В обычных условиях здоровая кожа имеет розовый цвет за счет крови, текущей по сосудам.
Возьмем пустой стеклянный стакан, сильно сожмем его и посмотрим сквозь прозрачные стенки на пальцы. Там, где пальцы давят на стенки стакана, видны бледные участки ишемии, вызванные остановкой кровообращения. Теперь поставим стакан.
Кончики пальцев сразу розовеют, так как движение крови возобновится.
Какое отношение имеет нарушение движения крови в капиллярах к риску возникновения пролежней? Чтобы ответить на этот вопрос, рассмотрим еще один пример. Когда мы лежим на спине, большая часть давления ноги приходится на пятку (одно из наиболее типичных мест развития пролежней). Вся тяжесть ложится на небольшую поверхность кожи, находящуюся непосредственно под костью.
Положите свои пальцы под пятку лежащего человека, Вы почувствуете тяжесть, сконцентрированную в этом месте. Этого давления достаточно, чтобы пережать кровеносные сосуды между костью пятки и поверхностью кожи и остановить движение крови.
Если пятка в таком положении находится довольно долго, недостаточное кровоснабжение приводит к гибели части клеток, и развивается пролежень.
Пролежни появляются там, где выступающие части костей вжимают мягкие ткани в поверхность кровати или кресла. Под костными выступами давление веса тела концентрируется на небольшом участке поверхности кожи, обусловливая сильное сдавливание кровеносных сосудов и блокируя кровоток.
Если движение крови блокировано надолго, то значительное количество клеток отмирает. В течение нескольких дней мертвые клетки распадаются, и образуется язва – пролежень.
Схожие процессы в тканях происходят и в положении сидя, только кроме давления на ткани действуют еще и силы сдвига.
Нарушение подвижности, сдавливание тканей и сосудов, смещение кожных покровов относятся к механическим факторам образования пролежней.
Однако существует и ряд физиологических факторов: сопутствующие инфекции, анемия, неполноценное питание и снижение массы тела, поражение спинного мозга и периферических нервов. Пролежни возникают обычно при сочетанном воздействии этих факторов.
Профилактика и лечение пролежней в настоящее время является серьезной медико-социальной проблемой. Особая трудность заключается в том, что из-за сложного патогенеза пролежневого процесса, используемые лекарственные средства часто бывают мало эффективны.
Их применение не устраняет главную причину возникновения пролежней – недостаточное кровоснабжение кожи, подкожной клетчатки и мягких тканей.
В связи с серьезностью проблемы и большим количеством пациентов, страдающих пролежнями, ученые-фармакологи ведут активный поиск высокоэффективных лекарственнх средств для местного лечения трофических нарушений кожного покрова (Гошадзе К.А., 2008).
Источник: http://stellanin.com/use/prolezhni/mehanism-prolezhni.php
Почему появляются пролежни на ягодицах и как их лечить?
Пролежни – это омертвевшие участки кожи и мягких тканей, образующиеся в результате длительного сдавления. Чаще всего у лежачих больных возникают пролежни на ягодицах. Это заболевание встречается у людей, вынужденных проводить длительное время в постели. Как лечить пролежни? Можно ли предотвратить их появление?
Причины появления пролежней
Пролежни являются серьезным осложнением многих заболеваний. Возникают язвы на ягодицах преимущественно у пожилых людей, а также у пациентов, перенесших инсульт или травму спинного мозга. Вынужденное лежачее положение приводит к постоянному сдавлению кожи и мягких тканей.
Даже двух часов хватит для того, чтобы на ягодицах появились язвы, не говоря уж о более длительном воздействии. За счет постоянной нагрузки на кожу ее сосуды перестают справляться со своей функцией. Нарушается питание тканей, что и приводит в конечном итоге к развитию пролежней.
Язвы на ягодицах, возникающие у парализованных людей, вполне объяснимы. Постоянное неподвижное положение отягощается повреждением головного или спинного мозга.
Кожа и мягкие ткани и без того страдают от постоянного давления, так еще и нервная система не функционирует полноценно. Страдает не только кровообращение в области ягодиц, но и иннервация.
Такое сочетание лишь ухудшает ситуацию, создавая замкнутый круг в развитии новых язв.
Язвенные дефекты возникают и у пожилых людей, еще способных самостоятельно передвигаться, но по состоянию здоровья большую часть дня проводящих в постели.
В этом случае развитие пролежней происходит медленнее, однако при отсутствии должного ухода болезни не избежать.
Чем быстрее будет начато лечение язв, тем больше шансов сохранить целостность кожных покровов и избежать развития серьезных осложнений.
Пролежни быстрее развиваются у людей, чей иммунитет ослаблен после болезни. Стремительное прогрессирование болезни отмечается у пациентов кардиологических отделений. При заболеваниях сердца практически всегда страдают и сосуды, а значит, кровообращение в тканях нарушается еще до появления пролежней. За такими больными требуется особое наблюдение и внимательный уход.
Факторы риска развития пролежней на ягодицах
Существует несколько факторов, способных осложнить течение болезни:
- возраст старше 70 лет;
- хронические заболевания сердца и сосудов;
- болезни головного и спинного мозга;
- переломы костей;
- злокачественные опухоли;
- анемия;
- вредные привычки (курение);
- плохое питание;
- выраженная сухость кожи;
- отеки;
- недержание кала и мочи;
- аллергические реакции на средства ухода за кожей.
Каждый из этих моментов может не только привести к развитию пролежней, но и значительно затормозить их лечение.
Стадии развития пролежней
Независимо от места расположения все пролежни проходят несколько этапов своего развития. В формировании язв на ягодицах выделяют следующие стадии.
В первой стадии заболевания повреждается только поверхностный слой кожи. Участок тканей на ягодицах уплотняется и отекает. Появляется заметное покраснение кожи в этой области. При надавливании пальцем кожа не бледнеет. На этой стадии развития язв лечение болезни проходит всегда успешно.
Во второй стадии на ягодицах появляются первые язвы. При этом патологический процесс захватывает только поверхностные слои кожи, не проникая в подкожно-жировую клетчатку. Очень важно в этот момент заметить появление дефектов кожи и вовремя начать лечение заболевания.
В третьей стадии процесс захватывает подкожно-жировую клетчатку. Выраженный некроз тканей существенно затрудняет лечение некротических язв на этом этапе.
Четвертая стадия развития болезни самая опасная. Происходит поражение всех подлежащих тканей. В тяжелых случаях процесс может дойти до костей. Лечить пролежни антисептическими повязками в этой стадии нет смысла. Если вовремя не оказать хирургическую помощь, болезнь приведет к сепсису – заражению всего организма.
Все стадии пролежней постепенно сменяют друг друга, и при отсутствии лечения неблагоприятный исход неизбежен. Неадекватная терапия также может привести к ухудшению состояния и инфицированию организма продуктами распада язв. Нередко ситуация осложняется присоединением инфекции, что, в свою очередь, усложняет лечение заболевания.
Эффективные методы лечения пролежней
Лечение язв на ягодицах проходит в три этапа:
- устранение омертвевших тканей;
- применение лекарственных препаратов, ускоряющих заживление;
- улучшение кровоснабжения мягких тканей.
Местное лечение пролежней зависит от стадии развития заболевания.
В первой стадии рекомендуется обрабатывать кожу ягодиц антисептическими растворами 3-4 раза в день. В качестве антисептиков можно использовать камфорный спирт, облепиховое масло или экстракт софоры японской. Обрабатывать кожу следует нежно и аккуратно, ни в коем случае не давить. Массаж ягодиц категорически запрещен.
Во второй стадии на коже ягодиц появляются язвы и пузыри. На этом этапе лечить пролежни следует с использованием хлоргексидина или других сильных антисептических средств. Кожа обрабатывается несколько раз в день. На образовавшиеся язвы накладываются повязки с ранозаживляющими мазями («Солкосерил», «Актовегин»).
При второй стадии развития пролежней специалисты рекомендуют использовать специальные ферментные аппликации. Хорошо заживляют язвы на ягодицах такие средства, как «Мультиферм» или «Гидросорб». Эти повязки очень легки в применении и не требуют ежедневной замены.
В третьей стадии пролежни следует лечить в условиях хирургического стационара. Не стоит в домашних условиях пытаться обрабатывать глубокие раны. Вылечить пролежни обычными мазями на этом этапе не удастся, и любые непрофессиональные действия могут лишь ухудшить состояние больного. При развитии пролежней на ягодицах III и IV степени пациент госпитализируется в стационар.
Лечение язв третьей и четвертой степени начинается с удаления омертвевших участков кожи и подлежащих тканей. Рана обрабатывается антисептическими растворами, после чего накладывается повязка.
В этой стадии применяются особые повязки, разработанные специально для лечения глубоких пролежней («ПАМ-Т», «Протеокс-ТМ»).
Эти салфетки прекрасно очищают язвы на ягодицах, а вещества, входящие в состав повязок, способствуют скорейшему заживлению пролежней. Менять такие повязки нужно через каждые два дня.
Для лечения глубоких язв в IV стадии применяются специальные абсорбирующие гели («Пурилон» и другие). Средство наносится на рану сразу после ее хирургического очищения. Такие гели не только впитывают все лишнюю жидкость, но и создают оптимальные условия для заживления ран. Замена повязок осуществляется каждые 5 дней.
Другие методы лечения пролежней
Лечить язвы на ягодицах следует не только местно. Для ускорения регенерации мягких тканей применяются средства, активизирующие приток крови к ягодицам.
С этой целью используется актовегин, пентоксифиллин и другие препараты, улучшающие кровоток в важных местах. При необходимости к лечению добавляются иммуномодуляторы – средства, усиливающие местный и общий иммунитет.
Для повышения общего тонуса назначаются поливитамины с учетом возраста пациента.
Для стимуляции восстановления кожи и мягких тканей активно применяется физиотерапия. Хороший эффект замечен от применения лазера, дарсонваля и УВЧ. Для снижения риска инфицирования используется ультразвуковое облучение раны и электрофорез антибактериальных растворов.
При неэффективности консервативной терапии проводится хирургическое лечение пролежней. После обработки раны доктор совмещает ее края с помощью аутотрансплантанта (участка здоровой кожи, взятой у пациента).
К сожалению, такое лечение не всегда оказывается эффективным. Язвы ягодиц по умолчанию считаются нестерильными, и при развитии инфекции происходит отторжение кожи.
В этом случае операция повторяется после очередного очищения раны от воспаленных тканей.
Профилактика развития пролежней
Пролежни на ягодицах – это серьезная проблема, и лечение язв на поздних стадиях не всегда бывает эффективным. При распространении инфекции с током крови возможно развитие сепсиса, и исход в этом случае может быть весьма неблагоприятным. Избежать развития таких осложнений поможет своевременная профилактика пролежней на ягодицах.
Советы, которые дают специалисты по профилактике болезни, довольно просты. Менять положение лежачего больного следует каждые два часа. Ежедневно необходимо делать легкий массаж кожи в области ягодиц (уже образовавшиеся пролежни массировать нельзя!). Каждый день нужно внимательно осматривать больного, чтобы не пропустить первые признаки заболевания.
Смена постельного белья должна быть не реже одного раза в неделю. При недержании мочи и кала постель меняется по необходимости. Особое внимание уделяется выбору постельного белья. Простынь должна быть сшита из натуральных материалов и подобрана строго по размеру матраса. Следует расправить все складки на белье перед тем, как больной ляжет на кровать.
Большое внимание в профилактике болезни уделяется питанию лежачих больных. Специальной диеты не существует, но все рекомендации сводятся к увеличению содержания белка в пище. В рационе больного обязательно должно быть мясо, рыба, птица, творог и молочные продукты. В качестве дополнительного источника белка могут быть использованы специальные питательные смеси.
Профилактика пролежней на ягодицах должна начинаться с первых же дней заболевания. Если процесс уже начал свое развитие, остановить его будет не так уж просто. Только соблюдение всех рекомендаций и постоянный контроль за состоянием лежачего больного позволит избежать появления такой опасной болезни.
Источник: http://FeetInfo.ru/nedugi/kak-lechit-prolezhni-na-yagodicax.html